經皮肝穿刺膽道外引流治療惡性梗阻性黃疸療效及對患者細胞免疫功能、血清直接膽紅素、超敏C反應蛋白水平的影響*
張 蓓,答秀維,張 樂
空軍軍醫大學唐都醫院疼痛科(西安 710038)
惡性梗阻性黃疸(Malignant obstructive jaundice,MOJ)是由于消化系統惡性腫瘤壓迫或侵犯肝管、膽總管引起膽汁排泄受阻,血清膽紅素水平異常增高所引起[1]。MOJ具有起病隱匿的特點,在早期常出現鞏膜及皮膚黃染的癥狀,隨著病情的進行性發展可出現繼發感染、消化道癥狀及肝功能損害等,嚴重影響患者生存質量與預后[2]。因此,積極、有效的治療手段對于減輕MOJ癥狀和降低血清膽紅素水平很有必要。經皮肝穿刺膽管引流術(Percutaneous transhepatic cholangial drain-age,PTCD)作為一種非手術治療手段,具有操作簡單、退黃效果好的特點,可明顯改善臨床癥狀,提高患者生存質量,主要適用于不能采取根治性手術治療的MOJ患者[3]。近期的研究顯示[4],PTCD的治療可能對MOJ患者的免疫功能具有改善作用,但目前關于PTCD對MOJ患者免疫功能及炎癥反應影響的研究鮮少有見報道。基于此,本研究探討PTCD治療MOJ患者的臨床療效及對細胞免疫功能、血清直接膽紅素(Direct bilirubin,DBIL)、超敏C反應蛋白(Hypersensitive C reactive protein,hs-CRP)水平的影響,現報告如下。
資料與方法
1 一般資料 選取我院2017年1月至2019年10月期間收治的96例MOJ患者作為研究對象。病例納入標準:①結合臨床癥狀、B超、MRI等影像學檢查,符合惡性梗阻性黃疸診斷標準[5]者;②自愿或同意行PTCD治療者;③預期生存時間≥1個月者。排除標準:①非癌性梗阻者;②合并活動性肝炎、肝細胞性黃疸者;③全身免疫性疾病、凝血功能障礙者;④合并嚴重心、肺、腎功能障礙、惡性腫瘤者;⑤存在精神疾病、言語溝通和意識障礙者。本研究獲得所有患者的知情同意,并經本院醫學倫理委員會批準。依據隨機數字表法將96例患者隨機分為兩組,分別為觀察組和對照組各48例。比較兩組性別、年齡、病程和肝功能Child-Pugh分級等一般資料數據,差異無統計學意義(P>0.05),具有可比性。見表1。

表1 兩組一般資料比較
2 治療方法
2.1 對照組:開腹手術引流治療,術前依據患者不同的梗阻部位實施不同形式的引流術及手術治療。
2.2 觀察組:PTCD介入治療,具體操作方法為:患者取平臥位,于超聲引導下選取穿刺點,局麻處理后經皮肝穿刺膽道,并注入對比劑,有效送入導絲和5F擴張器,同時順著導絲置入相應膽道支架。術畢留置膽管外引流管,將其間斷夾閉,7 d后若支架徹底膨脹且未發生移位則將其拔除。術后監測患者肝功能、淀粉酶等指標,常規予以抗感染、抗腫瘤、保肝退黃等對癥治療措施,并進行營養支持。兩組均進行至少3個月的門診及電話隨訪。
3 觀察指標
3.1 療效判定標準[6]: 在術后1周評估患者治療療效:顯效:臨床癥狀明顯改善,患者食欲增加,血清總膽紅素(Total bilirubin,TBIL)恢復正常或較治療前下降≥50%;有效:臨床癥狀有所改善,血清TBIL較治療前下降30%~50%;無效:治療后臨床癥狀和體征無明顯改善,或出現加重,血清TBIL水平下降<30%者。總有效率=顯效率+有效率。
3.2 肝功能指標與hs-CRP水平:兩組患者分別于術前、術后1周采集空腹12 h后(清晨)靜脈血,經3000 r/min離心5 min,取上清液。使用邁瑞BS-820全自動生化分析儀檢測谷丙轉氨酶(Alanine aminotransferase,ALT)、DBIL、谷草轉氨酶(Aspartate aminotransferase,AST)和TBIL水平,并采用酶聯免疫法檢測患者血清hs-CRP水平。
3.3 細胞免疫功能:分別于術前和術后1周,采集患者靜脈血2 ml檢測T淋巴細胞亞群CD3+、輔助性T細胞CD4+和細胞毒性T細胞CD8+水平,均采用美國貝克曼庫爾特公司的流式細胞儀進行檢測。
3.4 術后并發癥發生情況:記錄兩組在術后3個月內可能出現的切口感染、急性膽管炎、急性胰腺炎、引流管阻塞等并發癥情況,計算并發癥發生率。
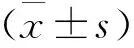
結 果
1 兩組治療療效比較 經治療后,觀察組的總有效率91.67%比對照組的75.00%明顯更高,差異有統計學意義(P<0.05),見表2。

表2 兩組治療療效比較[例(%)]
2 兩組肝功能指標與hs-CRP水平比較 經手術治療,兩組hs-CRP、ALT、AST、DBIL和TBIL水平均明顯低于治療前(P<0.05),且觀察組DBIL、TBIL和hs-CRP均低于對照組(P<0.05),ALT與AST水平差異無統計學意義(P>0.05),見表3。
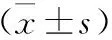
表3 兩組肝功能指標與hs-CRP水平比較
3 兩組治療前后細胞免疫水平比較 治療后,觀察組CD3+、CD4+和CD4+/CD8+水平均高于治療前(P<0.05),且觀察組CD3+、CD4+占比和CD4+/CD8+均比對照組更高(P<0.05),見表4。
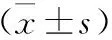
表4 兩組治療前后細胞免疫水平比較
4 兩組術后不良反應比較 兩組術后并發癥發生率比較差異無統計學意義(P>0.05),見表5。

表5 兩組術后不良反應比較 [例(%)]
討 論
近年來,隨著胰腺癌等消化系統惡性腫瘤發病率的逐年升高,MOJ發生率亦隨之升高。MOJ的發生可是患者血液膽紅素水平升高,引起,其病情可進行性發展,造成肝功能損害,最終導致肝、腎功能衰竭,威脅人類身體健康[7]。手術是腫瘤疾病有效的治療手段,然而MOJ病情進展緩慢,患者大多不易察覺且不受重視,臨床上就診時已到達晚期,錯過了根治性手術最佳治療時機,常需采用PTCD等非手術治療[8]。PTCD則是其中一種姑息性介入治療方法,能明顯解除膽道梗阻,降低血液膽紅素水平,消退黃疸。最近的研究還顯示,PTCD手術還可可能對于患者免疫功能的恢復起到一定促進作用,有助于改善患者生存質量和延長生存時間[9]。
本研究結果顯示,觀察組經治療后的總有效率91.67%比對照組的75.00%明顯更高,且觀察組DBIL、TBIL、hs-CRP均低于對照組,表明PTCD治療MOJ患者,相比于開腹式引流術明顯降低了血清膽紅素和炎癥反應水平,提升了手術治療療效。由于PTCD可以實現對患者擴張膽管的多次穿刺引流,特別是對于左右肝管侵犯的需要分別在左右肝管放置引流管的肝門部膽管癌,能夠更充分、有效地實現膽汁引流,從而獲得更好的消退黃疸、降低DBIL和TBIL水平的效果[10]。hs-CRP是一種公認的炎性標志因子,能敏感的反映機體的炎癥反應情況[11-12]。MOJ患者常可能發生膽道感染等情況,在急性感染時患者血清hs-CRP迅速升高;當接收PTCD治療后,患者血清毒素水平得以降低,機體炎癥反應得到控制后hs-CRP則恢復至正常水平。但PTCD術后仍可造成一定的并發癥發生率,如出血、切口感染、胃腸道功能紊亂等。本研究中兩組術后并發癥發生率沒有明顯差異,均不超過20%,與胡穎等[13]的研究結果較為一致。
在細胞免疫方面,本研究結果顯示,治療后,觀察組CD3+、CD4+和CD4+/CD8+水平均高于治療前(P<0.05),且觀察組CD3+、CD4+和CD4+/CD8+均高于對照組,可見觀察組較好的細胞免疫改善效果。CD3+、CD4+細胞占比和CD4+/CD8+低于正常范圍則提示機體對惡性腫瘤細胞的免疫力低下。一方面,PTCD治療通過解除了膽道梗阻使肝臟血流得以恢復,增強了肝臟代謝和巨噬細胞功能,使活化TH細胞增多,T細胞亞群逐漸恢復,改善了患者的免疫功能[14-15]。另一方面,術后細胞免疫功能的改善效果更好可能與PTCD對組織形成的創傷小、術后疼痛小等因素有關[16]。由于PTCD形成的創傷小,術中出血少,患者機體對術中操作表現出的應激反應不如開腹式引流術明顯,減少了對機體免疫力的抑制[17]。PTCD以操作簡便、見效快、組織創傷小、適應范圍廣等優勢已逐漸成為除手術治療之外的首選治療手段。
綜上所述,采用PTCD治療MOJ患者具有較好的治療療效,可明顯降低血清DBIL和hs-CRP水平,并改善患者細胞免疫功能。

