胰島素泵聯(lián)合連續(xù)血糖監(jiān)測系統(tǒng)(雙“C”)強(qiáng)化治療老年脆性糖尿病的效果分析
鐘曉霞 朱水染 何彩虹
(吳川市人民醫(yī)院內(nèi)分泌科 吳川 524500)
脆性糖尿病的臨床特點(diǎn)主要為血糖晝夜波動幅度大、病情很不穩(wěn)定,低血糖及酮癥酸中毒反復(fù)交替發(fā)生,在老年患者中發(fā)病率高,危害大[1]。目前針對脆性糖尿病的治療主要為輸注外源性的胰島素進(jìn)行治療,常用的治療方案為每日多次胰島素輸注(multiple daily insulin injection,MSII),因其與胰島素正常的生理分泌規(guī)律之間存在差異,易導(dǎo)致血糖過低或過高的現(xiàn)象出現(xiàn),血糖控制效果差[2]。胰島素泵聯(lián)合連續(xù)血糖監(jiān)測系統(tǒng)(continuous subcutaneous insulin infusion combined with continuous blood glucose monitoring system,double“C”)是一種新型治療方法,可對糖尿病患者實(shí)施個體化胰島素用藥[3]。本文旨在探討雙C系統(tǒng)在老年脆性糖尿病治療中的應(yīng)用效果。
1 資料和方法
1.1 一般資料
選擇2017年1月~2018年12月于我院治療的80例老年脆性糖尿病患者為研究對象,其中男45例,女35例,年齡60~77歲,病程2~20年,體質(zhì)指數(shù)(BMI)19.53~25.52kg/m2。采用隨機(jī)數(shù)字表法分為MSII組和雙C組各40例。兩組患者一般資料無顯著差異(P>0.05),見表1。本研究經(jīng)醫(yī)院倫理委員會批準(zhǔn),患者和家屬均知情并同意。
納入標(biāo)準(zhǔn):(1)所有患者診斷標(biāo)準(zhǔn)參考《使用內(nèi)分泌學(xué)》第2版中的脆性糖尿病診斷標(biāo)準(zhǔn);(2)每日空腹血糖(FPG)波動范圍>5.55mmol,日內(nèi)血糖變動幅度>11.1mmol,尿液酮體(+)或反復(fù)出現(xiàn)無法預(yù)測的低血糖中的任一項(xiàng);(3)年齡>60歲。
排除標(biāo)準(zhǔn):(1)嚴(yán)重感染;(2)胰島素過敏;(3)嚴(yán)重低血壓;(4)重要臟器功能障礙。
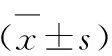
表1 兩組患者一般情況比較
1.2 方法
所有患者住院期間,均給予糖尿病相關(guān)知識健康教育、運(yùn)動治療及飲食注意事項(xiàng)。MSII組給予常規(guī)的聯(lián)合胰島素模式進(jìn)行治療,即在每餐前5min予以門冬胰島素皮下注射,每晚睡前22∶00予以甘精胰島素皮下注射,調(diào)整劑量直至血糖達(dá)標(biāo);并且每天于餐前、餐后2h、睡前及凌晨4∶00采用手指末梢血進(jìn)行血糖監(jiān)測,根據(jù)監(jiān)測結(jié)果及時調(diào)整胰島素用量。雙C組采用胰島素泵進(jìn)行治療,注射胰島素選擇門冬胰島素,基礎(chǔ)輸注量和餐前輸注量分別占每日輸注胰島素總量的45%和55%;同時使用由美國雅培公司生產(chǎn)的血糖動態(tài)監(jiān)測系統(tǒng)(CGMS)進(jìn)行血糖監(jiān)測,根據(jù)每日血糖分析圖及波動曲線,及時調(diào)整胰島素用量。
1.3 觀察指標(biāo)和評價標(biāo)準(zhǔn)
(1)血糖穩(wěn)態(tài)指標(biāo):計(jì)算治療第1d和第7d的日間血糖平均絕對差(mean of differences,MODD)、平均血糖波動幅度(mean amplitude of glycemic excursions,MAGE)及血糖水平標(biāo)準(zhǔn)差(standard deviation of blood glucose,SDBG)。(2)記錄兩組患者血糖達(dá)標(biāo)的時間和血糖達(dá)標(biāo)胰島素的用量。血糖達(dá)標(biāo)標(biāo)準(zhǔn):空腹血糖(FBG):6~8mmol/L;餐后2h血糖(2hPG):8~10mmol/L。(3)血糖監(jiān)測指標(biāo):FBG、2hPG和睡前血糖。(4)記錄兩組患者發(fā)生低血糖的例數(shù)。低血糖標(biāo)準(zhǔn):血糖≤3.9mmol/L或低血糖癥狀持續(xù)存在。
1.4 統(tǒng)計(jì)學(xué)結(jié)果
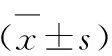
2 結(jié)果
2.1 兩組患者血糖穩(wěn)態(tài)指標(biāo)的比較
兩組治療第7天MODD、MAGE及SDBG較第1d均顯著下降,且雙C組要顯著低于MSII組(P<0.05),見表2。
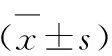
表2 兩組患者血糖穩(wěn)態(tài)指標(biāo)的比較
2.2 兩組患者血糖達(dá)標(biāo)的時間、胰島素的用量
雙C組患者血糖達(dá)標(biāo)的時間、胰島素的用量均優(yōu)于MSII組(P<0.05),見表3。
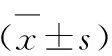
表3 兩組患者血糖達(dá)標(biāo)的時間、胰島素的用量
2.3 兩組患者血糖指標(biāo)比較
兩組患者治療前FBG、2hPG和睡前血糖無顯著差異(P>0.05),治療后兩組患者均低于治療前,且雙C組患者顯著低于MSII組(P<0.05),見表4。
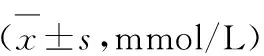
表4 兩組患者血糖指標(biāo)比較
2.4 兩組患者低血糖發(fā)生率比較
雙C組患者低血糖發(fā)生率為2.50%,顯著優(yōu)于MSII組的15.00%(P<0.05),見表5。

表5 兩組患者低血糖發(fā)生率比較
3 討論
隨著社會的不斷發(fā)展,生活水平的不斷提高,糖尿病的患病人數(shù)逐年增加。老年人因自身胰島分泌障礙,血糖控制不佳,波動幅度較大,易患脆性糖尿病。目前針對老年糖尿病常用的治療方法為MSII,但因其不能及時監(jiān)測血糖變化情況,導(dǎo)致患者血糖出現(xiàn)較大波動時控制不佳。雙C強(qiáng)化治療是近年來用于治療糖尿病的一種方法,其包括持續(xù)性的胰島素皮下輸注和CGMS,可以很好的對患者的血糖水平進(jìn)行全面的動態(tài)監(jiān)測,有利于無癥狀低血糖和餐后高血糖的檢出,進(jìn)而及時調(diào)整胰島素用量,維持血糖平衡[4]。
本研究通過對80例老年脆性糖尿病患者進(jìn)行了研究,結(jié)果發(fā)現(xiàn)兩組治療第7天MODD、MAGE及SDBG較第1天均顯著下降,且雙C組要顯著低于MSII組;雙C組患者血糖達(dá)標(biāo)的時間、胰島素的用量均優(yōu)于MSII組;治療后兩組患者血糖指標(biāo)均低于治療前,且雙C組患者顯著低于MSII組;雙C組患者低血糖發(fā)生率為2.50%,顯著優(yōu)于MSII組的15.00%。
采用胰島素泵進(jìn)行持續(xù)性的胰島素皮下輸注可以很好的模擬人體正常生理狀態(tài)下胰島素分泌節(jié)律,使胰島素的使用更加合理化;同時于同一部位輸注可以避免因部位不同造成胰島素吸收差異,進(jìn)而造成血糖異常的現(xiàn)象,且可以顯著減少血糖達(dá)標(biāo)的時間以及胰島素的用量[5]。通過CGMS系統(tǒng)繪制的每日血糖分析圖及波動曲線,可以及時判斷無癥狀的低血糖及高血糖的發(fā)生,精確的調(diào)整胰島素用量及比例,使患者血糖快速達(dá)標(biāo)并保持更好的穩(wěn)定狀態(tài)。兩者協(xié)同作用,使患者的胰島素輸注更接近生理狀態(tài),將血糖控制在一個穩(wěn)定狀態(tài),減少血糖波動對患者造成的影響[6~7]。在治療過程中,雙C組患者發(fā)生低血糖的人數(shù)顯著少于MSII組,說明雙C強(qiáng)化治療血糖控制好,低血糖發(fā)生率低,安全性好,有利于患者的遠(yuǎn)期預(yù)后。
綜上所述,在老年脆性糖尿病的治療中,雙C強(qiáng)化治療較常規(guī)的MSII治療控制血糖效果更穩(wěn)定,可縮短血糖達(dá)標(biāo)的時間,減少胰島素的用量,降低低血糖發(fā)生率。

