3型子宮肌瘤宮腔鏡切除術的可行性及患者生殖預后研究
王麗敏
【摘要】 目的:探討3型子宮肌瘤宮腔鏡切除術的可行性及對患者生殖預后的影響。方法:選取筆者所在醫院婦科2018年5月-2019年1月收治的3型子宮肌瘤患者100例,隨機分為兩組,對照組行傳統開腹手術,研究組行宮腔鏡切除術,對比兩組術中出血量及手術時間、術后肌層厚度恢復情況、術后卵巢儲備功能、術后1年妊娠率及妊娠距手術結束時間。結果:研究組術中出血量少于對照組,手術時間短于對照組,差異均有統計學意義(P<0.05);術前兩組子宮肌層厚度比較差異無統計學意義(P>0.05),術后研究組子宮肌層厚度高于對照組,差異有統計學意義(P<0.05);術前兩組FSG、LH、E2、AFC比較差異無統計學意義(P>0.05),術后研究組各指標均高于對照組,差異均有統計學意義(P<0.05);研究組術后1年妊娠率高于對照組,妊娠距手術結束時間短于對照組,差異均有統計學意義(P<0.05)。結論:3型子宮肌瘤患者行宮腔鏡切除術,可有效減少術中出血量,縮短手術時間,提高術后子宮肌層厚度恢復效果,改善卵巢儲備功能恢復情況,提高術后妊娠率,說明行宮腔鏡切除術的可行性較高,生殖預后質量較好。
【關鍵詞】 3型子宮肌瘤 宮腔鏡切除術 生殖預后
doi:10.14033/j.cnki.cfmr.2020.25.007 文獻標識碼 B 文章編號 1674-6805(2020)25-00-03
[Abstract] Objective: To investigate the feasibility and effect of hysteroscopic hysterectomy for type 3 hysteromyoma. Method: A total of 100 patients with type 3 hysteromyoma admitted to the gynecology department of the authors hospital from May 2018 to January 2019 were selected, and were randomly divided into two groups, the control group underwent traditional open surgery and the study group underwent hysteroscopic resection. Result: The amount of intraoperative blood loss in the study group was less than that in the control group, and the operation time was shorter than that in the control group, the differences were statistically significant (P<0.05). There was no statistically significant difference in myometrium thickness between the two groups before operation (P>0.05), and the myometrium thickness in the study group was higher than that in the control group after operation, the difference was statistically significant (P<0.05). There was no significant difference in FSG, LH, E2 and AFC between the two groups before surgery (P>0.05), after surgery, all indexes in the study group were higher than those in the control group, the differences were statistically significant (P<0.05). The rate of pregnancy 1 year after operation in the study group was higher than that in the control group, and the time between pregnancy and the end of operation was shorter than that in the control group, the differences were statistically significant (P<0.05). Conclusion: Hysteroscopic resection of type 3 hysteromyoma can effectively reduce intraoperative blood loss, shorten the operation time, improve the recovery effect of postoperative myometrium thickness, improve the recovery of ovarian reserve function, and improve the postoperative pregnancy rate, indicating that hysteroscopic resection is more feasible and has a good reproductive prognosis.
[Key words] Type 3 hysteromyoma Hysterectomy Reproductive prognosis
First-authors address: The Third Peoples Hospital of Huizhou, Huizhou 516000, China
子宮肌瘤是女性生殖器常見良性腫瘤,由子宮平滑肌細胞增生產生[1]。臨床上對子宮肌瘤的治療方案多為手術治療,一般手術治療后患者可痊愈,但手術治療屬于侵入性治療,可能造成患者生殖預后影響,或產生盆腔感染等并發癥[2],因此,采取何種手術治療方案更需要合理探究。宮腔鏡下手術治療由于手術創口較小,術中出血量較小,有利于患者術后恢復,手術療效較高[3]。本次研究中以宮腔鏡子宮肌瘤切除術為主要的手術治療方案,研究宮腔鏡下子宮肌瘤切除術的可行性及對生殖預后的影響,具體如下。
1 資料與方法
1.1 一般資料
選取筆者所在醫院婦科2018年5月-2019年1月收治的3型子宮肌瘤患者100例,納入標準:確診為3型子宮肌瘤;有生育需求。排除標準:子宮頸癌;子宮內膜癌病癥;合并嚴重臟器疾病;合并不孕相關指征。隨機分為兩組。研究組50例,年齡24~32歲,平均(28.20±2.39)歲;子宮肌瘤直徑3~5 cm,平均(4.02±0.12)cm;無生育史。對照組50例,年齡23~33歲,平均(28.50±2.35)歲;子宮肌瘤直徑3~5 cm,平均(4.01±0.10)cm;無生育史。兩組一般資料比較差異無統計學意義(P>0.05)。患者對手術治療方案與本次研究內容知情同意。
1.2 方法
對照組行傳統開腹手術,以連續硬膜外麻醉后進行子宮肌瘤剔除術[1]。研究組行宮腔鏡子宮肌瘤切除術,麻醉方式也為硬膜外麻醉,取患者膀胱截石位,以宮頸擴張劑擴張宮口,宮腔鏡探入宮腔,觀察子宮肌瘤形態、部位,切除子宮肌瘤,以卵圓鉗取出。子宮黏膜下肌瘤若脫出宮頸口且瘤蒂>1 cm,可以卵圓鉗取出瘤體,殘余瘤體可以電切切除。一般由腔內突出部位逐次切割肌瘤,切除腫瘤基底組織時需注意避免漏切或創口。切除完成后需對創面電凝止血,取出宮腔鏡探針,給予抗生素抗感染治療[2]。
1.3 觀察指標及評價標準
觀察并記錄術中出血量及手術時間、術后肌層厚度恢復情況、術后卵巢儲備功能,包括促卵泡激素(FSH)、促黃體生成素(LH)、雌激素(E2)、竇卵泡數(AFC)、術后1年妊娠率及妊娠距手術結束時間。FSH參考值5~40 mIU/ml,LH參考值5~25 mIU/ml,E2參考值13.5~59.5 pg/ml,AFC參考值7~14個。
1.4 統計學處理
采用統計學軟件SPSS 19.0進行數據分析與處理,計量資料以(x±s)表示,采用t檢驗;計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
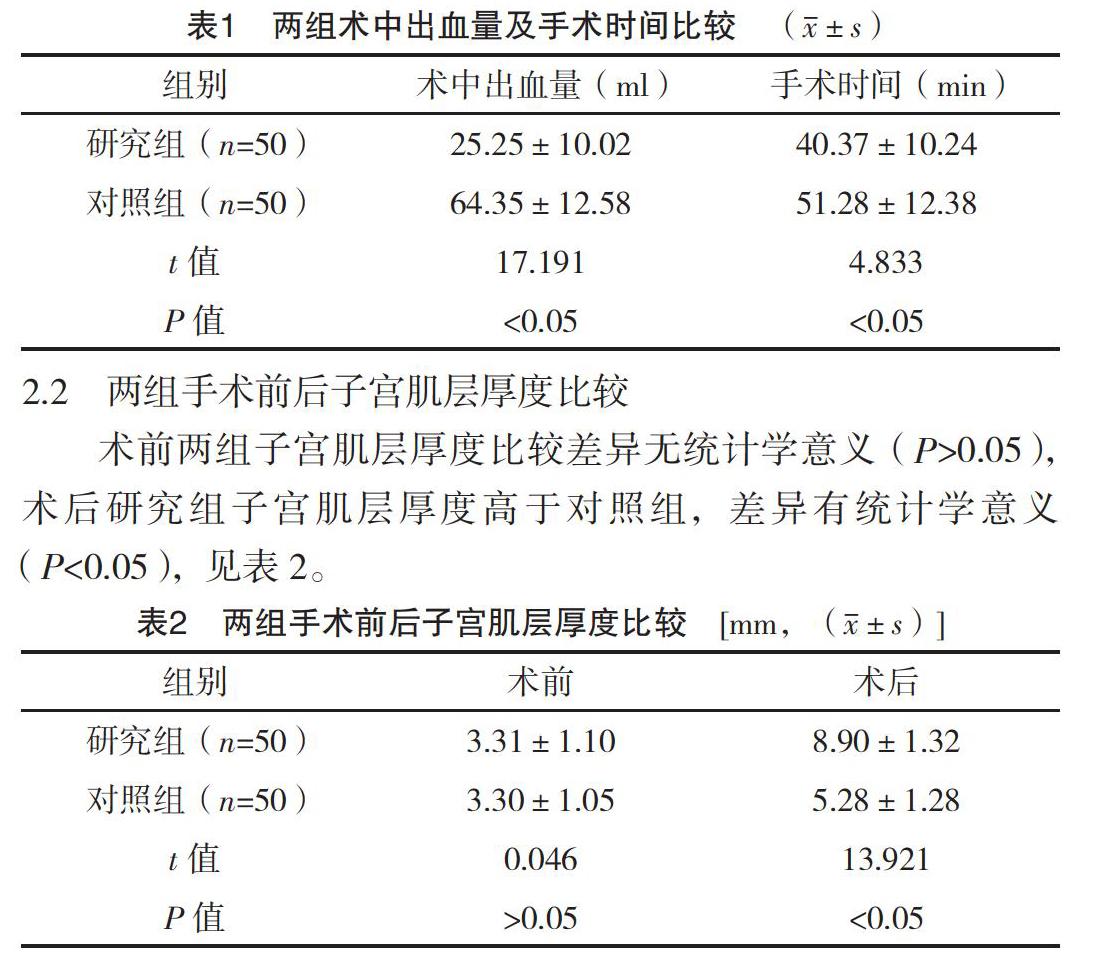
2.1 兩組術中出血量及手術時間比較
研究組術中出血量少于對照組,手術時間短于對照組,差異均有統計學意義(P<0.05),見表1。
2.2 兩組手術前后子宮肌層厚度比較
術前兩組子宮肌層厚度比較差異無統計學意義(P>0.05),術后研究組子宮肌層厚度高于對照組,差異有統計學意義(P<0.05),見表2。
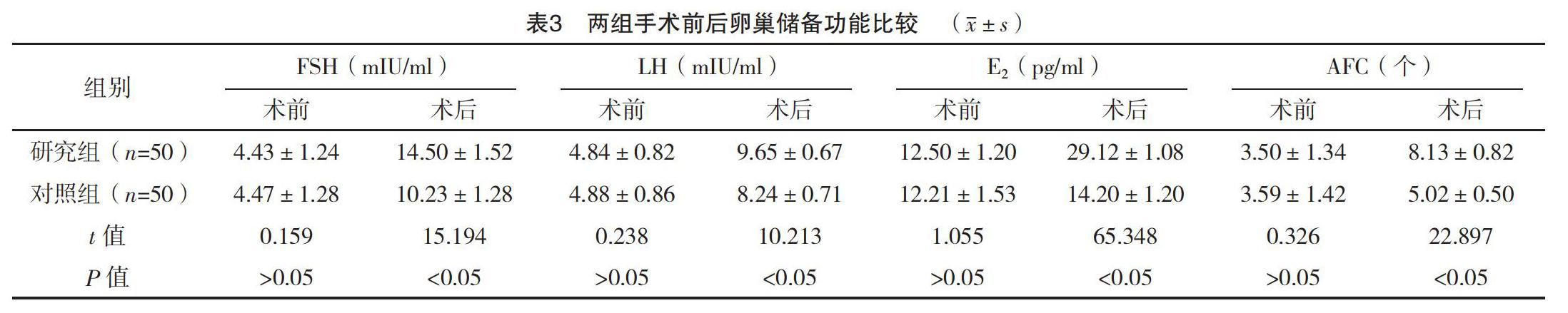
2.3 兩組手術前后卵巢儲備功能比較
術前兩組FSG、LH、E2、AFC比較差異無統計學意義(P>0.05),術后研究組各指標均高于對照組,差異均有統計學意義(P<0.05),見表3。
2.4 術后1年妊娠率、妊娠距手術結束時間比較
研究組術后1年妊娠共45例,妊娠率為90.00%,對照組術后1年妊娠35例,妊娠率為70.00%,研究組術后1年妊娠率高于對照組,研究組妊娠距手術結束時間為(6.02±1.23)個月,短于對照組的(7.28±1.55)個月,差異均有統計學意義(字2=0.012、t=4.503,P<0.05)。
3 討論
子宮肌瘤是女性生殖器常見良性腫瘤,由子宮平滑肌細胞增生產生[3]。子宮肌瘤的臨床癥狀表現為子宮出血、下腹部墜脹感、不孕或流產等[4],所以子宮肌瘤不僅造成生理不適感,也影響受孕與妊娠結局,因此還需要及時就醫,以藥物控制病情,或行手術切除術切除子宮肌瘤[5]。臨床上對子宮肌瘤的治療方案多為手術治療,一般手術治療后患者可痊愈,但手術治療屬于侵入性治療,可能造成患者生殖預后影響,或產生盆腔感染等并發癥[6],因此,采取何種手術治療方案更需要合理探究。本次研究中以宮腔鏡子宮肌瘤切除術為主要的手術治療方案,研究宮腔鏡下子宮肌瘤切除術的可行性及對生殖預后的影響。宮腔鏡下手術治療由于手術創口較小,術中出血量較小,有利于患者術后恢復,所以手術效果較好[7]。
本次研究對比宮腔鏡子宮肌瘤切除術與傳統開腹手術下子宮肌瘤切除術,研究結果表明,在宮腔鏡子宮肌瘤切除術中,術中出血量更少,手術時間更短,證實宮腔鏡子宮肌瘤切除術對患者術中影響較小,有利于患者術后恢復。另一方面,本次研究中對手術前后子宮肌層厚度變化進行研究,研究結果表明,行宮腔鏡子宮肌瘤切除術,患者術后子宮肌層厚度改善效果更好。子宮肌層是由大量子宮平滑肌與少量彈力纖維組成[8],在子宮收縮時起到壓迫血管的作用,能夠減少子宮出血[9]。所以患者術后子宮肌層厚度恢復與正常厚度,有利于提高患者分娩過程子宮出血控制效果。因此,采用宮腔鏡子宮切除術有利于生殖功能的改善與恢復。卵巢儲備功能是用于評價女性排卵能力、性激素分泌的主要指標[10],若卵巢儲備功能減低,生育能力也隨之降低[11]。子宮肌瘤患者多伴隨卵巢儲備功能降低,在術后卵巢儲備功能恢復,本次研究中指出,宮腔鏡子宮肌瘤切除術后患者卵巢儲備功能改善效果較傳統開腹手術更好,這也說明了宮腔鏡子宮肌瘤切除術有利于促進患者生育能力的提升,生殖預后質量提升。最后,本次研究以1年內患者妊娠情況比較兩組患者妊娠率、妊娠距手術結束時間,研究結果指出,行宮腔鏡子宮肌瘤切除術的患者術后妊娠率較高,且妊娠距手術結束時間更短,這也說明了宮腔鏡子宮肌瘤切除術對患者生殖能力影響較小,生殖預后質量較高[12]。
總的來說,3型子宮肌瘤患者行宮腔鏡切除術,可有效減少術中出血量,縮短手術時間,提高術后子宮肌層厚度恢復效果,改善卵巢儲備功能恢復情況,提高術后妊娠率,說明行宮腔鏡切除術的可行性較高,生殖預后質量較好。
參考文獻
[1]俞建國,曹俏瑋,楊日輝,等.經胸超聲心動圖持續監測在宮腔鏡子宮黏膜下肌瘤電切術中的應用價值[J].重慶醫學,2020,49(2):231-234,239.
[2]徐海蓮.宮腔鏡電切術治療黏膜下子宮肌瘤的療效及安全性分析[J/OL].實用婦科內分泌電子雜志,2019,6(26):166.
[3]劉春艷.改良腹腔鏡下全子宮切除術與經腹全子宮切除術在巨大子宮肌瘤臨床診治應用中的研究[D].瀘州:西南醫科大學,2019.
[4]丁麗寧.宮腔鏡電切術與開腹手術治療黏膜下子宮肌瘤的效果比較[J].臨床醫學研究與實踐,2019,4(11):62-63.
[5]郭利平.宮腔鏡子宮肌瘤電切術治療子宮肌瘤療效及對患者生活質量的影響評價[J].首都食品與醫藥,2019,26(10):31-32.
[6]閆軍霞.宮腔鏡子宮肌瘤切除術治療2型子宮肌瘤保留假包膜的可行性分析[J].臨床醫學,2019,39(4):80-82.
[7]方芳,陳清冉.宮腔鏡子宮肌瘤電切術治療子宮粘膜下肌瘤對患者卵巢儲備功能及性功能的影響[J].中國性科學,2019,28(7):93-96.
[8]趙璇,任志紅.宮腔鏡黏膜下子宮肌瘤電切除術對生殖預后的影響[J].中國婦幼保健,2019,34(15):3469-3471.
[9]柳鑫,成九梅,徐倩.超聲監護下宮腔鏡手術治療黏膜下子宮肌瘤的臨床研究[J].醫學研究雜志,2019,48(7):95-98.
[10]李寅,楊曉,胡紅文,等.腹腔鏡與宮腔鏡手術治療不同體積Ⅱ型子宮肌瘤的療效分析[J].局解手術學雜志,2019,28(9):744-748.
[11]孫光,臧丹丹.不同類型黏膜下子宮肌瘤患者行宮腔鏡手術治療的臨床效果[J].中國當代醫藥,2019,26(29):125-127,132.
[12]張金磊,彭玉華.3型子宮肌瘤宮腔鏡切除術的可行性及患者生殖預后分析[J].臨床研究,2019,27(11):16-18.
(收稿日期:2020-03-20) (本文編輯:馬竹君)

