外周血中性粒細(xì)胞與淋巴細(xì)胞比值在維持性血液透析合并腦出血患者預(yù)后中的預(yù)測(cè)價(jià)值
蔣甘孺,金彬彬,張明珠,劉亞,李勝開
(1.徐州醫(yī)科大學(xué)附屬醫(yī)院腎內(nèi)科,江蘇 徐州 221000; 2.徐州醫(yī)科大學(xué),江蘇 徐州 221000)
慢性腎臟病是一種常見的腎臟疾病,最終可進(jìn)展為終末期腎病,此時(shí)幾乎均可伴隨神經(jīng)系統(tǒng)并發(fā)癥,嚴(yán)重影響患者的生存及生活質(zhì)量[1]。血液透析是終末期腎病患者的主要替代治療方法之一。雖然透析技術(shù)的改善延長(zhǎng)了患者的壽命[2],但仍有5.6%~11%的維持性血液透析(maintenance hemodialysis,MHD)患者死于腦血管意外[3]。有研究指出,MHD合并腦出血的風(fēng)險(xiǎn)是正常人的6倍,其中大約35%的患者可出現(xiàn)短期死亡[4-5]。炎癥反應(yīng)在腦出血的發(fā)生發(fā)展及預(yù)后方面發(fā)揮著重要作用,相關(guān)研究指出早期過度激活的炎癥反應(yīng)可導(dǎo)致患者預(yù)后不良[6-8]。中性粒細(xì)胞與淋巴細(xì)胞比值(neutrophil-to-lymphocyte ratio,NLR)作為新型、簡(jiǎn)單便捷的全身系統(tǒng)炎癥指標(biāo),在終末期腎病、腦卒中、腫瘤等疾病中的臨床價(jià)值已被肯定[9]。但在MHD這類特殊群體中,有關(guān)NLR的臨床研究相對(duì)較少。本研究主要分析NLR在MHD合并腦出血患者預(yù)后方面的臨床應(yīng)用價(jià)值,以期為患者的臨床診治提供依據(jù)。
1 資料與方法
1.1一般資料 回顧性分析2015年1月至2019年5月徐州醫(yī)科大學(xué)附屬醫(yī)院收治的56例MHD合并腦出血患者的臨床資料,其中男27例,女29例,年齡24~78歲,平均(54±12)歲。腦出血符合《中國腦出血診治指南(2014)》[10]的診斷標(biāo)準(zhǔn)。根據(jù)第3個(gè)月改良Rankin量表[11]評(píng)分將患者分為預(yù)后良好組(<3分)(n=21)和預(yù)后不良組(≥3分,死亡計(jì)入預(yù)后不良)(n=35)。
1.2納入與排除標(biāo)準(zhǔn) 納入標(biāo)準(zhǔn):年齡≥18歲;透析齡≥3個(gè)月;每周透析2~3次;每次透析時(shí)間2~4 h;腦出血患者均經(jīng)頭顱CT證實(shí)。排除標(biāo)準(zhǔn):外傷、腦部惡性腫瘤所致的顱內(nèi)出血;蛛網(wǎng)膜下腔出血;凝血功能障礙;伴發(fā)其他惡性腫瘤;近1個(gè)月內(nèi)應(yīng)用激素、免疫抑制劑、抗菌藥物者;近期存在影響白細(xì)胞的因素(如急慢性感染、肝炎、結(jié)核感染、自身免疫性疾病);臨床資料不完善者。
1.3治療方法 患者均采用Fresenius 4008S血液透析濾過機(jī)治療,采用標(biāo)準(zhǔn)碳酸氫鈉透析液,透析液流量為500 mL/min,透析血流量為200~300 mL/min,透析溫度恒定于37 ℃,透析液K+2.0~3.0 mmol/L,每次超濾量以達(dá)到干體重為目標(biāo),根據(jù)凝血功能情況采用普通肝素或低分子肝素抗凝治療。腦出血患者予以降顱壓、控制血壓、改善腦部微循環(huán)等對(duì)癥支持治療;有手術(shù)指征的患者予以手術(shù)處理。
1.4檢查方法 兩組患者均進(jìn)行血常規(guī)、血液生化和凝血功能的檢查。記錄血常規(guī)中的血紅蛋白、白細(xì)胞計(jì)數(shù)、中性粒細(xì)胞、淋巴細(xì)胞、血小板計(jì)數(shù)、高敏C反應(yīng)蛋白(high sensitive-C reactive protein,hs-CRP);計(jì)算NLR和血小板與淋巴細(xì)胞比值(platelet-to-lymphocyte ratio,PLR)。生化指標(biāo)中記錄低密度脂蛋白膽固醇、白蛋白、血肌酐、胱抑素C等。凝血功能記錄凝血酶原時(shí)間、活化部分凝血活酶時(shí)間(activated partial thromboplastin time,APTT)。
所有患者采用Lightspeed 16螺旋CT機(jī)(美國GE 公司)行頭顱檢查,掃描參數(shù):120 kV、230 mAs,層厚、層距均為5 mm。記錄患者出血部位、出血量(根據(jù)文獻(xiàn)[12]計(jì)算血腫體積=π/6×abc×k,其中a為血腫最大層面的長(zhǎng)徑,b為最大的寬徑,c為層數(shù),k為每層厚度)、是否破入腦室等。同時(shí)記錄患者入院時(shí)平均動(dòng)脈壓(舒張壓+1/3脈壓)、入院格拉斯哥昏迷評(píng)分(Glasgow coma scale,GCS)。
2 結(jié) 果
2.1兩組患者基線資料比較 兩組患者性別、年齡、透析齡、透析通路、腎病原發(fā)病、用藥史、既往病史比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。
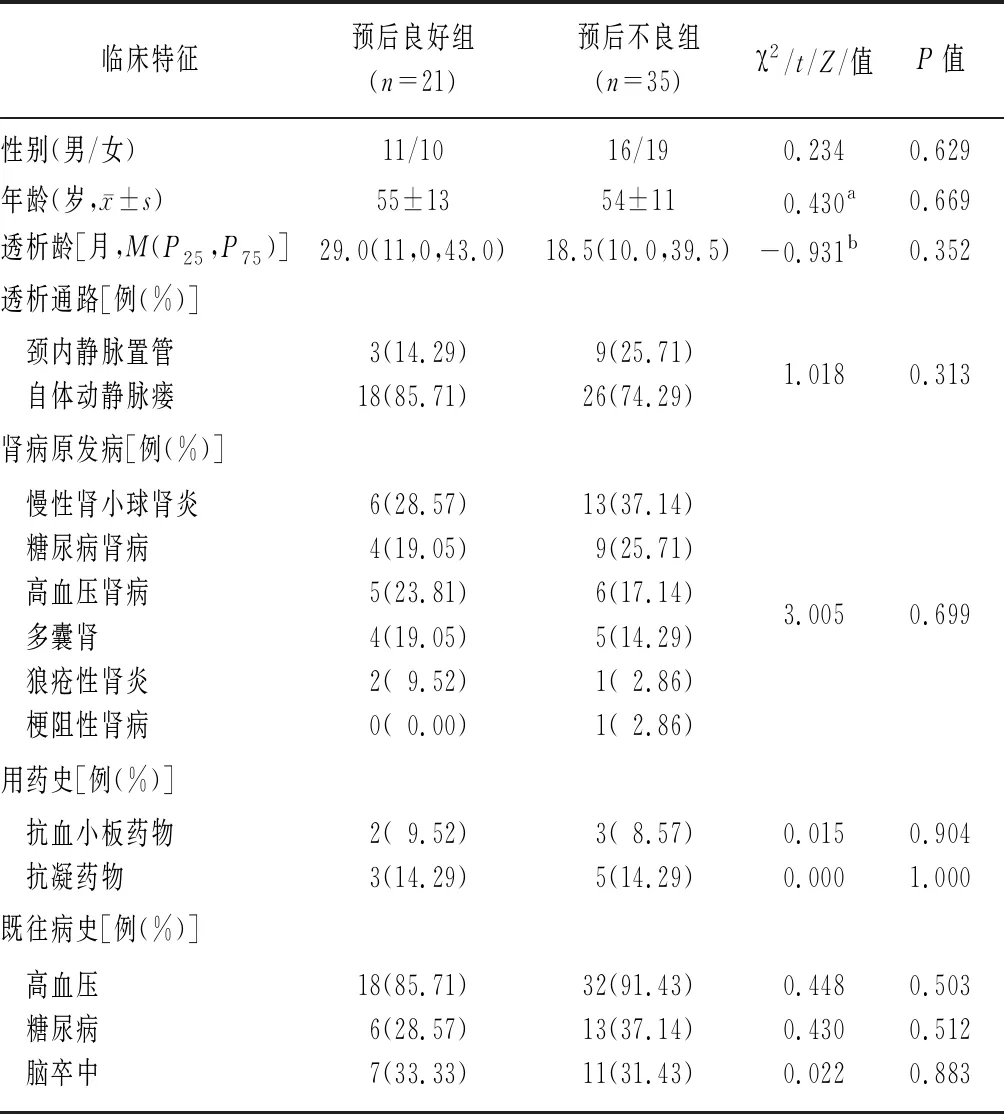
表1 兩組MHD合并腦出血患者基線資料比較
2.2兩組患者實(shí)驗(yàn)室及器械檢查結(jié)果比較 預(yù)后不良組入院GCS評(píng)分、血紅蛋白、白蛋白低于預(yù)后良好組(P<0.05),白細(xì)胞計(jì)數(shù)、NLR、PLR、hs-CRP、出血量均高于預(yù)后良好組(P<0.05),兩組其他指標(biāo)比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表2。

表2 兩組MHD合并腦出血患者實(shí)驗(yàn)室及器械檢查結(jié)果比較
2.3影響MHD合并腦出血患者預(yù)后的多因素分析 將單因素分析差異有統(tǒng)計(jì)學(xué)意義的指標(biāo)作為自變量,以是否出現(xiàn)不良預(yù)后作為因變量進(jìn)行非條件二元Logistic回歸分析,納入標(biāo)準(zhǔn)α=0.10,剔除標(biāo)準(zhǔn)α=0.05。因NLR與PLR、出血量與GCS存在多重共線性問題,所以選擇NLR、出血量納入回歸方程。結(jié)果顯示,NLR為影響患者預(yù)后的獨(dú)立危險(xiǎn)因素,血紅蛋白為影響患者預(yù)后的保護(hù)因素(P<0.05)。見表3。

表3 影響MHD合并腦出血患者預(yù)后的多因素Logistic回歸分析
2.4炎癥指標(biāo)預(yù)測(cè)MHD合并腦出血患者預(yù)后的ROC曲線分析 使用ROC曲線判斷各炎癥指標(biāo)(白細(xì)胞計(jì)數(shù)、NLR、PLR、hs-CRP)對(duì)MHD合并腦出血患者預(yù)后的預(yù)測(cè)價(jià)值,結(jié)果顯示,白細(xì)胞計(jì)數(shù)、NLR、PLR、hs-CRP預(yù)測(cè)患者預(yù)后的曲線下面積分別為0.677、0.819、0.748、0.673(均P<0.05)。見表4、圖1。

表4 炎癥指標(biāo)預(yù)測(cè)MHD合并腦出血患者預(yù)后的ROC曲線分析
3 討 論
MHD合并腦出血患者的死亡率較單純腦出血患者高約3倍[13]。腦出血發(fā)生時(shí),血腫的形成以及擴(kuò)大導(dǎo)致腦組織連續(xù)性破壞是原發(fā)性腦損傷的主要原因;同時(shí)由炎癥細(xì)胞和炎癥介質(zhì)誘導(dǎo)的級(jí)聯(lián)反應(yīng)引起的繼發(fā)性腦損傷也在疾病的進(jìn)展及其預(yù)后方面起關(guān)鍵作用[14]。目前越來越多的研究開始關(guān)注炎癥反應(yīng)帶來的繼發(fā)性腦損傷,如相關(guān)動(dòng)物研究模型表明,腦損傷發(fā)生的數(shù)小時(shí)內(nèi)促炎癥介質(zhì)較前明顯增加,提示高炎癥狀態(tài)與急性期腦損傷發(fā)展密切相關(guān)[15]。炎癥反應(yīng)在腦出血進(jìn)展中發(fā)揮重要作用,NLR作為一種全身炎癥狀態(tài)指標(biāo),與腦出血患者短期的不良預(yù)后以及死亡率均相關(guān)[16-17],因此可用該指標(biāo)衡量MHD合并腦出血患者的預(yù)后。
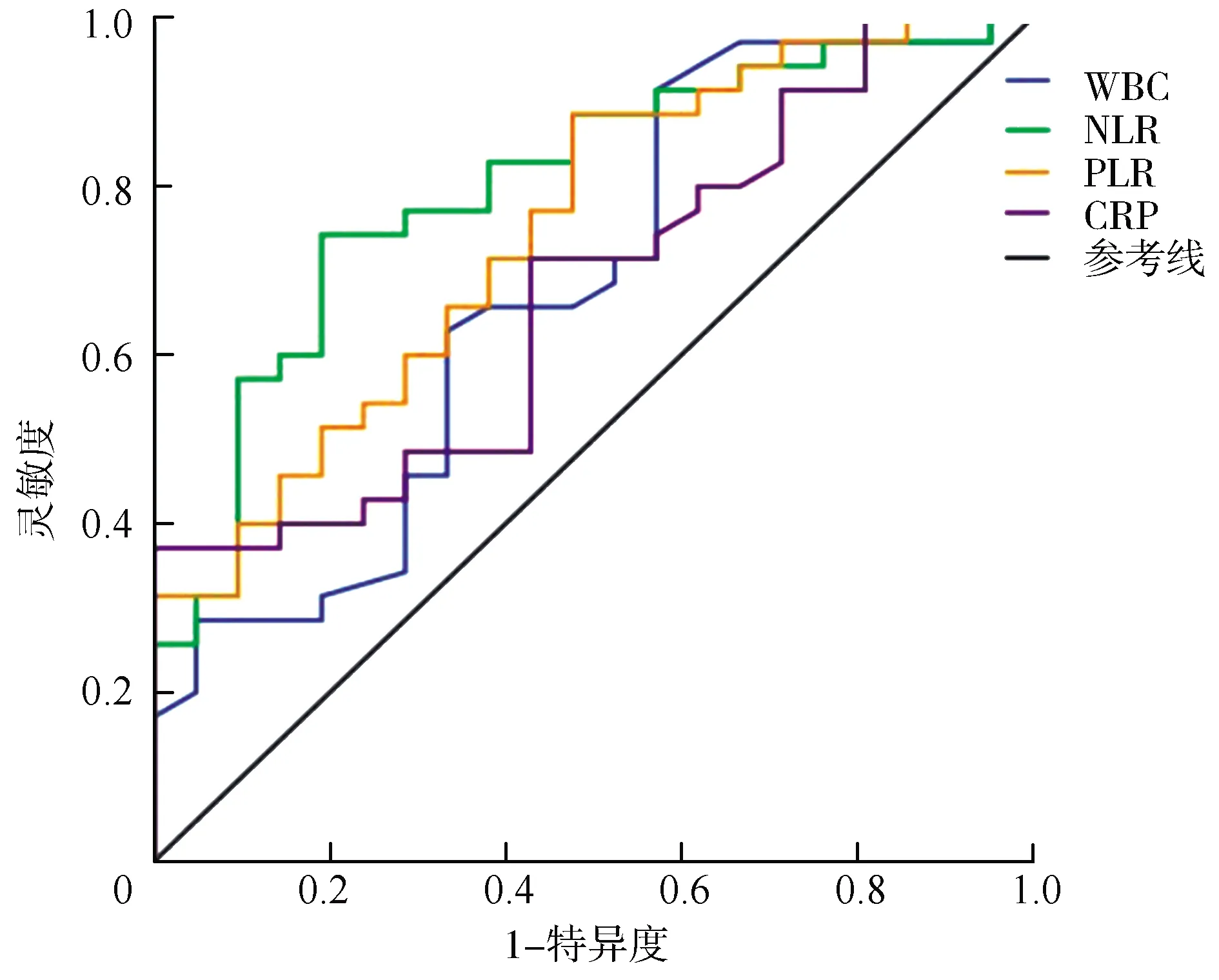
MHD:維持性血液透析;WBC:白細(xì)胞計(jì)數(shù);NLR:中性粒細(xì)胞與淋巴細(xì)胞比值;PLR:血小板與淋巴細(xì)胞比值;hs-CRP:高敏C反應(yīng)蛋白;ROC:受試者工作特征曲線
本研究結(jié)果顯示,預(yù)后不良組的NLR水平高于預(yù)后良好組(P<0.05),同時(shí)是預(yù)后不良的獨(dú)立危險(xiǎn)因素,應(yīng)用ROC曲線分析NLR與其他炎癥指標(biāo)預(yù)測(cè)預(yù)后的價(jià)值,結(jié)果顯示NLR的預(yù)測(cè)價(jià)值更高(P<0.01)。既往文獻(xiàn)指出,NLR能較好地預(yù)測(cè)腦出血患者的預(yù)后[18-19]。其可能涉及的病理機(jī)制是在腦水腫演變過程中,中性粒細(xì)胞可能是第一個(gè)浸潤(rùn)病灶的白細(xì)胞亞型,腦損傷程度越高,中性粒細(xì)胞侵入該區(qū)域的次數(shù)越多[20],中性粒細(xì)胞的增加與活動(dòng)性腦出血的病理進(jìn)程有關(guān),升高的中性粒細(xì)胞可以誘導(dǎo)神經(jīng)系統(tǒng)毒性,從而觸發(fā)基膜成分降解、血腦屏障受損和活動(dòng)性出血的發(fā)生,最終引起腦出血患者嚴(yán)重的繼發(fā)性腦損傷和不良的臨床預(yù)后[21]。淋巴細(xì)胞(尤其是T淋巴細(xì)胞)在腦出血的持續(xù)炎癥中也起關(guān)鍵作用,相關(guān)文獻(xiàn)報(bào)道,調(diào)節(jié)性T淋巴細(xì)胞在腦卒中損傷后發(fā)揮抗炎作用,具體機(jī)制為抑制細(xì)胞凋亡信號(hào)轉(zhuǎn)導(dǎo)途徑,因此增加腦組織浸潤(rùn)的調(diào)節(jié)性T淋巴細(xì)胞含量可對(duì)腦出血產(chǎn)生有益作用,較低的淋巴細(xì)胞計(jì)數(shù)是腦出血患者預(yù)后不良的獨(dú)立危險(xiǎn)因素[22]。因此,高水平的NLR與患者的不良預(yù)后密切相關(guān)。與白細(xì)胞介素-6和腫瘤壞死因子等其他炎癥標(biāo)志物不同,NLR具有可重復(fù)性強(qiáng)、易獲得、廉價(jià)等優(yōu)點(diǎn)。因此,臨床上應(yīng)密切關(guān)注該指標(biāo)的變化,以明確其臨床應(yīng)用價(jià)值。
控制腦出血后炎癥反應(yīng)為臨床上MHD合并腦出血患者治療的新思路[23],但目前只有少數(shù)研究分析了類固醇皮質(zhì)激素對(duì)腦出血患者的作用,結(jié)果顯示對(duì)患者死亡率和感染并沒有顯著影響[15];免疫炎癥抑制治療能否解決腦出血患者的炎癥狀態(tài)目前仍不明確。本研究結(jié)果顯示,除NLR外,血紅蛋白是影響MHD合并腦出血患者預(yù)后的獨(dú)立保護(hù)因素,因此針對(duì)該類患者,臨床上應(yīng)在診療過程中注意該指標(biāo)的數(shù)值波動(dòng),積極糾正貧血狀態(tài),以期提高患者預(yù)后。
本研究尚存在一定的局限性:①因NLR在腦出血發(fā)生中有一定的時(shí)間依賴性,本研究選擇的血液學(xué)指標(biāo)均在24 h內(nèi),期待未來前瞻性、更大樣本量的臨床研究,將時(shí)間細(xì)分為不同時(shí)間階段(如發(fā)病0~6 h、7~24 h)等,可能對(duì)了解疾病的病理機(jī)制有一定幫助,從而更進(jìn)一步指導(dǎo)臨床治療。②關(guān)于腎臟原發(fā)病診斷的金標(biāo)準(zhǔn)為經(jīng)皮腎臟穿刺術(shù)取得病理證實(shí)。由于患病初期未能及時(shí)診治,較多患者入院時(shí)已處于腎衰竭期且依從性差,最終腎臟病理檢查在本研究中應(yīng)用率較低。關(guān)于原發(fā)病的診斷本研究主要根據(jù)患者的既往史以及相關(guān)的實(shí)驗(yàn)室檢查結(jié)果。
綜上所述,MHD患者合并腦出血的發(fā)生率高,嚴(yán)重影響患者的生存質(zhì)量。NLR是簡(jiǎn)單、便捷、易獲得的炎癥指標(biāo),對(duì)于預(yù)后有一定的預(yù)測(cè)價(jià)值。因此,臨床上可盡早干預(yù)高危患者,以期改善患者預(yù)后。

