血清炎癥因子、H-FABP及NT-proBNP在老年膿毒癥患者早期診斷及預后評估中的應用
明穎 李爽 劉秋霞 孫常銘 劉正蓬 張秀琴
(1承德醫學院附屬醫院檢驗科,河北 承德 067000;2承德市中心醫院檢驗科)
膿毒癥的發病率逐年增加,導致器官功能障礙患者的數量也增加〔1〕。盡管近年來在認識膿毒癥的病理生理學和改進治療策略方面取得了較多進展,但嚴重膿毒癥和膿毒癥休克的死亡率仍然很高〔2〕。膿毒癥患者的不良結局與年齡、性別、并發癥、病因和疾病嚴重程度有關〔3〕。此外,與膿毒癥相關的一些生物標志物被認為對其預后有一定預測作用〔4〕。而對疾病嚴重程度的評估和對不良結局的預測,有助于對部分患者進行更針對性的診斷及有效的干預最終使患者受益〔5〕。心肌損傷和功能障礙是膿毒癥和膿毒癥休克的常見并發癥,其在膿毒癥休克患者中的發生率約為50%〔6〕。心型脂肪酸結合蛋白(H-FABP)對心肌細胞具有較高的特異性,是心肌損傷的一個敏感標志物。研究發現膿毒癥介導的心肌損傷患者H-FABP明顯升高〔7〕。N-末端親腦鈉肽(NT-proBNP)水平的升高與心力衰竭、嚴重膿毒癥或膿毒癥休克有關〔8〕。此外,促炎細胞因子如腫瘤壞死因子(TNF)-α及白細胞介素(IL)-6等水平升高可刺激 BNP 分泌,繼而導致膿毒癥心肌抑制的發展〔8〕。然而,這些促炎細胞因子、H-FABP及NT-proBNP水平與膿毒癥患者預后之間的關系尚待進一步探討。本研究對不同嚴重程度的膿毒癥患者間血清C反應蛋白(CRP)、IL-6、TNF-α及NT-proBNP、H-FABP水平差異及其與膿毒癥和膿毒癥休克患者28 d死亡率間相關性進行探討,并觀察上述因子在膿毒癥患者病情及預后判斷及膿毒癥心肌損傷早期診斷中的作用。
1 資料與方法
1.1研究對象及分組 選取2016年1月至2018年12月承德醫學院附屬醫院ICU收治的老年膿毒癥患者81例,男40例,女41例,年齡60~82歲,平均(72.63±4.57)歲,根據是否出現休克分為膿毒癥組(n=45)和膿毒癥休克組(n=36),并對兩組組內按是否出現心肌損傷進一步分析CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平的差異。
1.2納入與排除標準 納入標準:①符合中華醫學會重癥醫學分會(2014版)膿毒癥及膿毒性休克的診斷標準〔9〕;②入ICU至發病時間<24 h;③患者及家屬簽署知情同意書。排除標準:①入院<24 h即死亡或放棄治療者;②原有充血性心力衰竭史、心肌炎或冠心病史;③原有慢性腎衰竭史(H-FABP可受腎清除障礙的影響);④外傷即手術病人;⑤免疫缺陷病或3個月內接受激素或免疫抑制藥物治療者。
1.3方法 在入院24 h內采集血液標本,進行下列檢測:(1)NT-proBNP及H-FABP濃度的測定采用電化學發光免疫法測定(ElecSys 2010,Roche,德國),檢測范圍分別為 30~35 000 pg/ml及2~60 ng/ml;(2)炎癥因子:采集的血液標本在4℃條件下,通過13 000 r/min離心20 min獲得血漿,采用酶聯免疫吸附試驗(ELISA)試劑盒測量TNF-α、CRP、IL-6濃度;(3)心肌損傷判定:根據心臟彩色多普勒超聲結果,左心室射血分數(LVEF)≤50%、左心室舒張末期內徑(LVEDD)≥54 mm。最后記錄納入患者28 d生存情況。
1.4統計學方法 使用SPSS22.0軟件進行t檢驗、χ2檢驗;采用Kaplan-Meier法繪制生存曲線,Log rank檢驗對生存率的差異進行比較。
2 結 果
2.1兩組基本臨床特征對比 兩組年齡、性別、體重指數(BMI)、血培養陽性率、感染部位及共存病之間均無差異(均P>0.05),而膿毒癥休克組血管活性藥物應用率、機械通氣人數及急性生理與慢性健康評分量表(APACHE)Ⅱ評分顯著高于膿毒癥組,而平均動脈壓顯著低于膿毒癥組(均P<0.05)。見表1。

表1 兩組基本臨床指標比較
2.2兩組及組內血清學指標比較 膿毒癥休克組CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平顯著高于膿毒癥組(P<0.05)。膿毒癥組中12例出現心肌損傷,進一步分析發現,膿毒癥合并心肌損傷組CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平顯著高于未合并心肌損傷膿毒癥組(均P<0.05);膿毒癥休克組中21例出現心肌損傷,膿毒癥休克合并心肌損傷組CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平均顯著高于未合并心肌損傷膿毒癥休克組(均P<0.05),見表2。
2.3兩組28 d生存分析 28 d時兩組共死亡25例,其中膿毒癥組8例,28 d生存率為82.2%,膿毒癥休克組17例,28 d生存率僅為52.8%,兩組28 d生存率差異有統計學意義(χ2=7.369,P=0.007)。根據是否合并心肌損傷,對兩組患者28 d生存情況進一步發現,12例膿毒癥合并心肌損傷組中有5例于28 d死亡,而33例未合并心肌損傷的膿毒癥患者僅3例死亡,膿毒癥合并心肌損傷者組28 d生存率顯著低于未合并心肌損傷的膿毒癥者(χ2=6.525,P=0.011);此外,膿毒癥休克合并心肌損傷組21例中有13例出現死亡,而15例未合并心肌損傷的膿毒癥休克患者僅死亡4例,膿毒癥休克合并心肌損傷時28 d生存率顯著降低(χ2=4.016,P=0.045),見圖1。

表2 兩組及組內血清學指標比較
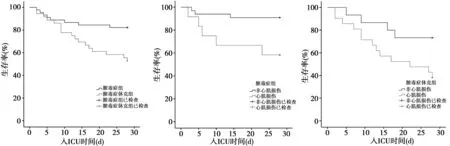
圖1 兩組及組內28 d生存曲線對比
3 討 論
膿毒癥可分為兩個連續階段:第一個階段是以全身炎癥反應綜合征(SIRS)為特征的初始高炎癥階段;第二個階段是隨后的免疫抑制階段,通常以器官功能障礙為特征,也稱為補償性抗炎反應綜合征(CARS),而目前的膿毒癥生物標志物以高炎癥階段的標志物居多〔10〕。研究發現CRP濃度可一定程度上反映炎癥反應與膿毒癥的嚴重程度,TNF-α與 IL-6被認為是刺激 CRP 產生的主要介質〔11〕,但CRP特異性比較差,不能區分膿毒癥與其他疾病。
目前有研究認為,NT-proBNP 是 ICU 患者死亡的獨立預測指標,在進入ICU時檢測NT-proBNP的水平增高與膿毒癥患者的死亡增加顯著相關〔8〕。但膿毒癥患者許多不同的臨床特征可能會影響NT-proBNP的水平,膿毒癥相關細胞因子導致心肌功能障礙,刺激膿毒癥或膿毒癥休克患者的NT-proBNP表達升高〔4〕,而促炎細胞因子、血管加壓劑和正壓機械通氣也可增加BNP水平〔12,13〕。因此單一的生物標志物對膿毒癥病情及預后判斷及膿毒癥心肌損傷的早期診斷可能存在效力不足的問題。導致膿毒癥患者H-FABP濃度升高的確切機制尚不明確,雖然其與膿毒癥引起的心肌障礙有關,但僅有心肌功能障礙并不能解釋在嚴重膿毒癥和膿毒癥性休克患者H-FABP 升高的原因,炎癥程度越高、膿毒癥嚴重程度越重患者的糖原、脂類的分解代謝也可增加游離脂肪酸的水平,而游離脂肪酸的升高可直接導致H-FABP濃度升高〔14〕。
本研究結果提示,CRP、IL-6、TNF-α及NT-proBNP、H-FABP水平可在一定程度上反映膿毒癥的嚴重程度及預后,對膿毒癥患者早期監測CRP、IL-6、TNF-α及NT-proBNP、H-FABP可能對膿毒癥休克的早期診斷及預后評估提供依據。此外,既往研究認為膿毒癥患者早期就可能出現心肌損傷,而心肌損傷又是膿毒癥患者器官功能障礙或膿毒癥休克的重要影響因素,其與膿毒癥患者預后關系密切〔15〕。而本研究進一步發現,代表心肌損傷的NT-proBNP及H-FABP可在一定程度上評估膿毒癥患者的病情及預后,另外,提示CRP、IL-6、TNF-α、NT-proBNP及H-FABP可作為膿毒癥心肌損傷的早期診斷指標。
對膿毒癥患者心肌損傷進行早期診斷及早期干預是降低膿毒癥患者死亡率的關鍵因素〔16〕。而NT-proBNP與BNP相比個體差異小、半衰期更長,常被作為心肌損傷的早期生物標志物〔17〕。但NT-proBNP并非是心肌損傷的高度特異性指標,在非心源性心肌損傷患者的NT-proBNP水平也升高,而將其與H-FABPA及CRP等相結合可提高在心肌損傷等疾病嚴重程度的檢測效度及短期死亡率的預測作用〔18〕。此外,TNF-α和IL-6可通過激活神經鞘磷脂酶、抑制鈣轉運及一氧化氮途徑而抑制心肌功能、激活肽水解酶和蛋白水解酶降解包括肌鈣蛋白I在內的關鍵性收縮蛋白而影響心肌收縮等多種途徑造成心肌損傷〔19〕。
綜上,在老年膿毒癥患者中早期、聯合檢測CRP、IL-6、TNF-α及NT-proBNP、H-FABP可對膿毒癥病情嚴重程度及28 d生存率進行評估,對膿毒癥休克及膿毒癥心肌損傷的早期診斷及預后提供依據,進而對此類患者給予早期干預措施以改善預后,最終使患者獲益。

