紫杉醇耐藥細胞株SKOV3/TS的建立及多藥耐藥性比較
尹茳平,王 琪,張 瑋,黎丹戎,李 力*
0 引言
卵巢癌是我國致死率最高的婦科惡性腫瘤,初始治療以手術聯合化療為主,其中紫杉醇聯合鉑類是最常用的一線化療方案之一[1]。紫杉醇成分復雜,其抗癌活性成分屬于四環二萜類化合物,主要通過影響α、β微管蛋白的動態平衡以及二聚體的形成,抑制腫瘤細胞增殖并促其凋亡[2]。在長期治療中,與其他化療藥物類似,紫杉醇也會出現繼發性耐藥[3]。深入探討卵巢癌細胞對紫杉醇的耐藥機制,對于提高紫杉醇的臨床應用和療效具有十分重要的價值。目前基礎研究多選擇二維培養的耐藥細胞模型,包括濃度梯度遞增法、間歇誘導法等[4],但都存在一定的局限性。近年來,三維細胞模型培養備受關注[5],本文擬通過二維和三維培養系統構建不同的SKOV3紫杉醇耐藥細胞株,為建立理想的體外耐藥細胞模型提供一定的理論依據。
1 材料與方法
1.1 主要材料和儀器
1.1.1 實驗細胞 人卵巢癌細胞株SKOV3購自中國科學院上海生物細胞研究所。
1.1.2 實驗藥物 紫杉醇(TAX,規格:30 mg,國藥準字H10980068,山東齊魯制藥廠)、奧沙利鉑[L-OHP,規格:50 mg,國藥準字H20093892,費森尤斯卡比(武漢)醫藥有限公司]、吉西他濱(GCB,規格:200 mg,國藥準字H20030104,江蘇豪森藥業集團有限公司)、米托蒽醌(MIT,規格:5 mg,國藥準字H10960189,四川升和藥業股份有限公司)、環磷酰胺(CTX,規格:200 mg,國藥準字H32020857,江蘇恒瑞醫藥股份有限公司)。
1.1.3 主要試劑 Ⅰ型鼠尾型膠原和噻唑藍(MTT),美國Sigma公司;Ⅰ型膠原酶、RPMI1640培養液、特基胎牛血清和胰蛋白酶,美國Hyclone公司;實時定量PCR試劑盒,大連寶生生物工程有限公司。
1.1.4 主要儀器 超凈工作臺,山東BIOBASE科學儀器有限公司;CKX41-A32PH型倒置相差顯微鏡,日本奧林巴斯;酶標儀,美國Molecular公司。
1.2 實驗方法
1.2.1 單層(二維)細胞培養 取凍存SKOV3細胞,室溫下復蘇后,加入RPMI1640完全培養液,置于無菌條件下的CO2培養箱內培養。次日更換培養液,待細胞融合率超過70%時,用0.25%胰蛋白酶溶液進行消化,繼續傳代培養。
1.2.2 濃度梯度遞增法建立SKOV3/TS-1耐藥細胞株 取對數期生長的SKOV3細胞,置于細胞培養皿中,細胞濃度為2×106個/ml。加入0.02 μg/ml紫杉醇溶液,48 h后更換為正常培養液,繼續培養2~3周后,逐級遞增紫杉醇干預濃度,待SKOV3細胞可在0.1 μg/ml的含藥培養液中穩定生長,即得到SKOV3/TS-1耐藥細胞株。
1.2.3 三維細胞培養 采用Liquid Overlay技術,取對數期生長的SKOV3細胞,接種于含有膠原培養液(ddH2O∶PBS∶胎牛血清∶Ⅰ型鼠尾型膠原∶RPMI1640培養液=1∶1∶1∶2∶5,pH值7.0)的培養皿中,細胞濃度為2×106個/ml。置于37 ℃、CO2培養箱內培養1.5 h,待完全凝固成為細胞培養層后,加入RPMI1640培養液作為覆蓋層,隔日更換一次新鮮培養液。將得到的細胞命名為SKOV3/TS-2。
1.2.4 細胞形態學觀察 利用倒置相差顯微鏡,觀察二維培養及三維培養條件下的SKOV3/TS-1和SKOV3/TS-2細胞形態學變化,拍照記錄。
1.2.5 藥物敏感性測定 取二維培養的SKOV3細胞和SKOV3/TS-1細胞,調整細胞濃度為1×104個/ml。以100 μl/孔接種于96孔板中,置于37 ℃、CO2培養箱內培養24 h,待貼壁生長后,更換含藥培養液,繼續培養72 h。另取三維培養的SKOV3/TS-2細胞,以相同方式接種于含有膠原培養液的96孔板中,覆蓋層培養液中加入不同藥物干預,繼續培養72 h。采用MTT法檢測細胞增殖抑制率,繪制抑制率曲線,計算半數抑制濃度(IC50)和耐藥指數(Resistance index,RI)。藥物濃度設定參考臨床用量的血藥峰濃度,上下浮動55倍,見表1。

表1 交叉耐藥的藥物濃度設定
RI=IC50(SKOV3/TS)/IC50(SKOV3)
1.2.6 實時熒光定量PCR法檢測多藥耐藥相關基因 收集SKOV3細胞、SKOV3/TS-1或SKOV3/TS-2細胞1×107個,加入TRIzol試劑提取總RNA。采用逆轉錄試劑盒制備cDNA。逆轉錄條件:16 ℃ 30 min、42 ℃ 30 min,最后80 ℃ 5 min。以cDNA為模板,采用實時熒光定量PCR試劑盒進行基因擴增,反應條件:95 ℃ 5 min,90 ℃ 10 s,60 ℃ 15 s,72 ℃ 1 min,40個循環。內參選擇β-actin。以2-△△CT法計算目的基因的表達量。β-actin引物:上游引物5′-CTC CAT CCT GGC CTC GCT GT-3′;下游引物5′-GCT GTC ACC TTC ACC GTT CC-3′。多藥耐藥基因1(Multidrug resistance 1,MDR1)引物:上游引物5′-GGA CTG AGC CTG GAG GTG AAG AA-3′;下游引物5′-CGC TCC TTG ACT CTG CCA TTC TG-3′。β-微管蛋白Ⅲ型(β-tubulin-III,TUBB3)引物:上游引物5′-CGC GGA TCC GCA GGA AAT TTA GAA GA-3′;下游引物5′-CCG GAA TTC TTA GGC ATA CCT GGT CAT GTC TCC-3′。谷胱甘肽S轉移酶π(Glutathione s-transferase-π,GST-π)引物:上游引物5′-CCA ATA CCA TCC TGC GTC AC-3′;下游引物5′-TCA CTG TTT CCC GTT GCC CAT-3′。
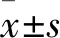
2 結果
2.1 SKOV3細胞、SKOV3/TS-1細胞、SKOV3/TS-2細胞形態學觀察 經倒置相差顯微鏡觀察,二維培養的SKOV3細胞和SKOV3/TS-1細胞呈貼壁生長,細胞體積較小,形態均勻一致。與SKOV3細胞相比,SKOV3/TS-1細胞大小、形狀不一,且細胞體積偏大,核分裂相增多。而三維培養的SKOV3/TS-2細胞呈圓形,懸浮于膠原培養液中聚團生長,多細胞球大小不一、形狀不規則。見圖1。

圖1 倒置相差顯微鏡觀察SKOV3細胞(A)、SKOV3/TS-1細胞(B)、SKOV3/TS-2細胞(C)形態學特點
2.2 SKOV3細胞、SKOV3/TS-1細胞、SKOV3/TS-2細胞對TAX敏感性檢測 經MTT法檢測,SKOV3細胞、SKOV3/TS-1細胞、SKOV3/TS-2細胞對TAX藥物的IC50為(0.240±0.078)μg/ml、(4.285±0.538)μg/ml、(3.540±0.356)μg/ml,SKOV3/TS-1細胞和SKOV3/TS-2細胞RI分別為17.85和14.75。見圖2、表2。

表2 其他化療藥物對SKOV3/TS-1細胞和SKOV3/TS-2細胞增殖抑制的IC50
2.3 SKOV3/TS-1細胞和SKOV3/TS-2細胞對其他化療藥物交叉耐藥性檢測 經MTT法檢測,SKOV3/TS-1細胞和SKOV3/TS-2細胞對CTX、L-OHP、GCB、MIT均有一定的耐藥性,且SKOV3/TS-2細胞的耐藥性高于SKOV3/TS-1細胞,差異有統計學意義(P<0.05)。見圖3。

圖3 不同化療藥物干預條件下SKOV3細胞、SKOV3/TS-1細胞、SKOV3/TS-2細胞增殖曲線
2.4 SKOV3/TS-1細胞和SKOV3/TS-2細胞多藥耐藥相關基因表達變化 經實時熒光定量PCR法檢測,SKOV3/TS-1細胞和SKOV3/TS-2細胞TUBB3mRNA和MDR1mRNA表達量高于SKOV3細胞,差異有統計學意義(P<0.05);而3種細胞GST-π mRNA表達基本一致,差異無統計學意義(P>0.05)。見表3。

表3 SKOV3/TS-1細胞和SKOV3/TS-2細胞多藥耐藥相關基因表達差異

圖2 不同TAX干預條件下SKOV3細胞、SKOV3/TS-1細胞、SKOV3/TS-2細胞增殖曲線
3 討論
紫杉醇是卵巢癌一線化療藥物之一[6],但是耐藥性問題一直是困擾臨床的重要難題。耐藥細胞株模型的建立,對于深入闡述腫瘤細胞的耐藥機制、逆轉多藥耐藥性以及提高臨床化療效果有重要價值。既往的基礎研究中最常采用的耐藥細胞株都屬于單層貼壁(二維)培養系統,包括高濃度間歇誘導法[7]、藥物濃度遞增誘導法[8]、高濃度反復間歇誘導與藥物濃度遞增相結合法[9]等,一方面由于操作步驟繁瑣、藥物劑量不好把握、培養周期過長等,另一方面不能完全模擬體內腫瘤微環境,因此耐藥性有限,在實驗過程中存在一定的局限性。
注:*與SKOV3細胞相比,P<0.05;#與SKOV3/TS-1細胞相比,P<0.05
注:*與SKOV3細胞相比,P<0.05
三維細胞培養系統是近年新發展的一項細胞培養技術,利用具有三維結構的支架材料作為載體[10],例如本研究中所使用的Ⅰ型鼠尾型膠原,此外還包括瓊脂糖、Matrigel、殼聚糖、明膠等,與細胞共同培養,通過構建細胞-細胞-載體三維空間結構,既能保留天然細胞微環境的物質結構基礎,又能更好地模擬體內細胞生長的微環境[11],因此,三維培養系統得到的細胞更貼近體內腫瘤微環境,對于耐藥機制的研究更具有臨床指導價值。
本研究分別通過二維培養系統和濃度梯度遞增法建立TAX耐藥細胞株SKOV3/TS-1,通過三維培養系統建立SKOV3/TS-1細胞株,通過MTT法驗證,兩種細胞模型對TAX均具有顯著耐藥性,RI分別為17.85和14.75。說明SKOV3/TS-1細胞和SKOV3/TS-2細胞對TAX的敏感性均低于親本細胞SKOV3,但是單純從耐藥指數分析,SKOV3/TS-1細胞和SKOV3/TS-2細胞對TAX的耐藥性差別不明顯。另外,通過倒置相差顯微鏡觀察兩種細胞的形態學差異,發現SKOV3/TS-1細胞具有明顯的伸展性,且細胞體積和形態較為均一;而SKOV3/TS-2細胞則懸浮于三維支架載體中,大多呈抱團生長,細胞間連接更為緊密,含有豐富的胞間連接、中間連接、橋粒等結締組織[12],這可能也是導致細胞耐藥的重要原因之一。而且考慮到二維培養的SKOV3/TS-2腫瘤細胞雖然增殖迅速,但短期內易退化死亡,而SKOV3/TS-1細胞不易過度生長,說明三維培養環境可以為腫瘤細胞提供更大的生長空間。
此外,本研究進一步觀察SKOV3/TS-1細胞和SKOV3/TS-2細胞對其他化療藥物的交叉耐藥性,結果顯示,SKOV3/TS-1細胞和SKOV3/TS-2細胞對CTX、L-OHP、GCB、MIT均有一定的耐藥性,且SKOV3/TS-2細胞的耐藥性高于SKOV3/TS-1細胞。推測可能是由于三維培養系統得到的SKOV3/TS-2細胞的生長周期多停滯在G1期,導致細胞分裂增殖活躍度顯著降低,早期凋亡率大大增加;同時腫瘤細胞也喪失了大量化療藥物作用靶點,使得細胞向耐藥表型轉化[13]。在本研究中,SKOV3/TS-1細胞和SKOV3/TS-2細胞TUBB3 mRNA和MDR1 mRNA表達量均高于SKOV3細胞。P-糖蛋白(Permeability glycoprotein,P-gp)是一類跨膜糖蛋白分子,因其可以利用ATP水解釋放的能量促使眾多化療藥物排出細胞外,因此是目前醫學界普遍認可的多藥耐藥分子之一,被認為是MDR1基因編碼的能量依賴型藥泵[14]。而TUBB3是影響α、β微管蛋白動態平衡、微管二聚體重聚的重要分子[15]。在本研究中SKOV3-TS細胞TUBB3 mRNA表達量升高,說明微管蛋白的動力學活性最高,從而逆轉了TAX抑制微管聚合的作用,導致細胞對TAX產生耐藥性。
綜上所述,三維培養系統構建的SKOV3/TS-2細胞模型與二維培養系統得到的SKOV3/TS-1細胞相比,形態結構和生物學特性都顯示了較大差異,這可能是誘導SKOV3/TS-2細胞產生較強多藥耐藥的作用機制之一。此外,SKOV3/TS-1細胞和SKOV3/TS-2細胞中多藥耐藥相關基因TUBB3mRNA和MDR1mRNA表達量均顯著上調,這可能與細胞產生交叉耐藥有關,但其相關的作用機制尚需進一步研究。

