血清因子與免疫因子對慢性阻塞性肺疾病患者肺功能與病情影響的研究
牛 莎
河南省焦作市第二人民醫院 454000
慢性阻塞性肺疾病(COPD)是一種呼吸系統的常見疾病,以持續的呼吸道癥狀和不完全可逆性阻塞為主要特征,具有較高發病率與病死率[1]。相關統計顯示全球40歲以上人群中COPD發病率高達9.0%~10.0%,我國COPD患病率約為8.2%[2-3]。COPD病情往往呈進行性發展,導致患者的免疫功能障礙不斷加重,肺功能持續性損傷,而且隨著疾病的進展可累及心臟、腦血管等多個臟器和系統,給患者的生活質量造成嚴重不良影響,嚴重者甚至發生死亡。研究分析急性加重期是COPD患者死亡的獨立危險因素[4]。流行病學研究顯示慢性阻塞性肺疾病急性加重期(AECOPD)的發病率為0.3%~0.5%[5],其發生主要與患者合并呼吸道病毒感染、細菌感染、自身免疫力下降等有關。隨著相關研究不斷深入,學者們發現在COPD整個病理過程中,存在多種淋巴細胞以及炎癥介質的參與,且二者相互作用,共同參與疾病的發生發展[6]。然而,學者們雖然已經認識到炎癥過程與COPD患者病情惡化之間存在著一定的關系,但對二者的相關性研究甚少。為了進一步明確血清因子與免疫因子對COPD患者肺功能與病情的影響,本研究對其具體關系進行了詳細分析。現報道如下。
1 資料與方法
1.1 一般資料 收集2016年1月—2017年12月間于我院呼吸內科就診的COPD患者117例,根據患者病情分為A組(急性加重期)和B組(穩定期)。A組61例,男38例,女23例,年齡38~85歲,平均年齡(65.09±11.02)歲,BMI 22.09±4.02;B組56例,男35例,女21例,年齡40~82歲,平均年齡(64.84±11.53)歲,BMI 22.04±4.53;同時選取同期在我院體檢的健康志愿者80例為對照組,其中男49例,女31例,年齡39~84歲,平均年齡(66.13±10.28)歲,BMI 21.97±3.91。三組一般資料比較,差異無統計學意義(P>0.05),具有可比性。納入標準:符合中華醫學會制定的COPD標準[7];無慢性基礎疾病;自愿參加本項研究,并簽署知情同意書者。排除標準:合并心腦血管疾病、內分泌疾病、免疫系統疾病或惡性腫瘤者,合并肺結核、支氣管哮喘、支氣管擴張等其他嚴重肺部疾病者;納入前2周內有吸入糖皮質激素、免疫抑制劑者。本研究已通過我院倫理委員會批準。
1.2 方法 所有患者均于入院后次日清晨采集空腹上肢靜脈血10ml,室溫靜置,使用離心機(轉速3 000r/min,溫度4℃)離心10min,離心后將血清脫離,將脫離的血清于-20℃儲存。采用酶聯免疫吸附法(ELISA)檢測測定血清中IL-8、IL-6、CRP及TNF-α水平,利用膠體金法檢測血清中SAA、IP-10水平,以上檢驗嚴格按照操作規程進行。采用Care Fusion肺功能儀(德國耶格公司生產)檢測肺功能,具體指標包括第1秒用力呼氣容積與用力肺活量(FEV1/FVC)、FEV1占預計值百分比(FEV1)。每位患者均接受3次測試,每次測試間隔3min,結果取最佳曲線。采用CAT問卷對COPD患者的生活質量進行評分,分值范圍為0~40分,分值越高,表明患者生活質量越差。
1.3 統計學方法 應用SPSS17.0統計軟件分析數據,計量資料比較采用t檢驗;計數資料比較采用χ2檢驗,相關性分析采用Pearson法,以P<0.05表示差異有統計學意義。
2 結果
2.1 各組患者血清因子與免疫因子水平比較 A組患者的IL-8、IL-6、TNF-α和CRP血清因子水平以及SAA、IP-10免疫因子水平均明顯高于B組和對照組,差異具有統計學意義。見表1。
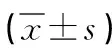
表1 各組患者血清因子與免疫因子水平比較
2.2 各組患者肺功能以及CAT評分比較 A組FEV1和FEV1/ FVC明顯低于B組和對照組,A組患者的CAT評分明顯高于B組,差異具有統計學意義。見表2。
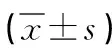
表2 各組患者肺功能以及CAT評分比較
2.3 COPD患者肺功能及病情與血清因子與免疫因子相關性分析 COPD患者的肺功能與血清IL-8、IL-6、TNF-α、CRP、SAA以及IP-10水平呈負相關,CAT評分與其呈正相關。見表3。

表3 COPD患者肺功能及病情與血清因子及免疫因子相關性分析
3 討論
隨著我國人口老齡化進程的加快,COPD發病率呈逐年上升趨勢,已成為我國重要的公共衛生問題之一。COPD是肺部慢性非特異性反應的病理特征,與長期、慢性炎癥刺激等有關,但其發病機制尚未明確。研究發現COPD急性加重期患者存在明顯的氣道炎癥,且氣道炎癥水平與患者的肺功能呈明顯負相關[8]。部分學者認為,COPD患者不僅僅存在肺部和呼吸道炎性反應,還同時存在持續、低強度的全身性炎性反應。在患者發病期機體炎癥反應加劇,大量炎癥介質、急性反應蛋白合成、分泌,從而促使病情進展、加重,使得肺功能發生明顯惡化[9]。
本研究觀察的血清因子為IL-8、IL-6、TNF-α和CRP,均為機體重要的血清炎性因子。IL-6是具有多種生物活性的血清因子,可促進中性粒細胞的氧化反應以及免疫黏附等,在炎癥反應、免疫應答中均發揮作用;IL-8具有破壞小氣道、肺泡組織的作用;二者的異常表達可導致支氣管平滑肌細胞痙攣,加重阻塞性通氣功能障礙。TNF-α具有廣泛生物學活性,能提高中性粒細胞的吞噬能力,可通過增強炎癥細胞外蛋白的分解作用,促進其他炎癥細胞釋放更多的細胞因子和炎癥介質,促進炎癥的產生,同時也可促使肺纖維化,導致肺功能下降;CRP是肝臟合成的一種急性相蛋白,CRP水平上升后可以抑制NO活性、損及氣道上皮功能從而降低肺功能[10]。SAA是一類具有免疫調理功能的載脂蛋白,當機體損傷產生炎癥反應時,其血清含量會急劇上升,與下呼吸道感染等疾病有著密切相關性。IP-10是一種新的有著豐富生物學活性的細胞趨化因子,在炎癥部位對淋巴細胞活化和趨化的進程中起重要作用,可募集炎性細胞浸潤、誘導促進T淋巴細胞及巨噬細胞的遷移及活化[11]。
本研究結果發現,在COPD患者血清中IL-8、IL-6、TNF-α、CRP、SAA和IP-10等因子的含量顯著升高,提示其可能參與了COPD患者的病情進展。分析原因如下:IL-8、IL-6的高表達,能夠加劇氧化應激損傷及氧自由基傳遞障礙,導致呼吸道的高反應性,刺激肺部血管收縮,引起肺組織病理損傷,促進病情進展。CRP及TNF-α的高表達,可加劇破壞肺泡的完整性,同時使得小氣道管壁加厚堆積變窄,促進持續性的平滑肌痙攣收縮,加重氣流受限[12]。SAA、IP-10的異常表達, 表明機體細胞免疫功能出現異常,可以通過加劇下游炎癥信號通路ROCH等的激活,通過正反饋作用使驗證效應不斷放大,進一步激活體內免疫系統,從而加劇炎癥反應,引起機體氣道損傷以及肺泡組織破壞,促進病情進展。研究[13-15]發現,COPD患者血清中TNF-α的含量與患者的肺功能以及病情存在著明顯相關性,與本研究結果相似。FEV1、FEV1/FVC是評價患者肺功能的客觀指標,FEV1和FEV1/FVC等指標越低,患者的肺功能損傷程度越嚴重。本次研究中A組患者的FEV1和FEV1/FVC等肺功能指標明顯低于其余兩組,表明A組患者的肺功能損傷明顯比其他兩組更為嚴重。經相關性分析發現,COPD患者的肺功能指標與患者的血清因子及免疫因子水平呈負相關。究其原因可能與炎癥因子對小氣道的狹窄以及上皮組織重塑性改變等有關[16]。
綜上所述,COPD患者血清中的炎性因子以及免疫因子水平隨病情變化發生動態改變,其含量均明顯升高,且與患者的肺功能呈負相關,在疾病的發生發展中扮演了重要角色。

