大組織切片技術(shù)在前列腺癌診斷中的應(yīng)用
宋彥錕 羅 勝
福建醫(yī)科大學(xué)附屬第一醫(yī)院病理科,福建省福州市 350005
前列腺癌是男性常見泌尿生殖系惡性腫瘤,術(shù)后病理檢查是疾病診斷重要方法。但是,前列腺癌腫塊常為多灶性,離體后外觀形狀與增生前列腺相似,加之術(shù)前內(nèi)分泌治療組織退變,辨認困難,因此,如何處理根治標(biāo)本成為病理醫(yī)師一項巨大挑戰(zhàn)[1]。為判斷手術(shù)切除癌灶干凈與否,前列腺癌術(shù)后病理通常取材整個前列腺,但由于包埋盒規(guī)格等設(shè)備限制,常規(guī)標(biāo)本處理需將前列腺分割成數(shù)十小組織塊,會破壞標(biāo)本完整性,不僅后期制片煩瑣,也易造成拼接誤差,影響閱片質(zhì)量[2]。大組織切片技術(shù)是近年應(yīng)用于臨床的標(biāo)本處理新技術(shù),為大標(biāo)本處理、病灶全面觀察及綜合評價提供了極大便利[3]。本文選取2018年1月—2020年1月我院126例前列腺癌根治患者,探討大組織切片技術(shù)診斷前列腺癌的臨床價值,報道如下。
1 資料與方法
1.1 一般資料 擇取2018年1月—2020年1月我院收治126例前列腺癌患者,隨機分為兩組。兩組基線資料比較,差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。見表1。
1.2 納入與排除 納入標(biāo)準(zhǔn):術(shù)前穿刺活檢、術(shù)后病理檢查證實前列腺腺癌;初治病例,接受前列腺癌根治手術(shù);患者簽署知情同意書;臨床及病理資料齊全;倫理委員會批準(zhǔn)同意。排除標(biāo)準(zhǔn):前列腺癌遠端轉(zhuǎn)移;既往前列腺手術(shù)史;根治術(shù)前行新輔助內(nèi)分泌治療;合并其他前列腺器質(zhì)性病變。
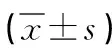
表1 兩組基線資料比較
1.3 方法
1.3.1 實驗組(大組織切片病理檢查):手術(shù)獲取新鮮、完整的前列腺標(biāo)本,即刻送檢病理科。標(biāo)本置于取材臺(精囊腺朝上,尖部尿道口面向醫(yī)師),以紅黑顏色的特殊染料進行色標(biāo)染色,標(biāo)記前列腺左右兩側(cè)(左紅右黑)。待自然吹干后,4%中性甲醛溶液固定12h以上。次日取出標(biāo)本,以取材刀離斷精囊腺,由前列腺尖部至基底部沿垂直尿道方向做冠狀切面,切成厚度3~4mm的組織片,數(shù)量6~8塊,依次標(biāo)號,平鋪于5cm×7cm大組織網(wǎng)狀包埋盒內(nèi),以鏤空板條固定,再次置于甲醛溶液中固定12h以上,使標(biāo)本中央組織充分固定。次日取出標(biāo)本,乙醇梯度脫水,二甲苯透明,高密度石蠟浸漬,操作于全封閉組織脫水機中自動進行,試劑溫度45℃,石蠟溫度65℃。采用二次包埋法將組織片制成大蠟塊,一般切片與精囊腺最大切面包埋,前列腺尖部和底部切緣垂直包埋。常規(guī)整修蠟塊并鑲裝,石蠟大組織切片機連續(xù)勻速平推切片,切片厚度5μm。切片置于定制的大規(guī)格載玻片上,常規(guī)漂洗、HE染色、封片后,行數(shù)字病理掃描。
1.3.2 對照組(常規(guī)組織切片病理檢查):手術(shù)獲取新鮮、完整的前列腺標(biāo)本,即刻送檢病理科。標(biāo)本切片前常規(guī)處理同實驗組,甲醛溶液充分固定后,離斷精囊腺,切取前列腺尖部和底部,切取厚度2~3mm,余體部左右側(cè)分開,依次切成體積不超過15mm×10mm×5mm的組織塊,數(shù)量40~60塊。取前列腺尖部和底部切緣、精囊腺、輸尿管以及穿刺定位的病灶組織塊,依次標(biāo)號,置于普通包埋盒內(nèi),同實驗組方法對包埋組織塊進行連續(xù)切片,切片置于一般規(guī)格載玻片上,同法處理后行數(shù)字病理掃描。
1.4 觀察指標(biāo)與評價標(biāo)準(zhǔn) 比較觀察兩組病理診斷結(jié)果,統(tǒng)計切緣陽性率、微小病灶檢出率、原發(fā)腫瘤病理分期、精囊侵犯率、局域淋巴結(jié)轉(zhuǎn)移率、術(shù)后GS評分升高者占比。腫瘤分期參照AJCC 2002版標(biāo)準(zhǔn)[4]。前列腺癌GS評分標(biāo)準(zhǔn)[5]:依據(jù)腫瘤分化程度將前列腺癌分為1(分化好,惡性程度低)~5(分化差,惡性程度高)級,分別記1~5分,將所占比例最高的癌灶分化分?jǐn)?shù)作為主要結(jié)構(gòu)評分,與次要結(jié)構(gòu)評分相加作為總分,單一分化時分?jǐn)?shù)重疊相加,三種及以上分化時,將占比小但評分為最高級別的腫瘤分化分?jǐn)?shù)作為次要結(jié)構(gòu)評分,評分范圍2~10分,8分級以上為高危。

2 結(jié)果
實驗組標(biāo)本切緣陽性率高于對照組,微小病灶檢出率高于對照組,差異有統(tǒng)計學(xué)意義(P<0.05),組間精囊侵犯率、淋巴結(jié)轉(zhuǎn)移率、術(shù)后GS升高占比無統(tǒng)計學(xué)差異(P>0.05),見表2。兩組TNM病理分期無統(tǒng)計學(xué)差異(P>0.05),見表3。

表2 兩組病理診斷結(jié)果比較[n(%)]

表3 兩組TNM病理分期比較[n(%)]
3 討論
傳統(tǒng)前列腺癌根治標(biāo)本病理檢查,需將前列腺切成細碎小塊,依據(jù)前列腺大小一般為40~60塊,甚至更多[6]。此法臨床處理十分煩瑣,技術(shù)員制片與病理醫(yī)師閱片工作量大,而且前列腺完整性遭破壞嚴(yán)重,小切片拼接易產(chǎn)生誤差,增加了觀察難度,不利于病理醫(yī)師全面細致評價,影響診斷質(zhì)量[7]。
大組織切片技術(shù)可以獲得與常規(guī)組織切片技術(shù)相當(dāng)?shù)闹破|(zhì)量,研究證實厚度與染色均理想[8]。但與常規(guī)組織切片相比,大組織切片,制片數(shù)量減少,可以減少制片與閱片的工作量,從而提高病理診斷工作效率,更具實用價值[9],而且單個切片切面積增大,相對保證了標(biāo)本完整性,病理醫(yī)師可于鏡下直觀觀察標(biāo)本橫斷全貌,便于準(zhǔn)確定位空間分布,明確前列腺組織結(jié)構(gòu)與細胞學(xué)特征,發(fā)現(xiàn)微小病灶,精確病理診斷,以及與術(shù)前診斷進行對照等,從而提高診斷效果[9]。對于前列腺癌患者而言,即使是行根治手術(shù),患者術(shù)后仍有復(fù)發(fā)的風(fēng)險和可能,其主要原因在于,術(shù)前檢測前列腺癌浸潤程度及有無轉(zhuǎn)移,主要依靠影像學(xué)技術(shù)與穿刺活檢,靈敏度均有限,據(jù)此術(shù)前判斷沒有轉(zhuǎn)移的前列腺癌,可能已經(jīng)出現(xiàn)了微轉(zhuǎn)移。以大組織切片技術(shù)觀察前列腺標(biāo)本尖部與底部切緣等處,明確有無包膜外侵犯、精囊外侵犯等,鏡下影像更完整、更全面,可以有效避免稀碎組織切片拼接影響微小病灶觀察與檢出,從而更準(zhǔn)確地判斷手術(shù)切除后有無癌灶殘留,為指導(dǎo)后續(xù)治療提供更有價值的依據(jù)。
本文結(jié)果顯示,實驗組標(biāo)本切緣陽性率、微小病灶檢出率均高于對照組,與文獻報道大組織切片技術(shù)處理后前列腺標(biāo)本的切緣陽性率46.7%、微小病灶率36.7%相符[10-11],肯定了大組織切片技術(shù)用于前列腺癌臨床診斷的價值與優(yōu)勢。另有學(xué)者比較觀察病理大切片與常規(guī)切片診斷前列腺癌,結(jié)果顯示前者精囊侵犯陽性檢出率(26.2%)高于后者(17.6%)[12],與本文實驗組精囊侵犯陽性率(22.22%)與對照組(20.63%)相當(dāng)?shù)难芯拷Y(jié)論不一致,考慮可能為術(shù)前穿刺活檢無法明確精囊累及情況,兩個實驗納入病例個體存在差異。
綜上所述,采用大組織切片技術(shù)進行前列腺癌病理診斷,便于全面細致病理觀察,可以提高切緣陽性與微小病灶檢出率,精確病理診斷,為臨床診治提供更有價值的依據(jù),值得推廣使用。

