子宮肌瘤剔除術后妊娠并分娩產婦與同期帶瘤妊娠產婦分娩結局臨床差異性分析
付金紅


[摘要] 目的 對比帶瘤妊娠產婦與子宮肌瘤剔除術后妊娠并分娩產婦的分娩結局差異。 方法 方便選取2017年9月—2019年9月在該院進行治療的帶瘤妊娠產婦與子宮肌瘤剔除術后妊娠產婦共150例進行該次研究,根據患者類型不同進行分組。其中對照組為75例帶瘤妊娠產婦,觀察組為75例子宮肌瘤剔除術后妊娠產婦,對比其妊娠結局情況。結果 對比后發現,兩組產婦剖宮產率、自然分娩率、妊娠期間胎盤早剝發生率、妊娠后胎兒窘迫發生率以及新生兒窒息發生率差異無統計學意義(P>0.05),觀察組產婦產后出血率以及產后出血量顯著高于對照組,妊娠期間前置胎盤以及胎膜早破發生率顯著高于對照組,兩組比較差異有統計學意義(P<0.05),且觀察組產婦早產發生率12.00%顯著高于對照組0.00%,差異有統計學意義(χ2=9.574,P=0.002)。結論 子宮肌瘤剔除術后妊娠與帶瘤妊娠產婦的分娩方式相比較差異無統計學意義,但術后妊娠者并發癥的發生概率較高,故在條件允許的情況下可以帶瘤妊娠,如肌瘤過大等因素導致帶瘤無法受孕者,也可選擇術后妊娠,但術后需長時間避孕,以降低妊娠期間并發癥發生率。
[關鍵詞] 帶瘤妊娠產婦;子宮肌瘤剔除術后妊娠;分娩結局;差異性分析
[中圖分類號] R4? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-0742(2020)06(c)-0041-03
Analysis of Clinical Differences in Delivery Outcomes between Pregnant Women with Hysteromyomectomy and Delivery
FU Jin-hong
Department of Obstetrics and Gynecology, Maternal and Child Health Hospital of Luozhuang District, (Mother and Child Health and Family Planning Service Center of Luozhuang District), Linyi, Shandong Province, 276017 China
[Abstract] Objective To compare the difference in delivery outcomes between pregnant women with tumors and pregnant women with uterine fibroids removal after delivery. Methods A total of 150 pregnant women with tumor and pregnant women with hysteromyoma removed from September 2017 to September 2019 in the hospital were conveniently selected for this study, and they were grouped according to the type of patients. Among them, the control group was 75 pregnant women with tumor, and the observation group was 75 pregnant women after uterine fibroids removal. Their pregnancy outcomes were compared. Results After comparison, it was found that there was no statistically significant difference between the two groups in maternal cesarean section rate, spontaneous delivery rate, placental abruption rate during pregnancy, post-pregnancy fetal distress rate, and neonatal asphyxia rate(P<0.05). The observation group had postpartum hemorrhage rate and the amount of postpartum bleeding was significantly higher than that of the control group. The incidence of placenta previa and premature rupture of membranes during pregnancy was significantly higher than that of the control group. The difference between the two groups was statistically significant(P<0.05), and the incidence of premature delivery in the observation group was 12.00%, higher than the control group0.00%, the difference was statistically significant(χ2=9.574, P=0.002). Conclusion There is no statistically significant difference in the delivery method between the pregnancy after uterine fibroids removal and the pregnant women with tumor, but the probability of complications after the pregnancy is higher, so the pregnancy with tumor can be allowed if conditions permit, for example, if the fibroids are too large and other factors lead to the inability to conceive with tumors, you can also choose to have a postoperative pregnancy, but long-term contraception is required after surgery to reduce the incidence of complications during pregnancy.
[Key words] Pregnant women with tumor; Pregnancy after uterine fibroids removal; Delivery outcome; Difference analysis
子宮肌瘤屬于婦科常見的良性腫瘤,生長部位為女性生殖器官內,高發于生育年齡的女性群體,但隨著近年來生育年齡的推遲,未生育且有生育需求者子宮肌瘤的患病率增加,對于此類患者是接受保守治療還是手術治療成為臨床面對的難題[1-3]。且子宮肌瘤嚴重影響女性生活以及生殖健康質量,臨床研究多認為,剔除子宮肌瘤后妊娠及保守治療后帶瘤妊娠都不再是正常妊娠,且手術后給患者帶來不利影響,如盆腔粘連、子宮受損、長時間需避孕等。故2種妊娠處理方式與正常妊娠相關參數相比,并不能闡明2種處理方式的優劣,故現為探究何種治療方式更有利于妊娠結局,現方便選取2017年9月—2019年9月期間在該院接受治療的150例患子宮肌瘤孕婦的臨床資料進行分析,現報道如下。
1? 資料與方法
1.1? 一般資料
方便選取該院進行治療的帶瘤妊娠產婦與子宮肌瘤剔除術后妊娠產婦共150例進行該次研究,根據患者類型不同進行分組。其中對照組為75例帶瘤妊娠產婦,觀察組為75例子宮肌瘤剔除術后妊娠產婦。其中,觀察組75例患者的年齡23~36歲,平均年齡(30.01±1.39)歲;孕次0~4次,平均孕次(1.91±0.35)次;產次0~2次,平均產次(0.58±0.19)次;生產時孕周36~40周,平均孕周(38.43±0.42)周;經產婦26例,初產婦49例。對照組75例患者的年齡23~37歲,平均年齡(31.22±1.41)歲;孕次0~4次,平均孕次(1.88±0.34)次;產次0~2次,平均產次(0.60±0.20)次;生產時孕周36~40周,平均孕周(38.12±0.35)周;經產婦24例,初產婦51例。在產次、孕次、孕周、年齡等一般資料上均差異無統計學意義(P>0.05),可進行對比分析。
1.2? 納入與排除標準
納入標準:①所選產婦為入院時診斷為妊娠合并子宮肌瘤且分娩的孕婦;②帶瘤妊娠孕婦,經B超測量子宮肌瘤直徑≥5 cm;③已經簽署患者知情同意書并獲得倫理委員會批準。排除標準:①正常分娩孕婦;②超高齡孕婦。
1.3? 方法
對照組為帶瘤妊娠產婦,一般瘤體<2 cm,可根據產婦自身情況選擇自然分娩或剖宮產,在患者入院時,了解其基本資料,包括產婦的文化程度、戶籍、年齡、家族子宮肌瘤史以及孕產史等,孕產史中記錄流產類型和流產史,葡萄胎、異位妊娠、剖宮產等。
觀察組為子宮肌瘤剔除術后妊娠產婦,對于接受手術治療的孕婦,了解其當時手術情況,包括術后并發癥、術中出血、手術方式等。對兩組產婦的肌瘤情況進行詳細準確的記錄,包括肌瘤大小以及類型,大小要記錄其肌瘤與子宮的徑線,類型如漿膜下肌瘤、肌壁間肌瘤、黏膜下肌瘤等。
除了解患者一般資料外,手術具體過程為:了解子宮肌瘤所在的部位、大小、數目以決定子宮切口,行宮體部肌瘤切除前,在子宮峽部的左右側闊韌帶無血管區各作一小口,貫穿置膠管止血帶,束扎子宮動、靜脈,暫時阻斷其供血,在肌瘤表面血管較少的部位,視肌瘤大小行縱形、梭形或弧形切口,深至肌瘤包膜,沿包膜表面鈍性分離,至基底部血管較多時,可鉗夾后切出腫瘤,縫扎殘端。用可吸收線行“8”字或連續縫合肌層1~2層。最后分層縫合腹壁各層。
1.4? 觀察指標
對比兩組產婦的分娩方式(剖宮產、自然分娩)情況。
記錄兩組產婦的產后出血發生率以及產后出血量情況。
對比妊娠期間并發癥(胎盤早剝、前置胎盤以及胎膜早破)發生情況。
對比不良妊娠結局(早產、胎兒窘迫、新生兒窒息)發生情況[7]。
1.5? 統計方法
對該研究內所涉及數據進行統計分析時均采用SPSS 20.0統計學軟件,計量資料用(x±s)表示,組間比較用t檢驗;計數資料采用[n(%)]表示,組間比較用χ2檢驗,P<0.05為差異有統計學意義。
2? 結果
2.1? 分娩方式以及產后出血量
對比后發現,兩組產婦剖宮產率以及自然分娩率差異無統計學意義(P>0.05);觀察組產后出血量(376.43±37.99)mL明顯高于對照組(294.34±34.32)mL,兩組比較差異有統計學意義(t=13.886,P=0.000)。且觀察組產婦產后出血率顯著高于對照組,差異有統計學意義(P<0.05)。見表1。
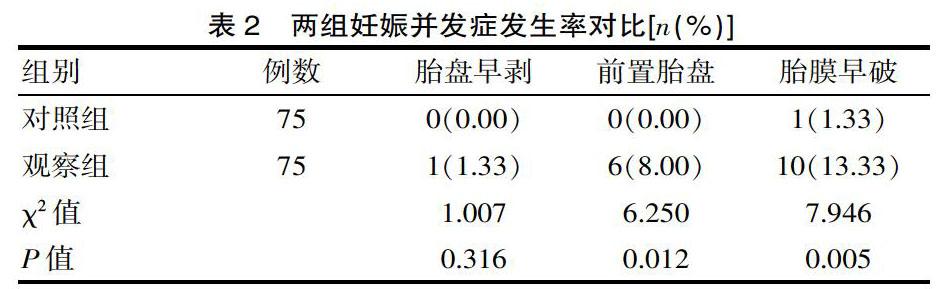
2.2? 妊娠并發癥發生率
對比后發現,兩組產婦妊娠期間胎盤早剝發生率差異無統計學意義(P>0.05);觀察組妊娠期間前置胎盤以及胎膜早破發生率顯著高于對照組的,差異有統計學意義(P<0.05)。見表2。
2.3? 不良分娩結局
對比后發現,兩組產婦妊娠后胎兒窘迫發生率以及新生兒窒息發生率差異無統計學意義(P>0.05);觀察組產婦早產發生率顯著高于對照組的,差異有統計學意義(P<0.05)。見表3。
3? 討論
子宮肌瘤的主要臨床表現為下腹疼痛、盆腔出現壓迫癥狀、下腹包塊、白帶增多、子宮異常出血,對患者的生育能力造成一定影響[4]。目前,臨床對該疾病的主要治療方式為手術治療,如患者因肌瘤的存在而無法受孕,通過手術將肌瘤剔除后,受孕率將大幅度提高,但手術也會對妊娠造成不良影響,如術后需要長時間避孕促進子宮功能修復以保障受孕后母嬰安全,但也會導致產婦受孕年齡后延,大齡產婦妊娠風險較適齡產婦而言顯著增加[5-8]。
該研究表明,對比后發現,觀察組產婦產后出血率以及產后出血量顯著高于對照組,妊娠期間前置胎盤以及胎膜早破發生率顯著高于對照組,觀察組產婦早產發生率12.00%顯著高于對照組0.00%(P<0.05)。究其原因,對于子宮肌瘤不影響受孕的情況而言,帶瘤妊娠時子宮肌瘤雖可受到性激素水平的影響而增長,但俞萍[9]的研究表明,選取接受子宮肌瘤剔除手術和帶瘤妊娠的患者共115 例。其中帶瘤妊娠組(57 例),術后妊娠組(58 例)結果帶瘤妊娠組的胎膜早破發生率低于術后妊娠組(P<0.05);帶瘤妊娠組早產發生率為0.0%,低于術后妊娠組的8.7%(P<0.05);術后妊娠組和帶瘤妊娠組兩組子宮肌瘤最大徑線差異有統計學意義(P<0.05),兩組的肌壁間、漿膜下和黏膜下的宮肌瘤比例差異有統計學意義(P<0.05)。此類增大并不是呈持續增加的趨勢,而是到了中晚孕期,肌瘤會維持一個狀態不再變化,故對妊娠結局影響較小。而此時,接受子宮肌瘤剔除術治療后的妊娠者,受術后對盆腔以及子宮功能、環境的影響、肌瘤數量、大小、部位、種類的影響以及手術方式的影響,會導致產科并發癥發生率較高,分娩結局較差。如條件允許,帶瘤妊娠相比于手術剔除后妊娠更為安全可行[10-11]。
綜上所述,對于患子宮肌瘤疾病后仍有生育需求的患者,可根據其實際情況選擇相應的妊娠方式,應將腫瘤、手術以及患者年齡等多因素綜合考慮在內,不能單純地認為何種方式妊娠更佳。
[參考文獻]
[1]? 羅艷榮,丁愛萍.護理質量持續改進在子宮肌瘤腹腔鏡剔除術患者圍術期護理中的應用[J].臨床誤診誤治, 2016(B10): 118.
[2]? 劉喻, 王明波, 李瓊. 不同類型黏膜下子宮肌瘤宮腔鏡電切除術對患者生育能力的影響[J].中國實用醫藥,2015(15): 12-13.
[3]? 李竹,李麗.子宮肌瘤對女性生育能力的臨床影響分析[J]. 中國性科學, 2016, 25(12): 98-101.
[4]? 丁廣香.擇期子宮肌瘤手術患者引入信心干預對其圍手術期應激狀況及負性情感的影響[J].國際護理學雜志, 2016, 35(7):173-178.
[5]? 劉小玲, 鞠春玲. 前置胎盤合并剖宮產史患者產后大出血的相關危險因素及對妊娠結局的影響[J].中國保健營養, 2016, 26(17):38-42.
[6]? Khan N, Kolasseri S. Relaparotomy after caesarean section: an analysis of the risk factors, indications and outcome[J].Internationaljournal of reproduction contraception obstetrics gynecology, 2015, 9(2):575-580.
[7]? Ekine A A, Lawani L O, Iyoke C A, et al. Review of the clinical presentation of uterine fibroid and the effect of therapeutic intervention on fertility [J]. ieee electron device letters, 2015, 3(1):9-13.
[8]? Bourdet A T, Luton D, Koskas M. Clinical utility of ulipristal acetate for the treatment of uterine fibroids: current evidence[J].International journal of womens health, 2015, 7(1): 321-330.
[9]? 俞萍.帶瘤妊娠對比子宮肌瘤剔除術后分娩產婦妊娠結局臨床差異性研究[J].中國初級衛生保健,2018,32(9):45-46.
[10]? 張軼嵐,謝惠莉,李秀軍.陰式子宮肌瘤剔除術對患者術后妊娠分娩結局的影響[J].中國腫瘤臨床與康復,2016,14(4):455-457.
[11]? 吳愛平.妊娠合并子宮肌瘤患者對分娩方式的選擇與分娩結局的影響分析[J].中國婦幼保健,2017,32(1):30-31.
(收稿日期:2020-03-20)
[作者簡介] 付金紅(1971-),女,山東臨沂人,本科,副主任醫師,研究方向:婦產、計劃生育。

