宮腔鏡下雙極汽化電切治療宮頸息肉的臨床效果
張合娟
(淅川縣第二人民醫院 婦產科,河南 南陽 474450)
宮頸息肉是一種良性疾病,作為宮頸炎癥的主要表現,主要生長于子宮頸管內或宮頸外口處,患者發病后,可出現性交后出血、血性白帶、白帶增多等癥狀,將影響其性生活質量[1]。若不對患者及時治療,病情遷延有癌變風險。該病病程較長,且患者息肉數目及大小存在差異,采用藥物等保守治療效果不佳,通常需進行手術治療。既往臨床常用的術式為宮頸息肉摘除術,療效確切,但術中出血較多,不利于術后恢復[2]。近年來,宮腔鏡下雙極汽化電切術已逐漸取代傳統術式,可減小術中創傷[3]。但對該術式能否徹底切除息肉,降低術后復發率仍有一定爭議。鑒于此,本研究選取了宮頸息肉患者進行研究,進一步探討宮腔鏡下雙極汽化電切的治療效果。
1 資料與方法
1.1 一般資料選擇淅川縣第二人民醫院2018年2月至2019年2月收治的70例宮頸息肉患者,采用隨機數表法分為對照組(35例)和觀察組(35例)。對照組年齡21~53歲,平均(42.57±5.31)歲;病程3~11個月,平均(6.82±1.31)個月;息肉分布:單發21例,多發14例;息肉直徑0.3~3.2 cm,平均(1.62±0.25)cm。觀察組年齡22~53歲,平均(42.35±5.48)歲;病程3~12個月,平均(7.04±1.25)個月;息肉分布:單發20例,多發15例;息肉直徑0.2~3.1 cm,平均(1.59±0.31)cm。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 入選標準(1)納入標準:①符合有關診斷標準[4];②經保守治療效果不佳或無療效,患者自愿接受手術治療;③美國麻醉醫師協會(ASA)[5]分級Ⅰ~Ⅱ級;④在淅川縣第二人民醫院擇期實施手術治療。(2)排除標準:①處于妊娠或哺乳期;②合并生殖道感染;③合并宮頸癌;④合并凝血功能異常;⑤合并子宮手術史。
1.3 治療方法
1.3.1對照組 接受宮頸息肉摘除術治療。于月經干凈后3~7 d實施手術。采用宮頸鉗鉗夾患者宮頸前唇,對于息肉直徑較小、蒂部較細的患者,采用長彎鉗鉗夾息肉并固定,通過順時針方向旋轉,待息肉蒂斷裂后,取出息肉。對于息肉直徑較大、蒂部較粗、宮頸管部位較深的患者,采用長彎鉗切除蒂部,用絲線縫扎殘端。采用長彎鉗鉗夾息肉并固定,通過順時針方向旋轉,待息肉蒂斷裂后,取出息肉。采用凡士林紗布填塞宮頸管,壓迫創口,進行止血。
1.3.2觀察組 接受宮腔鏡下雙極汽化電切治療術。于月經干凈后3~7 d實施手術。術中采用德國TORZ公司生產的宮腔鏡,用9 g·L-1的氯化鈉溶液膨宮,將電切鏡送入宮頸管,觀察息肉蒂部大小及位置,采用雙極氣化電切切除息肉淺皮層及蒂部。對于多發息肉患者,于息肉切除干凈后,觀察糜爛面,對其進行清除。
1.3.3術后治療 兩組均于術后口服抗生素3 d,以預防感染,禁止性生活2個月,每月定期復查。
1.4 評價指標(1)術后7 d,評估兩組臨床療效。參照《婦產科學》[4]中有關內容制定療效評估標準。顯效:TCT檢查陰性,經超聲檢查,見患者宮頸表面質地光滑,體積明顯縮小,病灶徹底清除;有效:TCT檢查陰性,經超聲檢查,見患者宮頸表面有小范圍點狀出血,體積有一定縮小,病灶殘留<10%;無效:TCT檢查陽性,經超聲檢查,見患者宮頸表面呈現糜爛和增生,體積無縮小,病灶未清除。顯效、有效納入總有效。(2)手術指標,包括術中出血量及手術時間。
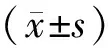
2 結果
2.1 療效觀察組治療總有效率高于對照組,差異有統計學意義(P<0.05)。見表1。

表1 兩組臨床療效比較(n,%)
2.2 手術指標觀察組術中出血量少于對照組,手術時間短于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組手術指標比較
3 討論
宮頸息肉屬于宮頸病變范疇,多發于40歲以上女性,與長期的炎癥或感染刺激宮頸管有關,主要機制為患者宮頸局部黏膜發生增生,突出宮頸外口[6]。該病可發生于宮頸所有部位,若能及時就診,可接受保守治療,治療難度較低,對患者子宮造成創傷較小。多數患者初期無明顯癥狀,隨病情進展,可出現陰道異常出血、白帶異常等癥狀,此時就診,接受保守治療難以發揮效果,手術治療是首選方案[7]。采用手術治療后,仍有部分患者臨床獲益不佳,主要原因是宮頸息肉發病部位特殊,術中易忽視深部位的息肉,造成息肉難以徹底切除,術后復發率高。
宮腔鏡是近年來用于診治婦科疾病的常用手段,可全面了解息肉情況,發現微小病灶。于宮腔鏡下實施手術有助于明確病灶情況,徹底切除病灶,預防術后復發。本研究結果顯示,觀察組治療總有效率高于對照組,術中出血量少于對照組,手術時間短于對照組。這表明宮腔鏡下雙極汽化電切治療宮頸息肉臨床效果較好,可減少創傷,并可有效預防術后復發。既往臨床采用的宮頸息肉摘除術,通過宮頸鉗摘除息肉,對于宮頸外口的息肉可有效清除,但對于生長在宮頸管內的息肉不易探及和清除,宮頸管內的息肉無法探及,且易忽視體積較小的息肉,因此,宮頸息肉摘除術更適用于治療宮頸外口的息肉[8]。此外,采用宮頸息肉切除術時,術中存在視野受限,操作難度較大,對正常組織的損傷較大,術中出血量較多,患者術后恢復時間較長。將宮腔鏡技術應用于息肉切除術中,可通過宮腔鏡準確、直觀地顯示病灶位置及大小,有助于快速切除病灶,縮短手術時間。術中視野清晰,對微小息肉也可顯示,有助于徹底切除息肉,并可減少對正常組織造成的損傷,促進患者術后恢復,預防病情復發。本研究觀察組在應用宮腔鏡的基礎上實施雙極汽化電切術治療,可進一步提高手術療效,雙極汽化電切術治療較宮頸鉗有一定優勢,電切裝置操作手柄內有電流正負極,通過電極產生高熱量,形成氣化口袋,發揮組織氣化效果[9]。此外,雙極汽化電切術治療較傳統單極電切優勢明顯,可避免電灼傷和水中毒,減輕手術風險。雙極電切具有凝固、切割、止血等功能,利用雙極氣化電熱能的原理,蒸發組織內水分,促使組織快速分離或凝固,從而減少創面滲血,避免遺留無效腔[10]。由此可見,宮腔鏡下雙極汽化電切術優勢明顯,但手術畢竟屬于創傷性操作,在臨床實際應用中,需要考慮到的問題較多,如病灶直徑、宮腔深度等,以制定更為合理的手術方案;盡量選擇經驗豐富的醫生及更為先進的設備進行手術;術中可結合多種監測手段,例如腹部B超等,以對手術過程進行監視,清晰顯示宮頸息肉大小及分布情況,防止漏切。
綜上所述,宮腔鏡下雙極汽化電切治療宮頸息肉臨床效果較好,可減小創傷,并可有效預防術后復發情況。

