抗青光眼濾過術聯合術后藥物治療對老年青光眼患者功能性濾過泡形成率的影響
李建偉 郭小博
(1.洛南縣華陽眼科醫院,陜西 商洛 726100;2.華州瑞視眼科醫院,陜西 渭南 714100)
老年青光眼分為急性青光眼及慢性青光眼,其中急性閉角青光眼起病急,病患眼部可出現明顯疼痛感,發病后短時間內病患視力快速下降,視神經乳頭嚴重充血水腫,眼內壓顯著升高;開角型青光眼起病緩慢,疾病早期通常無明顯臨床表現,隨著病程增加逐漸出現進行性視力損害,嚴重者可發生失明[1]。抗青光眼濾過術是臨床常用的青光眼治療方法,但是當纖維細胞大量增生并形成濾過泡瘢痕化時,會導致手術失敗,增加病患痛苦性[2]。本文主要探討老年青光眼病患實施抗青光眼濾過手術以及手術后藥物治療作用。
1 資料與方法
1.1一般資料 選擇2018年1月至2019年1月本院接收的老年青光眼病患50例,隨機分為常規組和實驗組各25例。常規組中男11例、女12例,年齡(68.9±65.71)歲,患眼:左側18例、右側7例;實驗組中男14例、女11例,年齡(69.22±5.98)歲,患眼:左側17例、右側8例。納入患者均符合青光眼診斷標準[3];年齡均>60歲。已排除合并心腦血管疾病、惡性腫瘤、存在嚴重認知功能障礙、不配合研究者。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 常規組:實施小梁切除手術,利用顯微鏡實施手術操作,球結膜下麻醉復合表面麻醉。將穹隆部位作為手術基底,結膜瓣面積是4 mm×5 mm,鞏膜瓣厚度在1/4~1/3之間。切除面積為1 mm×2 mm的小梁組織,同時將與其對應的四周虹膜切除,使用10-0尼龍線縫合鞏膜瓣。實驗組:抗青光眼濾過手術聯合藥物治療,使用顯微鏡進行觀察,將穹隆部位作為手術基底并做結膜瓣,再將角膜緣作為手術基底,切割一面積是5 mm×4 mm、厚度在1/4~1/3之間的鞏膜瓣。鞏膜瓣向角膜方向分離,在進入角膜緣內0.5 mm左右時,將中層1/4厚度且面積是5 mm×4 mm的鞏膜瓣分離至角膜緣正中線后切除。將氟尿嘧啶棉片放置在結膜瓣和鞏膜瓣下,氟尿嘧啶濃度是25 mg/mL,置入時間為3 min,使用250 mL林格液對手術區域實施沖洗,在角膜緣正中位置切開前房約3 mm,使用小梁剪切開虹膜根,并將2 mm×2 mm小梁切除,最后將鞏膜瓣對角縫合,同時縫合球結膜。
1.3觀察指標 比較兩組治療效果,治療后病患眼內壓<16 mmHg,視力水平超過3.0,且無視盤受損以及視野損害為效果優異;治療后病患眼內壓在16~21 mmHg之間,視力水平在0.10~0.25之間,未發生視盤受損以及視野損害為效果一般;治療后病患眼內壓和視力水平無變化為效果差。本次研究將優異、一般歸納為治療總有效。采用Kronfeld分型,根據文獻[4]中的標準將濾泡分為Ⅰ~Ⅳ型。分別于治療后1,2周時檢測每組病患眼內壓水平。對比每組病患各時期眼內壓水平差異。
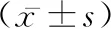
2 結 果
2.1治療效果的比較 常規組中,優異9例、一般10例、差6例,總有效率為76.00%;實驗組中,優異18例、一般6例、差1例,總有效率為96.00%。常規組總有效率顯著低于實
驗組(χ2=16.611,P<0.05)。
2.2功能性濾過泡形成率的比較 常規組中,Ⅰ型4例、Ⅱ型9例、Ⅲ型7例、Ⅳ型5例,形成率為52.00%;實驗組中,Ⅰ型9例、Ⅱ型11例、Ⅲ型4例、Ⅳ型1例,形成率為80.00%。常規組功能性濾過泡形成率顯著低于實驗組(χ2=17.469,P<0.05)。
2.3各時期眼內壓情況 每組病患組內手術后2周時眼內壓水平均低于手術后1周,手術后2周常規組眼內壓高于實驗組(t=8.600,P<0.05)。見表1。

表1 兩組患者術后各時期眼內壓情況的比較
3 討 論
老年青光眼主要是因房水循環受阻,使得眼內壓水平升高,進而對病患眼組織以及視神經功能產生不利影響。小梁切除手術通過在角膜邊緣構建新的房水循環通道,從而保障病患眼內壓處于相對平衡狀態,有利于控制病患眼內壓,進而避免其視力水平進一步受到損傷,改善疾病預后[5-6]。有研究[7]認為,對老年青光眼病患實施小梁切除手術以及氟尿嘧啶聯合治療,可降低病患眼內壓,提升功能性濾過泡形成率以及治療效果。本文結果顯示,實驗組的總有效率、功能性濾過泡形成率顯著高于常規組(P<0.05);兩組患者術后2周時眼內壓水平均低于手術后1周,且實驗組低于常規組(P<0.05)。分析結果可知,單純實施小梁切除手術后,容易出現濾過泡瘢痕,因此,同時使用抗瘢痕藥物對提升手術效果具有積極意義。氟尿嘧啶屬于抗代謝藥物,當其進入細胞后可形成5-氟尿嘧啶脫氧核苷,阻礙脫氧尿苷酸轉變為氧胸苷酸,進而抑制細胞增生[8]。將其應用于小梁切除手術后,可抑制成纖維細胞增生,避免瘢痕組織生成,從而保障濾過通暢。將氟尿嘧啶棉片放置在接近結膜瓣以及鞏膜瓣部位,并且在手術后使用無菌溶液對手術區域進行全面沖洗,手術后及時進行縫合,從而保障病患眼內壓水平穩定[9]。

