外周血NLR與PLR對兒童完全型川崎病冠狀動脈損傷的預測分析
張書婉,黃君華,吳文婧,祝擷英,楊 立,曹三成
(1.西安市兒童醫院檢驗科,西安 710003;2.西安醫學院醫學技術學院,西安 710021;3.西安交通大學第一附屬醫院檢驗科,西安 710061)
川崎病(kawasaki disease, KD)是一種以血管炎癥為主要特征的急性發熱性疾病[1],好發于5 歲以下嬰幼兒,尤其是東亞地區兒童[2],且發病率有逐年升高趨勢[3]。由于本病可發生嚴重的并發癥-冠狀動脈損傷(coronary artery lesion, CAL),因此成為人們關注的焦點。未經及時治療的KD 患兒CAL發生率達20%~40%,已成為兒童后天性心臟病的首要原因[4]。因此篩查CAL 高危患兒對及時調整治療方案和預防CAL 至關重要[5]。有研究發現中性粒細胞與淋巴細胞比值(neutrophil-to-lymphocyte ratio, NLR)和血小板與淋巴細胞比值(platelet-to-lymphocyte ratio, PLR)與KD 密切相關[6],但對二者的研究多集中于預測靜脈注射免疫球蛋白(intravenous immunoglobulin,IVIG)抵抗,而其聯合預測KD 冠脈損傷(KD-CAL)報道較少。KD按臨床癥狀可分為完全型川崎病(complete Kawasaki disease, CKD)和不完全型川崎病(incomplete Kawasaki disease, IKD),二者的實驗室檢查多有不同[7],其中CKD 占川崎病的大多數,因此為探討NLR 和PLR 預測KD-CAL 的作用并建立針對本地區KD 患兒的cut-off 值,本研究回顧性分析了185 例確診為CKD 患兒的血細胞檢測結果,通過受試者操作特征曲線(receiver operating characteristic curve, ROC)分析NLR 與PLR 預測CAL 的能力。
1 材料與方法
1.1 研究對象 收集2018年1月1日~12月31日西安市兒童醫院和西安交通大學第一附屬醫院收治的185 例診斷為CKD 患兒的相關臨床資料,診斷標準參照美國心臟學會標準[8]:發熱>5 天,并具有以下5 項臨床表現中至少4 項,同時除外其他疾病:①雙側球結膜充血;②多形性皮疹;③非化膿性頸淋巴結腫大;④口唇充血、皸裂或口腔黏膜彌漫性充血或草莓舌;⑤急性期掌跖紅斑或手足硬性水腫;恢復期指趾末端膜狀脫皮。所有患兒出院后均隨訪2~6 個月,至2019年7月全部隨訪結束,發生CAL(定義為KD-CAL 組)37 例,未發生CAL(定義為KD-nonCAL 組)148 例。CAL 診斷標準參照文獻[7]:①冠狀動脈擴張:2 ≤Z<2.5或隨訪過程中Z 值下降≥1;②小型冠狀動脈瘤:2.5 ≤Z<5;③中型冠狀動脈瘤:Z <10 且內徑絕對值<8 mm;④巨型冠狀動脈瘤:Z ≥10 或內徑絕對值≥8 mm。另納入同時期93 例上呼吸道病毒感染兒童為發熱對照組,60 例健康體檢兒童為健康對照組。排除標準為:①發熱小于5 天或超過10 天者;②并發有其他系統急慢性疾病者;③臨床資料不全者。
1.2 儀器與試劑 EDTA-K2抗凝管(美國BD公司);血液常規分析儀(日本Sysmex 公司,XS500)行血細胞檢測;心臟彩超(德國飛利,iE Elite)。
1.3 方法 本研究采集了以下臨床信息:一般信息:性別、年齡、發熱時間;實驗室檢測結果:白細胞計數(流式細胞計數法)、中性粒細胞計數(流式細胞計數法)、淋巴細胞計數(流式細胞計數法),血小板計數(鞘流DC 檢測法);初診及復查時心臟超聲檢測結果。
1.4 統計學分析 正態性檢驗應用Kolmogorov-Smirov(K-S)檢驗;方差齊性檢驗采用Levene 檢驗。數據符合正態和方差齊,樣本特征用均數±標準差(±s)表示。CKD 組、發熱對照組與健康對照組性別分布的比較選擇χ2檢驗,其他變量的組間比較采用方差分析,組間兩兩比較采用Bonferroni 檢驗;分別應用χ2檢驗和t 檢驗比較KD-CAL 組和KD-nonCAL 組的性別比例和計量變量之間的統計學差異。上述所有分析及ROC 曲線的繪制均應用SPSS 22.0 統計軟件完成,P <0.05 為差異有統計學意義。
2 結果
2.1 不同組別血細胞參數比較 見表1。CKD 組、發熱對照組、健康對照組間性別比例和平均月齡差異均無統計學意義(χ2=0.670,P=0.190)。三組間淋巴細胞計數和血小板計數差異無統計學意義;而白細胞計數、中性粒細胞計數、NLR 和PLR 差異有統計學意義,CKD 組均高于發熱對照組和健康對照組(P<0.05)。
表1 CKD 組與對照組間基本情況和血細胞分析指標(±s)
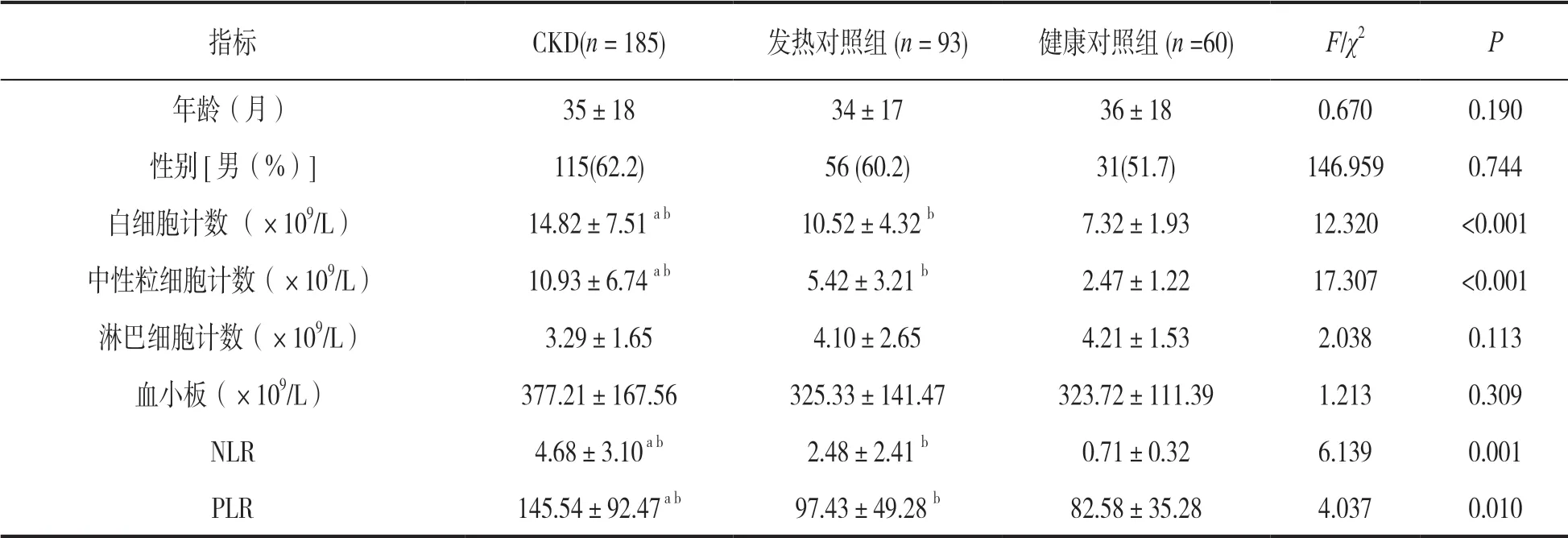
表1 CKD 組與對照組間基本情況和血細胞分析指標(±s)
注:a 表示與發熱對照組比較,P<0.05;b 表示與健康對照組比較,P<0.05。
指標 CKD(n = 185) 發熱對照組(n = 93) 健康對照組(n =60) F/χ2 P年齡(月) 35±18 34±17 36±18 0.670 0.190性別[男(%)]115(62.2) 56 (60.2) 31(51.7) 146.959 0.744白細胞計數 (×109/L) 14.82±7.51 a b 10.52±4.32 b 7.32±1.93 12.320 <0.001中性粒細胞計數(×109/L) 10.93±6.74 a b 5.42±3.21 b 2.47±1.22 17.307 <0.001淋巴細胞計數(×109/L) 3.29±1.65 4.10±2.65 4.21±1.53 2.038 0.113血小板(×109/L) 377.21±167.56 325.33±141.47 323.72±111.39 1.213 0.309 NLR 4.68±3.10 a b 2.48±2.41 b 0.71±0.32 6.139 0.001 PLR 145.54±92.47 a b 97.43±49.28 b 82.58±35.28 4.037 0.010
2.2 KD-CAL 與KD-nonCAL 血細胞參數比較 見 表2。兩組間性別比例和平均月齡差異均無統計學意義。除淋巴細胞計數在兩組間無統計學差異外,其他血細胞檢測指標及NLR 和PLRKD-CAL 組高于KD -nonCAL組,差異有統計學意義(P≤0.001)。
表2 KD-CAL 組與KD-nonCAL 組間基本情況和血細胞分析指標(±s)
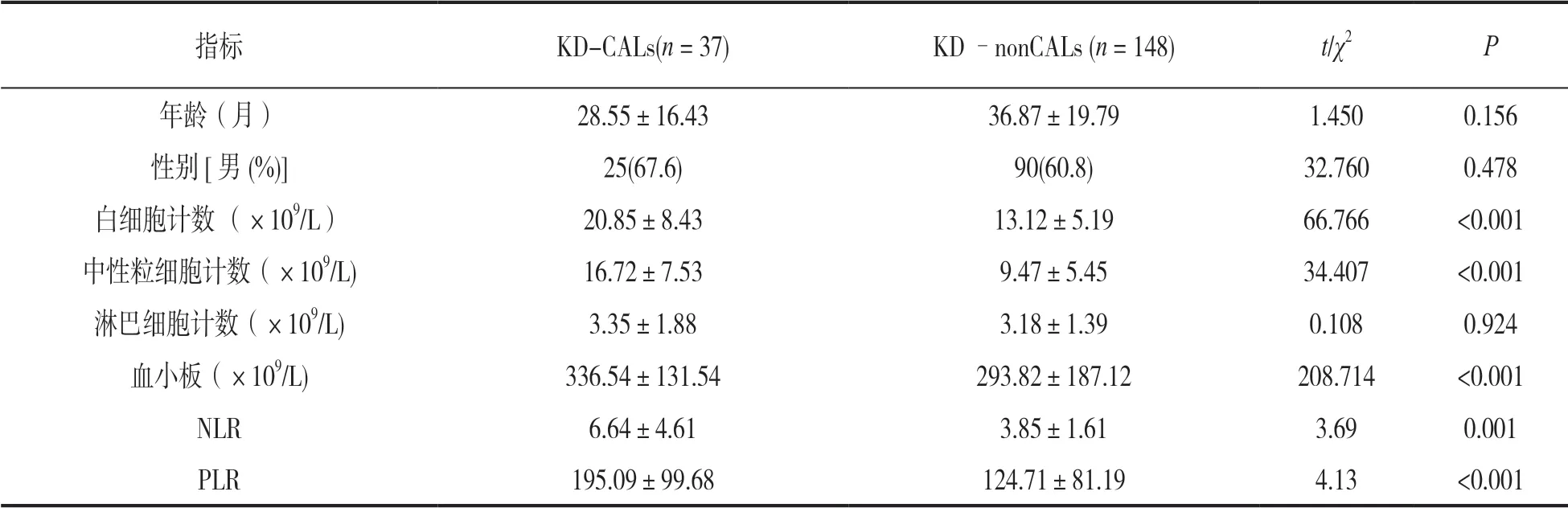
表2 KD-CAL 組與KD-nonCAL 組間基本情況和血細胞分析指標(±s)
指標 KD-CALs(n = 37) KD -nonCALs (n = 148) t/χ2 P年齡(月) 28.55±16.43 36.87±19.79 1.450 0.156性別[男(%)]25(67.6) 90(60.8) 32.760 0.478白細胞計數 (×109/L) 20.85±8.43 13.12±5.19 66.766 <0.001中性粒細胞計數(×109/L) 16.72±7.53 9.47±5.45 34.407 <0.001淋巴細胞計數(×109/L) 3.35±1.88 3.18±1.39 0.108 0.924血小板(×109/L) 336.54±131.54 293.82±187.12 208.714 <0.001 NLR 6.64±4.61 3.85±1.61 3.69 0.001 PLR 195.09±99.68 124.71±81.19 4.13 <0.001
2.3 NLR 及PLR 預測川崎病冠脈損傷的ROC 曲線 KD-CAL 患 兒NLR 和PLR 高 于KD-nonCAL組,通過構建ROC 曲線對后期是否會發生CAL 進行預測。應用SPSS 軟件繪制ROC 曲線后發現,NLR 曲線下面積(AUC)為0.811,NLR 在4.13時尤登指數最大(為0.599),此時NLR 預測CAL的靈敏度為83.8%,特異度為76.1%。PLR 的AUC為0.773,PLR 在126.82 時尤登指數最大(為0.481),此時PLR 預測CAL 的靈敏度為81.1%,特異度為67.0%。二者聯合后AUC 為0.874,預測CAL 的靈敏度和特異度分別為86.5%和80.7%。
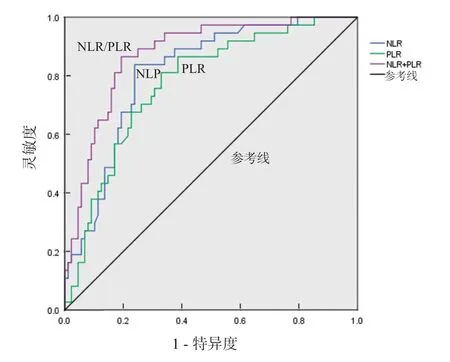
圖1 NLR 和PLR 及二者聯合預測KD-CAL 的ROC 曲線
3 討論
CAL 是川崎病最嚴重的并發癥之一,預防CAL 的發生一直是KD 研究中的重要領域。在臨床實踐中,發熱十天內及時應用IVIG 可極大地降低CAL 的發生率[9],然而部分患兒對IVIG 治療抵抗,這部分兒童發生CAL 的概率較治療敏感者更高[10],因此目前國內外多是通過建立IVIG 治療抵抗預測體系來間接預測CAL。但IVIG 抵抗僅僅是眾多預測CAL 的危險因素之一[11],通過預測IVIG抵抗來篩查CAL 高危患兒會存在偏差。另外,由于遺傳背景等因素的不同導致同一指標或預測模型在不同人群中的效果有很大不同[12],所以不同地區需建立適合本地區的預測KD-CAL 的cut-off 值或體系。作為炎性指標,NLR 和PLR 被用于自身免疫病、炎癥性疾病、心血管疾病等的診斷和預后判斷中并取得良好效果[13-15]。對于川崎病,目前國內外研究主要集中在NLR和PLR預測IVIG抵抗方面,而與CAL 的關系研究甚少。本研究納入來自兩所大型三級甲等醫院的CKD 患兒為研究對象,通過ROC 曲線分析探索NLR 和PLR 在預測KD-CAL中的價值,有助于進一步認識這兩種指標在川崎病中的作用。
NLR 和PLR 升高表明機體處于炎癥狀態[16],本研究發現治療前CKD 組NLR 和PLR 高于發熱對照組和健康對照組,且發生CAL 組高于未發生CAL 組,說明KD 急性期處于嚴重的炎癥過程,炎癥越嚴重越容易發生CAL。袁迎第等[17]應用單一指標NLR 預測KD 冠狀動脈擴張,發現NLR 最佳預測截點為4.51,曲線下面積為0.82,敏感度和特異度分別為78%和80%;本研究發現以4.13 為cut-off 值,NLR 預測冠脈損傷敏感度(83.8%)高于該研究而特異度(76.1%)略低,然而聯合PLR后特異度可提高到80.7%,與該研究接近;并且聯合后的敏感度(86.5%)和AUC(0.874)均高于該研究,說明二者聯合應用預測CAL 優于單一指標。
在預測川崎病IVIG 抵抗方面,NLR 和PLR 在不同的研究中也表現為不同的預測效能。陳利濤[18]研究認為治療前NLR 和PLR 預測川崎病患兒 IVIG抵抗的最佳臨界值分別為5.46 和147.87,AUC 為0.87 和0.84;而一項來自日本的回顧性研究[6]發現NLR ≥3.83 和PLR ≥150 時對IVIG 抵抗 的 預測效果最佳,二者聯合后預測IVIG 抵抗的敏感度和特異度分別是0.72 和0.67,可見研究人群的差異可導致NLR 和PLR 的預測截斷值相差較大。另外,值得注意的是,袁迎第研究組一項關于NLR 和PLR 預測川崎病 IVIG 抵抗的研究發現,NLR 最佳截斷值為4.36,其預測敏感度和特異度分別為85%和63%,曲線下面積為0.78[19],這與上述的該研究組關于NLR 在預測KD 冠狀動脈損傷時的效能不同[17],可見同一指標在預測冠脈損傷和IVIG 抵抗時具有不同的cut-off 值。綜合以上結果可見不同研究的cut-off 值存在差別,這可能與納入人群的人口學分布(如年齡)有關,如CHEN 等[20]將NLR 應用于預測1 歲以下川崎病嬰幼兒IVIG 抵抗時發現NLR ≥2.51 時預測效果最佳,該值與上述研究結果差異較大,說明年齡可能是影響cut-off 值的因素之一,也提示我們應用該指標預測CAL 時需根據年齡分層建立cut-off 值可能更為合理。這種差別也可能與人種和地區、檢測方法、樣本量、樣本納入時間有關系,還有可能是NLR 和PLR 在預測IVIG抵抗和預測CAL 時客觀上存在不同的截斷值。
川崎病分為CKD 和IKD,兩種型別的臨床特點不同[7],CKD 的臨床表現較IKD 更為嚴重且發生CAL 和IVIG 抵抗的概率更高[21]。本研究以癥狀更為典型、更易確診的CKD 患兒為研究對象,排除了臨床不易診斷且可能與其他疾病混淆的IKD,可以更好地便于我們認識NLR 和PLR 這兩個指標在預測KD-CAL 中的作用。
考慮到NLR 和PLR 在預測冠脈損傷時獨具優勢(如檢測成本低,簡單快速等)并結合本實驗結果,我們認為這兩項指標非常適合預測川崎病冠脈損傷,但不同地區需建立適合本地區的cut-off 值。另外,無論是預測IVIG 抵抗還是預測CAL,單一指標和二指標聯合時均有較好的靈敏度,但特異度不高,提示NLR 和PLR 的篩檢能力高于確診能力,當患兒檢查結果高于截斷值時臨床醫師應給予更多的關注以便于及時調整治療方案。
綜上所述,CKD 患兒NLR 和PLR 升高且發生CAL 者升高更明顯;NLR>4.13,PLR>126.82 時對CAL 的發生具有較好的預測作用;二者聯合預測CAL 的靈敏度和特異度分別為86.5%和80.7%。

