快速康復下圍術期捆綁護理在老年單髁置換患者中的應用
穆紅,王麗麗,李俊,安帥
(首都醫科大學宣武醫院骨科,北京 100053)
隨著老齡化社會進程的加快,膝關節骨關節炎的患者數量不斷增加,年齡45~75歲患病率為19.2%,80歲及以上患者增加到了43.7%[1-2]。患者經常會出現疼痛、僵硬和關節功能喪失[3]。早中期的膝關節骨關節炎多由內側間室的病變開始出現[4],單髁置換術(unicompartmental knee arthroplasty,UKA)為部分膝關節置換,是一種常用的治療單間室膝關節骨關節炎的微創方法[5-6]。UKA近年來得到迅速發展,隨著技術的改進,術后效果和生存率在不斷提高,但是,術后患者若不接受科學、積極的護理干預,就無法及時開展有效的膝關節功能鍛煉,易增加患者痛苦,影響療效與預后[7]。因此,圍術期如何進行醫護配合以達到更優的手術效果,加快患者康復,給護士也帶來了挑戰。
在不同的護理模式下,患者的結局往往有較大的差別[8]。在快速康復理念下,雖然優化術前禁食、禁飲流程等措施都取得了相應的研究成果[9],但將優化的干預措施合并成系統化的捆綁護理流程在老年單髁置換患者中的影響報道較少。捆綁護理的定義是“組合3~5種小的、簡單的實踐(已被證明獨立使用時可改善患者預后),用來改善護理過程和患者預后”[10]。國外研究[10]表明,捆綁護理對擇期全髖或全膝關節置換術后療效的影響中顯示它可提高護理效率,對護理和患者結局產生積極的影響。因此,本研究基于快速康復的理念,查閱文獻并結合臨床護理工作經驗,醫護配合制定了老年單髁置換患者圍術期捆綁護理流程,為其提供有計劃、有針對性的護理。經過臨床實踐,效果良好,現報告如下。
1 資料與方法
1.1 一般資料 選取2019年7月至2019年12月在宣武醫院骨科行UKA患者為研究對象,根據納入及排除標準,共80例患者納入研究。根據入院的先后順序分為試驗組和對照組,為避免沾染,試驗組和對照組患者不在同一病房。試驗組40例,男16例,女24例;年齡65~73歲,平均(68.78±3.35)歲;對照組40例,男18例,女22例;年齡65~75歲,平均(69.43±3.28)歲。
1.2 納入及排除標準 納入標準:(1)年齡≥65歲;(2)首次接受UKA;(3)單側UKA;(4)知曉研究內容并愿意參加。排除標準:(1)溝通障礙,患有精神疾病;(2)合并未能控制的嚴重疾病、血液疾病、局部或全身感染;(3)存在深靜脈血栓或神經損害。
1.3 方法
1.3.1 試驗組
1.3.1.1 成立捆綁護理研究小組 組長由護士長擔任,成員包括1名關節組主任、1名主管醫師及2名骨科護士,其職稱分別為主任護師、主任醫師、主治醫師、主管護師(骨科專科護士)、護師(老年專科護士);組長負責研究設計、組內管理與科內實施過程的監管,關節組主任、主管醫生負責技術指導與咨詢,主管護師、護師負責資料收集、整理及實施過程的管理。
1.3.1.2 方案構建 查閱文獻進行歸納,總結臨床經驗,由小組成員進行討論,醫護溝通,制定老年UKA患者圍術期捆綁護理流程。進行專家咨詢,本研究共邀請3位專家進行了2輪專家咨詢,咨詢專家均為高級職稱,均從事臨床工作20年以上,具有豐富的臨床及管理經驗。根據反饋意見進行修改,然后進行試運行,根據試運行的反饋結果對流程進行調整。
1.3.1.3 培訓及考核 由研究小組成員組織科內學習,負責骨科全體護士及關節組醫師進行流程的培訓,每名護士完成兩遍流程,每個步驟均按要求執行視為通過。反復強化,組長不定時檢查,反饋信息,嚴格執行。
1.3.1.4 方案實施 捆綁護理流程包括5個時間段:入院、術前、術日、術后、出院,流程及實施內容如下。入院:宣教與評估,術前分別對年齡≥70歲患者由骨科-老年科-營養科-麻醉科-藥劑科形成的多學科團隊成員進行老年綜合評估,根據情況進行指導。術前:術前準備,不剃毛備皮,洗必泰沐浴消毒皮膚,不灌腸;術前6 h禁食不禁水,術前2 h口服術能1瓶(355 mL),同時禁水。距離手術時間>6 h,可進食易消化的主食,含纖維食物、雞蛋、肉均不可食用,糖尿病患者餐前注射胰島素;保證睡眠,遵醫囑術前一晚給予氯硝西泮片;超前鎮痛,遵醫囑手術前1 d 11時、17時及手術當天7時給予塞來昔布片。術日:椎管內麻醉患者手術結束后1 h飲水,全麻者完全清醒2 h飲水,3 h進食,糖尿病患者依用餐時間進食,根據自身情況遵醫囑餐前注射胰島素及口服降糖藥;預防血栓,返回病房即刻開始踝泵運動,雙側下肢穿戴彈力襪(此后早穿晚脫),給予間歇充氣加壓泵(每次30 min,每日2次)至術后48 h;監護儀一般使用2 h,如遇特殊視患者實際情況而定;無導尿管,觀察排尿情況,6 h未排尿時觀察是否尿潴留;無引流管,患肢彈力繃帶加壓包扎;2 h后可下地活動及大小便,保證術日在醫護陪同下下地活動。術后:冰敷,2次/日,20 min/次,中間隔毛巾;功能鍛煉,Teach-back健康教育、多動口、少動手(指導患者如何去做,以“替代護理”達到“自我護理”)、同伴教育,并進行示范。出院:常規出院指導基礎上進行延續護理,加入微信群,推送UKA相關知識,居家護理及功能鍛煉注意事項,發送視頻教育。
1.3.2 對照組 對照組患者進行常規護理措施,流程及實施內容如下。入院:入院宣教,優質護理病房相關內容介紹、疾病、飲食、控制血糖;評估生命體征、疼痛、壓瘡風險、營養風險、跌倒/墜床風險、日常生活能力。術前:術前準備,備皮、肥皂水灌腸、宣教;術前晚21時禁食水;保證睡眠,按需給藥;減輕疼痛,按需給藥。術日:均常規術后6 h進食水;血栓預防,踝泵運動,評估出血風險,遵醫囑使用抗凝藥物預防血栓;監護儀使用至術后1 d晨起;術后1 d拔除尿管;間歇夾閉引流管,術后1 d根據引流情況拔除引流管;術后1~2 d下床活動。術后:止疼、消腫,遵醫囑使用藥物;盡早指導鍛煉,每日督促鍛煉。出院:給予出院指導,如何康復鍛煉及復查時間。
1.4 評價指標
1.4.1 疼痛 采用疼痛視覺模擬評分(visual analogue scale,VAS)評價[11],總分為10分,分值越高,疼痛程度越大。在紙上面劃一條10 cm的橫線,橫線的一端為0,表示無痛;另一端為10,表示劇痛;中間部分表示不同程度的疼痛。
1.4.2 膝關節功能評分 美國特種外科醫院(hospital for special surgery,HSS)膝關節功能評分是目前國內外膝關節功能評價的主要指標[12],由疼痛(30分)、關節功能(22分)、關節活動度(18分)、肌力(10分)、屈曲畸形(10分)、穩定性(10分)共100分組成。Cronbach's α系數為0.896,重測信度為0.890。具有較好的信度和效度,可用于評估膝關節完成日常活動的能力,反映膝關節的功能狀態。膝關節功能得分為各項評分總和,分數越高,說明功能康復越好。評分≥85分為優,70~84分為良,60~69分為中,≤59分為差。
1.4.3 日常生活能力評定 應用Barthel指數評分[13]評定,其1965年由美國學者Mahoney和Barthel發表,評價患者日常生活能力,包括進食、洗澡、修飾、穿衣、大小便控制、使用廁所、床椅轉移、平地行走、上下樓梯10項內容,根據是否需要幫助及其程度分為15分、10分、5分和0分4個等級,評分分值為2~4個等級,最高分為100分,得分越高表示患者的生活質量越好。中文版Barthel指數評定簡單,可信度與靈敏度高,Cronbach'sα系數>0.9。
1.4.4 住院費用、時間及滿意度 住院費用和時間在信息系統查詢。滿意度應用院內自制的滿意度調查表,用于出院患者滿意度調查,調查內容包括宣教、疼痛管理、技術等10個條目,每個條目設為0~10分,得分越高表示越滿意。
1.4.5 護士感受 采用訪談法,研究者對骨科臨床護士進行訪談,問題包括:(1)您在應用捆綁護理過程中有什么想法和感受?(2)您對捆綁護理流程的評價是什么?(3)您認為此流程還有什么待改進的地方嗎?訪談結束后,研究者對訪談資料進行內容分析,并提煉主題。
1.5 資料收集方法 課題開展前對1名骨科專科護士及1名老年專科護士進行資料收集培訓,合格后方可進行。膝關節功能由關節組主治醫師進行判定。在入院、術后6 h、術后24 h、出院時分別對疼痛、膝關節功能、日常生活能力進行評價,在出院時對患者滿意度、住院時間及費用進行評價。兩組資料均由2名專科護士進行雙人收集及錄入。共發放問卷80份,收回有效問卷80份。

2 結 果
2.1 一般資料 兩組患者年齡、性別、合并癥、醫療支付方式等一般資料比較差異無統計學意義(P>0.05),具有可比性。
2.2 兩組患者VAS、HSS、Barthel評分比較情況 兩組患者入院和出院時VAS、HSS、Barthel比較差異均無統計學意義(P>0.05);試驗組患者在術后6 h、24 h的VAS、HSS、Barthel評分均優于對照組,差異有統計學意義(P<0.05)。兩組患者術后各時間點VAS評分均較術前改善,但術后24 h VAS評分較術后6 h有所增加,而出院時VAS評分較術后6 h及24 h均顯著降低;兩組患者術后HSS及Barthel評分也均隨時間增加,差異有統計學意義(P<0.05,見表1~3)。

表1 兩組VAS評分比較分)

表2 兩組HSS評分比較分)

表3 兩組Barthel評分比較分)
2.3 兩組患者住院費用、住院時間、滿意度比較 出院時試驗組住院費用及住院時間均低于對照組,滿意度較對照組高,差異有統計學意義(P<0.05,見表4)。
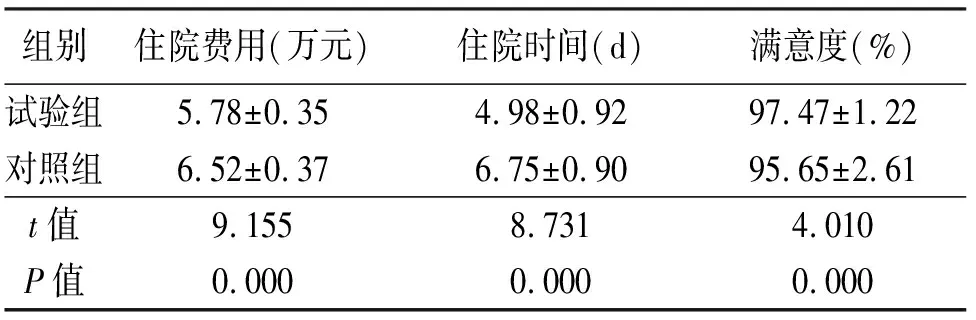
表4 兩組住院費用、住院時間、滿意度比較
2.4 護士主觀感受分析 研究者對護士應用快速康復下捆綁護理流程的主觀感受資料進行分析,提煉出以下幾點。(1)工作流程清晰化:根據護士的反饋,捆綁護理使護理工作流程清晰規范。如:“和集束化護理還有不同,針對某個患者到時間段就去干這項內容,前后一系列護理很有條理”“規范了,不用每次什么事都去問醫生了,如有特殊患者,我們之間再溝通;如果對于某個患者的某件事情沒有按時做,比如說首次下地活動為什么沒有在手術當日進行,要做好說明”。(2)工作內容簡潔化:護士表示減少了許多護理工作。如:“老年患者這么快就下地了,也不用一直用監護儀了,也沒引流管和尿管了,方便多了,減少了我們很多工作”“有些患者術日早上還可以吃飯,回來過會兒也可以喝水吃飯,不用餓那么久,也不用額外補充液體了,感覺百利無一害,很快就能出院”“沒有這么多治療護理,我們可以有更多的時間陪伴患者了,之前忙都忙不完”。
3 討 論
3.1 捆綁護理流程促使患者達到快速康復 捆綁護理流程遵照循證醫學及快速康復外科的理念,通過尋找科學問題、文獻提取、經驗總結、臨床摸索,不斷改進,優化工作程序、細化工作內容,環環相扣。本研究結果顯示,試驗組患者應用捆綁護理流程術后6 h、術后24 h疼痛、髖關節功能、日常生活能力均分別較同時段對照組效果好,對改善患者疼痛、功能、日常生活能力有積極作用,差異均有統計學意義。其與Laura等[10]研究結果一致,捆綁護理對全髖關節置換術和全膝關節置換術患者的結局產生了積極影響。試驗組患者應用捆綁護理流程,縮短圍術期患者禁食水時間,減少管路留置,做好液體量管理,使患者早下床活動,優化、細化每一個環節。同時,多模式鎮痛、超前鎮痛對患者疼痛的控制至關重要,有效的降低了疼痛的發生,做到無痛管理。術前保證患者睡眠緩解焦慮,減輕患者對疼痛的畏懼,同時減少管路留置,為促進患者早期下床活動提供條件。同時,使患者早期進行康復訓練的意愿提升,能更加主動地早期進行功能鍛煉,使主動鍛煉力度到位,達到功能鍛煉的目的。同張晨等[14]研究一致,術后不放置引流管有益于患者早期功能鍛煉,恢復膝關節活動度,促進膝關節功能的恢復,符合快速康復理念。捆綁護理減少患者管路留置時間,促使患者活動方便,醫護指導下患者早期下床活動,生活盡快達到自理,提高了患者日常生活能力。將元素進行組合、統一成為整體被執行時,會產生比單元素的影響更好的結果[10]。確定標準的捆綁流程,完全捆綁對護理結局有積極影響。
3.2 捆綁護理流程減輕各方面負擔,提高患者滿意度 標準化管理是一種現代化的科學管理方法[15]。在標準化管理的基礎上將單髁關節置換圍術期護理進行標準化的捆綁護理流程可提高護理工作質量,提高社會效益和經濟效益,促進患者早日康復,重返社會。陳暢等[16]研究單髁關節置換快速康復組住院天數、住院費用方面均低于非快速康復組,并提高了術后滿意度。朱丹瑜等[17]研究表明,不同的護理模式下,患者的住院時間往往有較大的差別。本次研究中,試驗組患者住院時間及住院費用均較對照組低,患者滿意度較對照組高,與上述研究結論一致。我們認為,快速康復下捆綁護理的應用通過多學科團隊綜合老年評估與干預,減少老年患者圍術期應激的病理生理反應,降低檢查及治療用藥費用,同時縮短了術前等待時間;術后實現早期的自主功能鍛煉,減少術后住院時間,從而降低住院常規費用,如醫事服務費、床位費等,同快速康復宗旨[18-19]一致。快速康復下捆綁護理使患者早日出院,降低住院費用,加快周轉,減輕了患者、家庭、醫院、社會各層次的負擔。全國護理事業發展規劃綱要(2016—2020)[20]中指出:十三五期間,要大力培養專科護士,建立標準化的護理流程,提高醫護質量及患者滿意度。捆綁護理優化各個環節,改善護理水平,提升患者住院體驗,提高滿意度。
3.3 捆綁護理流程規范了護士針對老年UKA患者的護理行為 針對老年單髁置換患者制定圍術期捆綁護理流程,是指在對單髁置換相應護理方法科學性的深刻認識的基礎上,制定符合老年患者和本科室實際情況的、規范科學的、漸進有序的護理流程。通過對護士進行專項培訓,使護士了解護理流程。在實施過程中,由組長對護理工作進行督查和質控,不定時檢查,反復強化,反饋信息,嚴格執行。通過應用該流程調查護士感受,使工作流程清晰化、工作內容簡潔化。任春霞等[21]研究表明,快速康復護理路徑標準化管理有助于護士持續改進護理質量。護士在工作中有標準、有依據,增強護士的主動服務意識,保證護理工作高效有序的進行,同時也使護理管理逐漸向科學化管理邁進。
綜上所述,在加速康復理念及循證醫學的指導下,單髁置換患者圍術期全程優化的捆綁護理流程的實施環環相扣,使護理工作程序化。應用捆綁護理流程能規范護士針對單髁置換患者的護理行為,加快患者康復,減輕各方面負擔,值得臨床推廣。但本研究也存在一定的局限性,樣本量較少,患者遠期效果沒有比較,以期進行大樣本及遠期的效果研究。

