三焦次第療法治療慢性心力衰竭的效果及對神經內分泌激素活性的影響
陳煒 胡躍強 吳林 王慶高 羅試計 黃家興 謝嵐君
廣西中醫藥大學第一附屬醫院1腦病一區,3心內一區(南寧530023);2 廣西中醫藥大學中醫藥科學實驗中心(南寧530001);4百色市中醫醫院心血管科(廣西百色533000);5龍州縣中醫醫院腦病科(廣西崇左532400)
慢性心力衰竭(chronic cardiac failure,CHF)是由心血管疾病引起的心臟結構、功能的異常,從而導致心室泵血或充盈功能低下的疾病[1-2],CHF是我國常見病、多發病,隨著人口老齡化的來臨,其發病率都有上升的趨勢。目前,臨床CHF的治療方法主要有強心、利尿、擴血管、神經內分泌抑制劑等,但往往效果較差。中醫認為CHF屬于“心水”“支飲”“心脹”范疇,由于治療理念不一,出現溫補學派、扶陽學派等,其中扶陽學派從三焦論治CHF,善用扶陽之法,其治療效果較為理想。因此,本文采用三焦次第療法治療CHF,探討三焦次第療法治療CHF的臨床價值。
1 資料和方法
1.1 一般資料選取2019年1月至2020年1月多中心收治的200例CHF患者,按照循證醫學原則采用跨區域多中心平行研究,本研究采用單盲法試驗,實施參照GCP(good clinical practices)規范,采用隨機數字表法分為2組:對照組和治療組,各組100例。對照組,男65例,女35例,年齡50 ~71歲,病程3 ~11年;治療組,男69例,女31例,年齡52~70歲,病程2 ~12年。兩組在性別比、年齡、病程及心功能分級等一般資料比較差異無統計學意義(P >0.05),見表1。
表1 兩組一般資料對比Tab.1 Comparison of general data between the two groups ±s

表1 兩組一般資料對比Tab.1 Comparison of general data between the two groups ±s
組別對照組治療組χ2/t 值P 值例數100 100性別(男/女)65/35 69/31 0.362 0.547年齡(歲)60.63±11.24 61.14±13.75 0.287 0.774病程(年)4.92±2.64 5.12±2.75 0.525 0.600心功能分級Ⅲ級67 70 0.209 0.648Ⅳ級33 30
1.2 診斷標準
1.2.1 西醫診斷標準參照《慢性心力衰竭診斷治療指南》[3]及2012歐洲心臟病學會慢性心力衰竭的診斷與治療指南[4]制定。CHF診斷標準如下:(1)收縮性心衰:①典型的心衰癥狀、體征;②左室射血分數(LVEF)<40%;(2)舒張性心衰:①典型的心衰癥狀、體征;②左心室未擴大,LVEF正常或僅輕度降低;③有左室增大肥厚和(或)舒張性心功能障礙等結構性心臟病。
1.2.2 中醫診斷標準參照《中藥新藥臨床研究指導原則》的診斷標準,辨證為心腎陽虛證。
1.3 納入標準符合CHF的中西醫診斷標準;年齡30 ~85歲;簽署知情同意書。
1.4 排除標準(1)患有肝、腎功能障礙者;(2)近期有過急性心肌梗死史;(3)患有梗阻性心肌病、嚴重的室性心律失常、肺栓塞、心源性休克、心包填塞、完全性房室傳導阻滯、縮窄性心包炎、重癥感染者;(4)妊娠或哺乳期婦女;(5)急性心功能不全、難治性CHF者;(6)有過敏史;(7)不積極配合者。
1.5 剔除、脫落與中止試驗標準(1)出現嚴重的不良反應者;(2)未按治療方法進行治療者;(3)自愿退出試驗者;(4)缺失試驗過程中的臨床資料者。
1.6 治療方法參照《中國心力衰竭診斷和治療指南2014》[5],對照組予以慢性心力衰竭常規診療,在對照組的基礎上,治療組加用中藥復方內服。(1)首先是以桂枝法疏通中上焦:桂枝尖、蒼術、茯苓、陳皮、瓜蔞皮、薤白、三七各15 g,南山楂、法半夏各20 g,丹參30 g,炙甘草5 g,生姜10 g等組成,15劑,水煎服,1劑/日,早中晚各一次。(2)以四逆法溫通中下焦:白附片45 g(先煎)、淫羊藿15 g、丹參30 g、砂仁15 g、生龍骨30 g、生牡蠣30 g、葶藶子30 g、炙甘草5 g,10劑,1劑/日,早晚各一次。(3)填精固本,處方:白附片60 g(先煎)、黨參30 g、淫羊藿15 g、黃芪30 g、菟絲子15 g、巴戟15 g、干姜40 g、炙甘草5 g。45劑,1劑/日,早中晚各一次。
1.7 觀察指標(1)生存質量:采用明尼蘇達心力衰竭生活質量量表(LHFQ)[6]評估患者生活質量。(2)心功能指標:采用超聲心動圖檢測患者左室射血分數(left ventricular ejection fraction,LVEF);神經內分泌指標:分別于治療前后抽取患者空腹靜脈血,采用放射免疫分析法檢測血清腦利鈉肽前體(NT-proBNP)水平,采用化學發光法檢測血清血管緊張素Ⅱ(Ang-Ⅱ)水平;6 min步行試驗(6 minutes walk test,6MWT),采用美國的卡維地洛研究設定的標準操作,由2名專業監護人員記錄并統計。(3)中醫證候積分療效:采用中醫證侯積分表計分,其中包含了相關的臨床癥狀及舌脈等,以雙盲法完成,由2名專業醫師嚴格按照辨證參考標準評估得分,取均值。顯效:主次癥基本或完全消失,治療后證候積分為0或減少70%;有效:治療后證候積分減少30%;無效:治療后證候積分減少不足30%;惡化:治療后積分超過治療前積分。
1.8 統計學方法采用SPSS 17.0分析數據,計量資料采用兩獨立樣本t檢驗,所測值用(x ± s)表示。計數資料比較采用χ2檢驗,等級資料用秩和檢驗。以P <0.05為差異有統計學意義。
2 結果
2.1 安全性評價在治療、隨訪過程中,所有患者的依從性較好,均未出現脫落病例,且臨床監測的血、尿常規及肝腎功能未見明顯異常,未見明顯不良反應,安全性良好。
2.2 中醫證候積分治療前,兩組中醫證候積分差異無統計學意義(P >0.05);經過治療后,兩組中醫證候積分出現明顯降低(P <0.05),且治療組治療后的中醫證候積分低于對照組(P <0.05),見表2。
表2 兩組治療前后的中醫證候積分對比Tab.2 TCM syndrome integral comparison before treatment and after treatment between the two groups ±s

表2 兩組治療前后的中醫證候積分對比Tab.2 TCM syndrome integral comparison before treatment and after treatment between the two groups ±s
注:與治療前對比,*P <0.05;與同期對照組對比,#P <0.05
組別治療組對照組例數100 100時間治療前治療后治療前治療后中醫證候積分(分)30.64±4.14 15.36±3.28*#31.07±5.99 19.64±4.57*
2.3 中醫證候積分療效治療組總有效率為82.00%,對照組總有效率為68.00%,秩和檢驗顯示兩組的總有效率差異有統計學意義(Z = 2.439,P <0.05),見表3。
2.4 生活質量評分兩組治療前LHFQ評分差異無統計學意義(P >0.05);經過治療后,兩組LHFQ評分降低(P <0.05),且治療組治療后的LHFQ評分低于對照組(P <0.05),見表4。
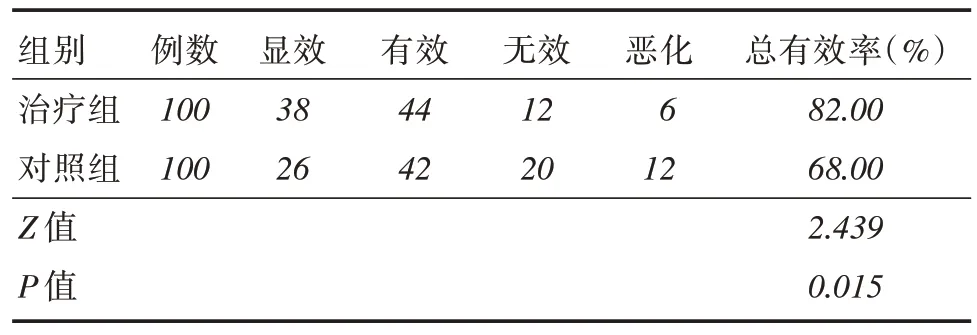
表3 兩組中醫證候積分療效比較Tab.3 Comparison of TCM syndrome integral efficacy between two groups
表4 兩組患者治療前后的生活質量評分對比Tab.4 Comparison of quality of life scores between the two groups before treatment and after treatment ±s

表4 兩組患者治療前后的生活質量評分對比Tab.4 Comparison of quality of life scores between the two groups before treatment and after treatment ±s
注:與治療前對比,*P <0.05;與同期對照組對比,#P <0.05
組別治療組對照組例數100 100時間治療前治療后治療前治療后LHFQ 評分(分)66.17±12.80 39.94±8.76*#65.72±14.58 47.64±7.09*
2.5 心功能指標兩組治療前的6 min步行距離、LVEF、NT-proBNP、Ang-Ⅱ比較差異均無統計學意義(P >0.05);經過治療后,兩組的NT-proBNP、Ang-Ⅱ水平降低,6 min步行距離、LVEF升高,且治療組治療后的NT-proBNP、Ang-Ⅱ水平低于對照組(P <0.05),6 min步行距離、LVEF高于對照組(P <0.05),見表5。
表5 兩組治療前后心功能指標對比Tab.5 Comparison of Cardiac function index between the two groups before treatment and after treatment ±s
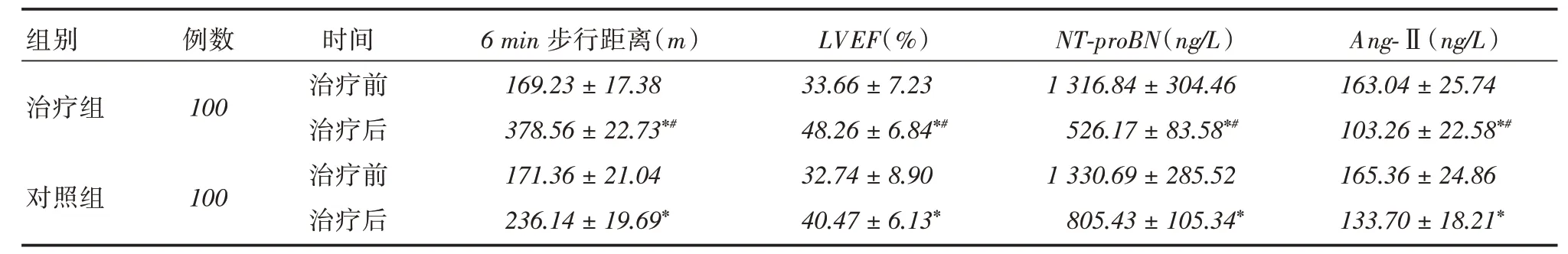
表5 兩組治療前后心功能指標對比Tab.5 Comparison of Cardiac function index between the two groups before treatment and after treatment ±s
注:與治療前對比,*P <0.05;與同期對照組對比,#P <0.05
組別治療組對照組例數100 100時間治療前治療后治療前治療后6 min 步行距離(m)169.23±17.38 378.56±22.73*#171.36±21.04 236.14±19.69*LVEF(%)33.66±7.23 48.26±6.84*#32.74±8.90 40.47±6.13*NT-proBN(ng/L)1 316.84±304.46 526.17±83.58*#1 330.69±285.52 805.43±105.34*Ang-Ⅱ(ng/L)163.04±25.74 103.26±22.58*#165.36±24.86 133.70±18.21*
3 討論
隨著全球范圍內老齡化加劇,CHF已經逐漸成為影響老年人生命健康的重要危險因素之一。CHF是由冠心病、炎癥反應、高血壓以及心肌病等多種因素導致的,其臨床癥狀表現為乏力、水鈉儲溜、運動耐力減退以及呼吸困難等,會造成患者出現抑郁、恐懼、焦慮等心理疾患,嚴重降低患者的生活質量[7-8]。扶陽學派認為CHF的病機復雜多變、錯綜復雜、互為因果,CHF伴有痰濁、飲停、瘀血等癥狀阻礙三焦氣機的通暢,故以三焦陰陽自合為基本原則[9]。本文以慢性心力衰竭患者為研究對象,以扶陽理論為指導,采用三焦次第療法治療CHF,旨在觀察三焦次第療法治療CHF的臨床價值。
中醫認為,CHF屬“心水”“支飲”“心脹”范疇,CHF作為三陰病,陰寒內生、陽氣虧虛為其根本特點,應注重調理陰陽,從根本上,溫散陰寒。三焦次第療法以陽虛為其根本病因,以“陽為主導,次第治療”為其治療原則[10],分三個階段進行分治:第一階段為中上焦氣機不暢;第二階段即下焦虛寒,氣機不暢;第三階段則是腎陽不足[11]。桂枝法中所取桂枝,其辛溫通陽,啟太陽之氣交于太陰;生姜,辛香溫散,溫中散寒,具有通神明、除臭氣之功。桂枝與生姜同用,可加強溫散寒濕之力。經過桂枝法的溫通,蕩滌在中上焦的陰寒邪氣,使中上焦氣機得以運化,中土之樞機正常運轉,上下焦之陽才能互相往來,三焦氣機通暢調和才具有實現的基礎。四逆法主方首推四逆湯,由附子、干姜、炙甘草組成。本文中治療組的總有效率為82.00%,高于對照組(68.00%),證實三焦次第療法能明顯改善臨床癥狀,四逆法附子,回陽救逆,補火助陽,散寒除濕。四逆法在運用桂枝法的基礎上,即中上焦得以溫通之后,方能讓陽氣納下從而使下焦陰寒得以溫化,坎中之陽受到溫補,方能使上焦之心陽得到溫扶,從而使上中下三焦元氣運化道路恢復,陰陽二氣歸根復位之路方能通暢。在中上焦得以宣、溫、通之后予以第三階段的填精固本之法培補真元,以期人體先后天相互滋生,相互為用,從而在層次及次第上實現“扶其真元”。法中附子補下焦真陽,菟絲子、淫羊藿、巴戟可填精益髓,諸藥共用,可培本固元、充足精氣,可大大增加臨床治療效果。
有研究[8,12]報道CHF患者極易出現生活質量下降,本文通過LHFQ評分評估患者的生活質量。三焦次第療法分三個階段對患者進行調理,桂枝法疏通中上焦,改善患者氣喘、心悸、納差等癥狀,四逆法調理中下焦,改善患者肢冷、畏寒等癥狀,三焦通暢,氣機得以順暢運行,進一步改善氣喘、心悸等癥狀。填精固本法主補陽藥、補氣藥,機體陽氣恢復,正氣逐漸充足,可改善神疲乏力、少氣懶言、氣喘氣促等癥狀。本文結果顯示兩組治療后LHFQ評分降低,而治療組治療后的LHFQ評分低于對照組,表明三焦次第療法能有助于患者生活質量的提高。另外,治療組治療后的6 min步行距離增加最為顯著,提示三焦次第療法能改善CHF患者運動耐量。治療組治療后的LVEF得到了大大改善,由此可見,三焦次第療法能改善CHF患者的心功能,可能與抑制心室重構相關。
NT-proBNP是由腦利鈉肽原經過一系列變化而形成的一種多肽,是反映心力衰竭病情嚴重程度的重要指標[13-14]。心室重構是心力衰竭的病理生理基礎,若腎素-血管緊張素系統被過度地激活,可誘發心力衰竭,而Ang-Ⅱ是RAS最關鍵的效應因子,它參與心力衰竭的發生和發展過程,可導致心肌細胞肥大、心肌間質纖維化,血管功能紊亂,誘發心肌重構[15]。本文結果顯示治療組治療后的NT-proBNP、Ang-Ⅱ水平低于對照組,說明三焦次第療法能降低NT-proBNP、Ang-Ⅱ水平,減輕心臟負荷,從而改善心臟功能。
綜上所述,三焦次第療法治療CHF的效果顯著,能改善其臨床癥狀,提高生活質量,增加運動耐量,降低NT-proBNP、Ang-Ⅱ等神經內分泌激素活性,抑制心室重構,促進心功能的改善,值得臨床推廣,但由于本文觀察例數較少,觀察時間較短,可能與真實情況有所偏差,這需要做進一步研究。

