腸內營養對老年重癥肺炎患者預后的影響
段紅麗,徐建淮,鄭洋
1.南京醫科大學附屬蘇州醫院老年病科,江蘇蘇州215001;2.上海交通大學醫學院附屬瑞金醫院呼吸與危重癥醫學科,上海200025
老年重癥肺炎多由老年慢性呼吸系統疾病長期進展而來,致死率可達27%~67%[1]。其病因包括病毒、細菌、支原體及衣原體等感染,具有治療時間長、病程長及恢復時間長等特點,給老年人帶來嚴重的生命危險[2]。另外,由于老年患者自身免疫能力下降、住院期間易受致病菌和醫療因素、陪護因素及環境因素等多種因素影響導致院內感染,容易加重呼吸系統疾病,出現呼吸衰竭、意識模糊及休克等影響生命的情況[3],增加了治療難度。目前,臨床中多以細菌感染性肺炎最為常見,多采取大量廣譜抗生素對原有致病菌進行消除為治療宗旨,但不合理藥物使用易導致致病菌產生廣泛耐藥性。因此,選取代表碳氫酶烯類抗生素,其對β內酰胺酶穩定,從而對多種致病菌產物進行水解,具有更強的抗菌、殺菌等作用[4]。但長期抗菌治療的同時易導致體內營養物質逐漸減少,免疫功能下降,抵抗力下降,增加了感染風險。因此在碳氫酶烯類抗菌作用下,如何提高機體免疫能力是亟待解決的問題。基于此,本研究觀察美羅培南聯合腸內營養治療對老年重癥肺炎患者預后的影響,為治療該病提供方法。
1 資料與方法
1.1 一般資料 選取2015年8月-2020年8月在南京醫科大學附屬蘇州醫院住院的老年重癥肺炎呼吸疾病患者54 例,根據隨機數字表法分為觀察組(n=27)和對照組(n=27)。其中觀察組男性15 例,女性12 例,年齡61~97 歲,平均年齡(79.1±5.9)歲,病程1~32天,平均病程(11.1±2.3)天;對照組男性16 例,女性11 例,年齡63~98 歲,平均年齡(80.6±6.3)歲,病程2~30 天,平均病程(10.1±2.1)天。2 組患者一般資料比較差異無統計學意義,具有可比性(P>0.05)。本研究經我院醫學倫理委員會批準(KZYXM-2015-116)。
1.2 納入和排除標準納入標準[5]:(1)患有呼吸系統疾病,且經實驗室檢查指標、X 線、CT 檢查等影像學結果及臨床查體確診為重癥肺炎患者;(2) 患者知情同意且配合本研究;(3)入院后營養風險篩查評估為高營養風險患者;(4)年齡在60~98 歲之間。符合上述全部選項者納入本研究。排除標準:(1)合并嚴重心、肝、腎疾病或者功能不全者;(2)合并肺部其他器質性疾病,如肺結核、惡性腫瘤等;(3)患者及家屬拒絕本研究。具備上述任意1 選項者不納入本研究。
1.3 治療方法對照組:采用美羅培南(0.5g,YBH01102014,住友制藥(蘇州)有限公司),每次劑量0.5 g,與100 mL 0.9%Nacl 混合靜脈滴注給藥,1 次/8 h。使用時間直至患者住院期間結束治療。觀察組:在對照組治療方案的基礎上加上腸內營養支持。患者入院24 h 后予腸內營養支持:(1)將全蛋白腸內營養液[紐迪希亞制藥(無錫) 有限公司,500 mL,國藥準字H20130888],加熱保持在恒溫狀態(37°左右);(2)經鼻胃管成功后腸內營養混懸劑250 mL 輸注。起始輸注速度為10~20 mL/h(開始時滴速宜慢,依據腸內營養的耐受性逐漸增加輸注量),每日劑量1 000~1 250 mL,即可滿足機體對營養成份的需求。治療時間為直至患者結束治療[6]。
1.4 觀察指標與方法(1)血液指標:抽取患者治療前、后清晨空腹肘靜脈血5 mL,采取全自動生化分析儀檢測以下指標:白蛋白、血紅蛋白、轉鐵蛋白、血清總蛋白。(2)免疫球蛋白:抽取患者治療前、后清晨空腹肘靜脈血5 mL,采用免疫濁度法檢測免疫球蛋白 (Ig A、Ig G、Ig M) 水平,具體操作如下[7]:將血漿經融化過濾后,在洗脫液中加入辛酸鈉攪拌2h后過濾,通過經DEAE 層析,納米膜過濾及超濾后分裝到終容器中進行免疫濁度法。(3)肺功能:分別于治療前、后采用德國格萊特Spirostik 肺功能儀檢測患者第1 秒用力肺活量(FEV1)、最大呼氣流量(PEF)。(4)抗生素使用時間:即住院期間美羅培南抗生素使用時間。
1.5 統計學分析使用 SPSS 25.0 統計軟件進行數據分析。以均數±標準差(±s)表示計量資料,經正態性檢驗與方差齊性檢驗后,正態分布且方差齊性的計量資料,2 組間比較行獨立樣本t 檢驗,組內比較用配對樣本t 檢驗;偏態分布的數據用秩和檢驗。以例數和百分率表示計數資料,采用檢驗。P<0.05表示數據差異有統計學意義。
2 結果
2.1 2 組患者治療前后4 周白蛋白、血紅蛋白情況的對比治療前2 組白蛋白、血紅蛋白表達指標比較差異無統計學意義(P>0.05),治療后2 組在白蛋白、血紅蛋白表達上均較治療前明顯上升(P<0.05),且觀察組白蛋白、血紅蛋白表達指標均顯著高于對照組(P<0.05)。見表1。
2.2 2 組治療前后4 周轉鐵蛋白、血清總蛋白情況的對比治療前2 組轉鐵蛋白、血清總蛋白表達指標比較差異無統計學意義(P>0.05),治療后2 組在轉鐵蛋白、血清總蛋白表達上均較治療前明顯上升(P<0.05),且觀察組轉鐵蛋白、血清總蛋白表達指標均顯著高于對照組(P<0.05)。見表2。
2.3 2 組治療前后4 周免疫球蛋白(IgA、IgG、IgM)情況的對比治療前2 組免疫球蛋白(IgA、IgG、IgM)表達指標比較差異無統計學意義(P>0.05),治療后2組在免疫球蛋白(IgA、IgG、IgM)表達上均較治療前明顯上升(P<0.05),且觀察組免疫球蛋白(IgA、IgG、IgM)表達指標均顯著高于對照組(P<0.05)。見表3。
2.4 2 組治療前與治療后4 周炎性因子(PCT、CRP)情況的對比治療前2 組炎性因子(PCT、CRP)表達指標比較差異無統計學意義(P>0.05),治療后2 組在炎性因子(PCT、CRP)表達上均較治療前明顯降低(P<0.05),且觀察組炎性因子(PCT、CRP)表達指標均顯著低于對照組(P<0.05)。見表4。
表1 2 組患者治療前后4 周白蛋白、血紅蛋白情況的對比(±s,g/L)

表1 2 組患者治療前后4 周白蛋白、血紅蛋白情況的對比(±s,g/L)
注:與治療前對比,*P<0.05
組別 例數 白蛋白治療前 治療后血紅蛋白治療前 治療后觀察組對照組值images/BZ_125_258_753_283_777.png值27 27 27.001±3.231 26.051±2.822 0.739 0.471 33.000±4.136*29.401±2.875*2.260 0.036 100.300±7.439 99.600±7.136 0.215 0.832 111.010±6.765*103.700±6.976*2.375 0.029
表2 2 組治療前后4 周轉鐵蛋白、血清總蛋白情況的對比(±s,g/L)

表2 2 組治療前后4 周轉鐵蛋白、血清總蛋白情況的對比(±s,g/L)
注:與治療前對比,*P<0.05
組別 例數 轉鐵蛋白治療前 治療后血清總蛋白治療前 治療后觀察組對照組值images/BZ_125_258_1299_283_1323.png值27 27 1.474±0.062 1.466±0.052 0.310 0.760 1.690±0.060*1.608±0.064*2.950 0.009 29.814±1.180 29.625±0.856 0.410 0.687 33.665±1.109*31.493±0.912*4.781 0.000
表3 2 組治療前后4 周免疫球蛋白(IgA、IgG、IgM)情況的對比(±s,g/L)

表3 2 組治療前后4 周免疫球蛋白(IgA、IgG、IgM)情況的對比(±s,g/L)
注:與治療前對比,*P<0.05
組別 例數 IgA治療前 治療后IgG治療前 治療后IgM治療前 治療后觀察組對照組值images/BZ_125_258_1828_283_1852.png值27 27 2.070±0.067 2.060±0.645 0.341 0.737 2.616±0.052*2.343±0.035*13.717 0.000 9.110±0.257 9.120±0.232-0.091 0.928 10.041±0.191*9.562±0.161*6.035 0.000 0.729±0.037 0.746±0.039-0.986 0.337 0.931±0.032*0.847±0.038*5.266 0.000
表4 2 組治療前后4 周炎性因子(PCT、CRP)情況的對比(±s,g/L)
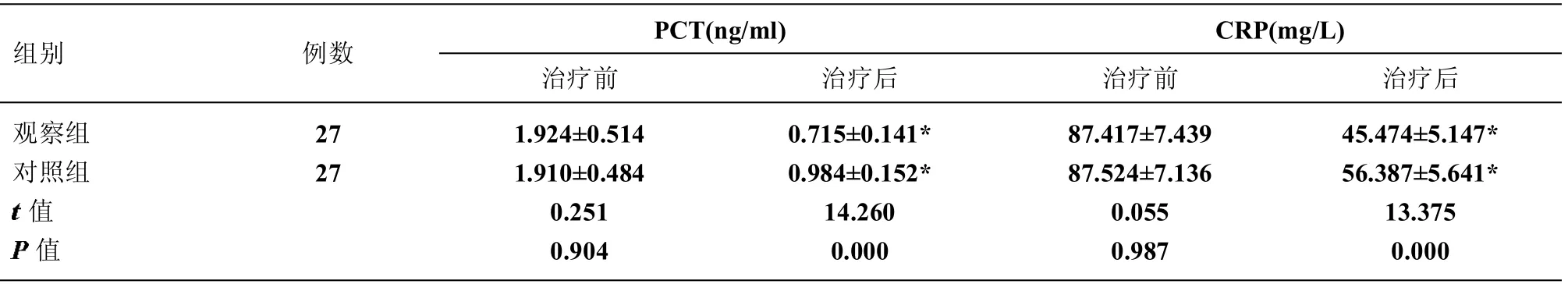
表4 2 組治療前后4 周炎性因子(PCT、CRP)情況的對比(±s,g/L)
注:與治療前對比,*P<0.05
組別 例數 PCT(ng/ml)治療前 治療后CRP(mg/L)治療前 治療后觀察組對照組值images/BZ_125_258_2357_283_2381.png值27 27 1.924±0.514 1.910±0.484 0.251 0.904 0.715±0.141*0.984±0.152*14.260 0.000 87.417±7.439 87.524±7.136 0.055 0.987 45.474±5.147*56.387±5.641*13.375 0.000
2.5 2 組患者住院期間美羅培南使用天數情況比較 治療4 周后,觀察組抗生素使用(16.3±3.4)天,對照組抗生素使用(19.6±2.9)天,且觀察組較對照組使用抗生素時間明顯減少(P<0.05)。見表5。

表5 2 組患者使用抗生素時間對比
2.6 2 組治療前與治療后4 周肺功能(FEV1、PEF)情況的對比 治療前2 組肺功能(FEV1、PEF)表達指標比較差異無統計學意義(P>0.05),治療后2 組在肺功能(FEV1、PEF)表達上均較治療前明顯降低(P<0.05),且觀察組肺功能(FEV1、PEF)表達指標均顯著低于對照組(P<0.05)。見表6。
3 討論
重癥肺炎是常見的呼吸系統危重疾病,多見于老年人群和嬰幼兒。其病殘率和病死率較高,嚴重影響患者生存及生活質量[8]。隨著我國步入老齡化社會,老年重癥呼吸疾病逐年增加,國內外研究均顯示重癥呼吸疾病發病多由炎癥的分泌及播散有關,患者多在感染情況下引起免疫系統失控并造成全身炎癥反應,伴隨著炎癥介質及體內炎性細胞因子大量釋放,多重不利作用影響下導致患者肺功能損害,甚者多種臟器衰竭而引發死亡[9-10]。因此如何有效減少老年重癥肺炎患者炎性因子分泌是影響患者轉歸和預后的主要治療方向。
目前臨床中治療該病多采取大量廣譜抗生素對原有致病菌進行覆蓋消除,達到抗菌治療目的。但由于此疾病患者初期多濫用抗生素使耐藥菌不斷出現,使得抗菌藥物開發周期遠不及耐藥菌株的更新速度,因此選取更有效的抗菌藥物是治療疾病的重要一環。其中代表碳氫酶烯類抗生素的美羅培南,其抗菌譜廣,能穿透大部分菌群細胞壁與其壁上的青霉素結合蛋白結合,達到殺菌作用[4,11]。另外,美羅培南對 內酰胺酶的水解作用更具有穩定性,對于多重耐藥菌導致感染具有更強的抗菌殺菌作用。有研究表明,碳氫酶烯類作為治療多重耐藥菌的最后手段,一旦臨床效果欠佳,治療將無可奈何[12-13]。因此,如何控制耐藥性,減少抗生素使用是亟待解決的問題。另外,由于老年患者長時間處于臥床狀態,導致機體代謝率升高,蛋白質代謝紊亂,免疫功能削弱,造成免疫球蛋白缺失,隨之抵抗力下降,增加了感染風險,從而增加了病死率及病殘率。因此,本研究主要研究目的在抗菌基礎下如何有效的增加機體免疫功能,避免感染加重,從而使得炎性因子分泌減少。達到改善患者肺功能的目的。為治療此類疾病尋找新的治療方向。
目前,腸外營養及腸內營養補充作為提高營養物質提高的途徑。因其腸內營養安全性、方便性及廉價性更多利用于臨床[5]。對于老年人而言,腸內營養乳劑多經鼻胃管或鼻腸管進入胃腸道,可將營養物質通過腸道吸收后經過門靜脈進入患者,可糾正蛋白質代謝紊亂。同時,腸內營養可使血清中茶酚胺減少,保護胃腸粘膜,改善胃腸粘膜供血。同時進入胃腸道后可刺激胃酸分泌,調節因長期臥床所引起的胃功能失衡。另外,其可刺激胃腸道蠕動,防止致病菌及毒素移位誘發的腸源性感染,進而加重感染情況發生。用藥抗生素時間明顯減少,可進一步說明其有效性[5,14]。另外,最新研究表明腸內營養在重癥患者中可在較短的時間內保護患者心、肺、腎等器官功能,尤其在對胃腸道方面的保護作用十分明顯,可降低患者腸內細菌移位進入機體器官情況的可能性,從而減少相關并發癥的發生[15]。
表6 2 組治療前后4 周肺功能(FEV1、PEF)情況的對比(±s)

表6 2 組治療前后4 周肺功能(FEV1、PEF)情況的對比(±s)
注:與治療前對比,*P<0.05
組別 例數 FEV1(L)治療前 治療后PEF(L/S)治療前 治療后觀察組對照組值images/BZ_126_261_3021_286_3045.png值27 27 1.734±0.345 1.711±0.401 0.857 0.604 4.087±0.574*2.874±0.645*8.980 0.000 5.098±0.756 5.164±0.648 0.756 0.798 8.098±0.875*6.988±0.748*7.245 0.000
本研究結果顯示,2 組治療后的血清總蛋白、血清白蛋白、血紅蛋白、轉鐵蛋白、IgA 及IgG 水平明顯高于治療前,同時觀察組的上述指標表達水平較對照組明顯升高,提示腸內營養乳劑支持能促進老年重癥呼吸疾病患者營養攝入,免疫水平得以提高。同時,可從表4、5 中看出,炎性因子PCT 及CRP 明顯降低,肺功能FEV1 及PEF 明顯提升,說明腸內營養可通過提高患者免疫功能,達到抑制炎性因子分泌的作用,從而改善患者肺功能。另外,觀察組抗生素使用時間較對照組明顯減少,也可說明機體總體抗菌能力明顯上升。
綜上,老年重癥肺炎及時使用腸內營養支持治療,可有效提高患者營養蛋白物質及免疫球蛋白,可提高患者免疫功能,達到抑制炎性因子分泌,加強了機體抗菌能力。同時,在抗生素聯合使用下,可達到改善肺功能的作用,從而提高老年重癥肺炎患者的治愈率。另外,在老年肺炎還未演變成重癥肺炎之前對患者使用腸內營養支持是否有預防作用有待下一步探討。

