151例頭孢哌酮類注射劑致過敏性休克的文獻分析
張 暄,付 婷,吳殿斌,韓瑩旻(大連大學附屬中山醫院藥學部,遼寧 大連 116000)
有研究[1]表明,抗菌藥物發生過敏反應以β-內酰胺類為主,其中頭孢菌素的過敏反應率最高。頭孢哌酮為第三代頭孢菌素,目前我國批準上市的頭孢哌酮類藥物有頭孢哌酮鈉、頭孢哌酮鈉舒巴坦鈉和頭孢哌酮鈉他唑巴坦鈉,均為注射劑。近些年,該類藥物致過敏性休克的報道日趨增多,為保障患者用藥安全,許多醫院要求頭孢菌素用藥前須進行皮膚過敏試驗(以下簡稱“皮試”)。然而,關于頭孢菌素是否需要皮試,業內存在爭議。過敏性休克屬累及全身多器官的嚴重過敏反應[2],如何識別過敏性休克的危險因素,采取有效方法防范過敏性休克的發生,得到各界廣泛關注。本文通過對國內報道由頭孢哌酮類注射劑致過敏性休克的文獻進行分析,旨為臨床合理用藥提供依據。
1 資料與方法
1.1 資料來源
以“頭孢哌酮”和“過敏性休克”為關鍵詞,檢索CNKI、VIP及萬方數據庫,檢索時限為各數據庫自建庫至2020年1月,收集由頭孢哌酮類注射劑致過敏性休克的相關文獻。
1.2 研究方法
采用回顧性研究方法,利用Excel 2015對患者性別、年齡、原患疾病、過敏史、皮試及用藥情況、過敏性休克發生時間、臨床表現及轉歸等數據進行統計與分析。
文獻納入標準:1)國內公開發表符合《藥品不良反應報告和監測管理辦法》(衛生部令第81號)中關聯性評價標準的病例;2)病例信息完整。文獻排除標準:1)重復、摘要、綜述及臨床研究性文獻;2)病例描述不清文獻。
2 結果
2.1 基本情況
檢索到符合納入標準的文獻141篇,共計151例患者,其中男性86例(56.95%),女性65例(43.05%),年齡最小者8個月22天,最大者87歲。按世界衛生組織年齡分段統計,以青年和老年占比最高,分別為58例(38.41%)和38例(25.17%)。詳見表1。
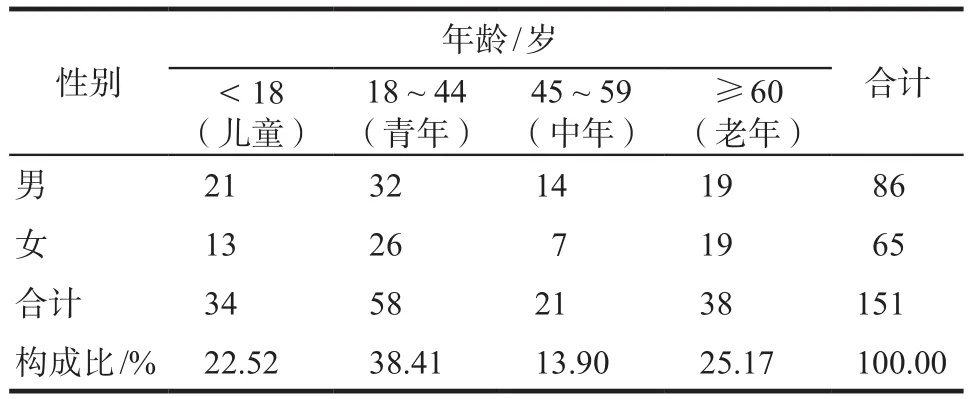
表1 患者性別和年齡分布Tab 1 Distribution of gender and age of patients
2.2 原患疾病
原患疾病以呼吸系統疾病為主,共計89例(58.94%),其中呼吸道感染最多,為41例(27.15%);其次為消化系統疾病24例(15.89%)和圍手術期用藥13例(8.61%)。患者原患疾病分布詳見表2。
2.3 過敏史
151例患者中,過敏史陽性者17例(11.26%),無過敏史者94例(62.25%),過敏史不詳者40例(26.49%)。
2.4 皮試及用藥情況
151例患者中,皮試者79例(52.32%),未做皮試者69例(45.70%),不詳者3例(1.98%)。其中皮試陰性75例(49.67%),皮試即發生過敏性休克4例(2.65%),皮試液為原液者24例(15.89%),多數文獻未提及皮試方法。
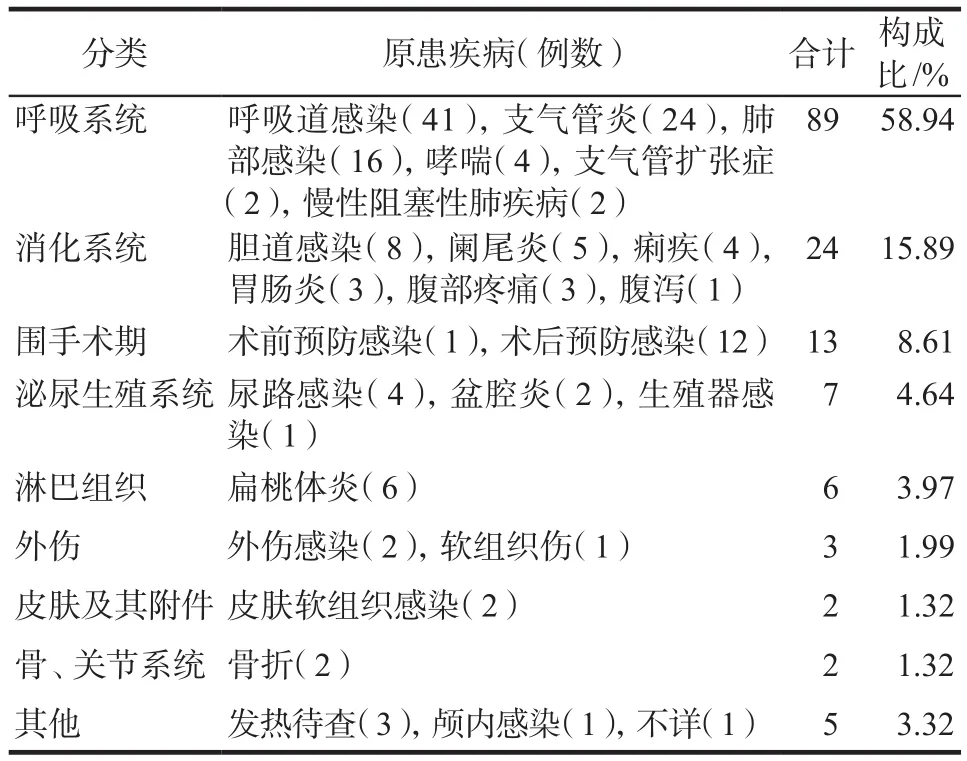
表2 患者原患疾病分布Tab 2 Distribution of primary diseases of patients
藥物涉及頭孢哌酮鈉舒巴坦鈉85例(56.29%)、頭孢哌酮鈉59例(39.07%)和頭孢哌酮鈉他唑巴坦鈉7例(4.64%)。其中靜脈滴注126例(83.44%),靜脈注射3例(1.99%),肌內注射2例(1.32%),不詳者16例(10.60%);溶媒為0.9%氯化鈉注射液90例(59.60%),5%或10%葡萄糖注射液18例(11.92%),5%葡萄糖氯化鈉注射液8例(5.30%),不詳者31例(20.53%)。查閱說明書,所有給藥劑量均在合理范圍內。
2.5 過敏性休克發生時間
過敏性休克發生于首次用藥和多次用藥分別為132例(87.42%)和19例(12.58%)。給藥后5 min內發生過敏性休克最多,為90例(59.60%);最快者皮試即發生過敏性休克;最慢者靜脈給藥4 d發生過敏性休克;酒精誘發過敏性休克13例(8.61%)。過敏性休克發生時間分布見表3。
2.6 臨床表現和轉歸
臨床表現以多器官損傷為主,主要累及循環系統、呼吸系統和中樞神經系統。13例(8.61%)患者搶救無效死亡,其中男性8例,女性5例;年齡最小者7個月,最大者71歲。
3 討論
3.1 影響過敏性休克的因素
3.1.1 年齡及性別文獻分析顯示,頭孢哌酮類注射劑致過敏性休克可發生在各年齡段,性別方面無顯著差異。其中以青年和老年居多,這可能與該人群人口基數大、常暴露于過敏風險中有關,如青年工作壓力大,生活不規律,機體處于亞健康狀態;老年基礎疾病多,給藥頻次高,機體處于復雜用藥環境等。提示臨床應重點加強對以上兩類人群的藥學監護,制定個體化給藥方案。
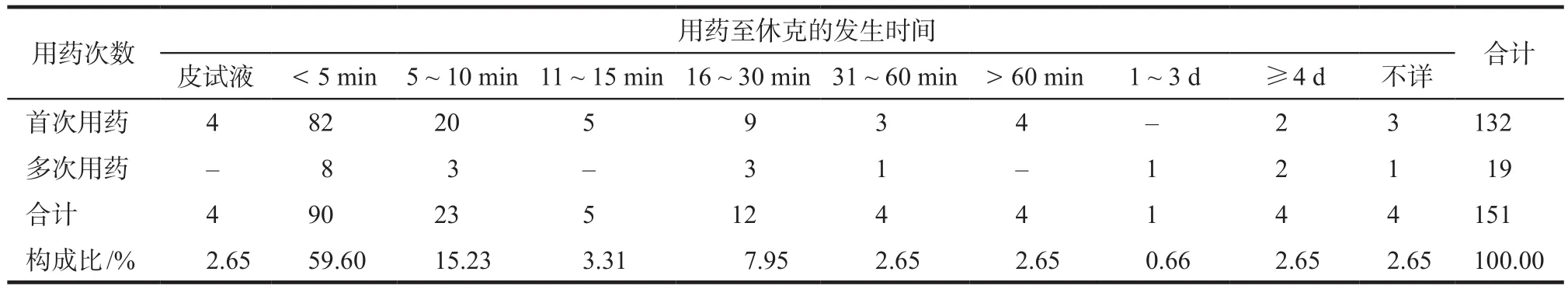
表3 過敏性休克發生時間分布Tab 3 Distribution of occurrence time of anaphylactic shock
3.1.2 過敏史文獻分析顯示,11.26%的患者過敏史陽性,26.49%的患者過敏史不詳。過敏反應具有明顯個體差異和遺傳傾向,參與IgE合成的STAT6、IL-4RA、IL-13及細胞因子IL-4、IL-10、IL-18的基因多態性與β-內酰胺類藥物發生過敏反應相關[3]。因過敏史是發生過敏性休克的高危因素[4],故準確獲知過敏史對藥物的合理選擇和安全使用具有深遠意義。不同R1側鏈頭孢菌素間不易發生交叉過敏,頭孢菌素和青霉素發生交叉過敏亦取決于具有相同或相似的側鏈,一代頭孢菌素C位側鏈與青霉素側鏈相似,交叉過敏率為4%;二代和三代頭孢菌素C位側鏈與青霉素側鏈差異增加,交叉過敏率不足2%;四代頭孢菌素C位側鏈與青霉素側鏈不同,交叉過敏罕見[5]。因此,臨床應詳細詢問并準確記錄致敏藥物化學名稱、不良反應日期和性質,對于有青霉素和頭孢菌素過敏史者,不應排除使用所有頭孢菌素[6],而應根據既往過敏反應的嚴重程度,判斷是否可選擇與致敏藥物具有不同側鏈的其他藥物。
3.1.3 藥物接觸的頻度與時間文獻分析顯示,59.60%的患者給藥5 min內發生過敏性休克,12.58%的患者多次安全使用頭孢哌酮類注射劑后發生過敏性休克。研究[7]表明,過敏性休克多數發生于給藥后30 min內,少數發生于反復或連續給藥。首次用藥出現過敏性休克是因為既往接觸頭孢菌素或類似結構物質,體內存在特異性抗體,再次接受相同抗原,引發過敏性休克。多次用藥發生過敏性休克是因為機體形成特異性抗體需要一定時間,反復或連續給藥使特異性抗體達到足夠數量,再接觸相應抗原,導致過敏性休克。提示,過敏性休克具有隱匿性和遲發性,對于過敏史陰性、曾使用同類藥物或輸液結束的患者,不能掉以輕心,尤其用藥30 min內應加強巡視,警惕過敏性休克的發生。
3.1.4 酒精文獻分析顯示,8.61%的過敏性休克由酒精誘發。頭孢哌酮含甲硫四氮唑側鏈,可導致乙醇中間代謝產物乙醛代謝受阻,引發雙硫侖樣反應。因此,臨床應認真詢問飲酒史,囑患者給藥期間及停藥后5 d內避免服食含乙醇的藥物或食物以及外用酒精,以免誘發雙硫侖樣反應,導致過敏性休克。
3.1.5 藥物結構和質量頭孢菌素致敏機制尚未闡明,目前認為β-內酰胺環、與β-內酰胺環并合的雜環及環上的側鏈取代基均可導致過敏反應,其中R1側鏈是引發IgE介導過敏反應的主要原因[8]。此外,頭孢菌素中的高分子聚合物也可引發過敏反應。故提高藥物質量,確保藥物穩定性,是保證頭孢菌素安全性的關鍵措施。
3.1.6 不合理用藥文獻分析顯示,多數患者選用頭孢哌酮類注射劑屬不合理用藥,特別是8.61%的患者將廣譜的頭孢哌酮類注射劑作為圍手術期預防用藥,不僅不會減少術后感染風險,反而會引發不良反應,導致菌群失調,誘導耐藥菌株生成與擴散,增加經濟負擔[9-10]。值得深思的是,他唑巴坦為舒巴坦結構基礎上增加三氮唑環生成的衍生物,同為青霉烷砜類,具有青霉烷酸結構,可導致過敏性休克。此外,靜脈滴注可使藥物中混入的雜質和聚合物直接進入機體,增加不良反應發生率。因此,臨床應遵循能口服不靜脈的給藥原則,合理應用抗菌藥物,現用現配,滴速不宜過快。
3.2 頭孢菌素皮試對于預防過敏性休克的影響
過敏性休克的發生是宿主、藥物、環境等多種因素作用的結果,且皮試結果受敏感性、消毒液、用藥史、生理變化等多種因素的影響。文獻分析顯示,過敏史、飲酒、不合理用藥等多種原因可增加頭孢菌素致過敏性休克的發生率,患者所用皮試液及皮試方法各不相同,即使皮試陰性仍有49.67%的患者發生過敏性休克。研究表明,頭孢菌素皮試科學依據不足,預測價值低[11]。目前,美國、日本和大部分歐洲國家不要求頭孢菌素做皮試,我國缺乏頭孢類菌素皮試的權威文件,導致臨床皮試方法和判斷標準存在差異,皮試結果不可靠。因此,頭孢菌素皮試對于預防過敏性休克無直接影響,不能依靠頭孢菌素皮試防范過敏性休克的發生。值得注意的是,頭孢菌素皮試不僅不能準確預測過敏性休克的發生,還會增加醫療成本,造成醫療隱患,其中假陽性結果引發選藥局限性,影響治療效果,延長住院時間,加速細菌耐藥;假陰性結果誤導臨床,降低醫務人員警惕性,延誤搶救時機等。
3.3 藥學監護
為了減少過敏性休克,提高治療效果,遏制細菌耐藥趨勢,臨床藥師應與醫護人員緊密合作,實施全程藥學監護,制定合理給藥方案,加強用藥教育。151例患者中,多例患者因延誤搶救而致死。提示,醫院需配備搶救藥物和設施方可使用頭孢菌素。最后,醫院應落實《藥品不良反應報告和監測管理辦法》,提供規避頭孢菌素致過敏性休克的臨床數據。
綜上,藥物的復雜性、人類基因的多態性及環境的差異性導致過敏性休克通常難以預測。頭孢菌素皮試對于過敏性休克的預測價值有限,醫療隱患多,臨床不應依靠頭孢菌素皮試確保患者用藥安全。規范頭孢菌素使用,實施藥學監護,才是保障安全用藥的核心力量。

