血栓彈力圖指導抗血小板治療對缺血性腦卒中二級預防效果影響的研究
劉華釗 鐘建新 陳克強 鄭紅麗 溫清艷
CIS 發病率高,可損傷患者的神經功能,甚至威脅生命安全,是臨床常見的神經系統疾病[1]。雖然,隨著靜脈溶栓及動脈取栓的應用,CIS 患者的臨床預后可得到一定的改善,但因以上兩種治療方案對于治療時間窗均有著嚴格的要求,故藥物保守治療仍為本病最主要的治療方法[2]。目前,抗血小板治療為CIS 藥物保守治療的基礎,對于改善患者預后有著重要的作用,但近年來臨床觀察同樣顯示,在接受抗血小板治療過程中,部分患者可發生藥物抵抗,從而影響藥物治療效果[3]。本研究為提高CIS 抗血小板藥物的治療效果,以TEG 對抗血小板藥物治療進行指導,結果總結如下。
1 資料與方法
1.1 一般資料 將2017 年6 月~2018 年5 月于本院就診的86 例CIS 患者,隨機分為TEG 組與常規組,每組43 例。常規組中男25 例,女18 例;年齡52~75 歲,平均年齡(63.15±6.11)歲;發病時間2~8 d,平均發病時間(5.23±1.57)d;基底節區梗死者28 例,腦葉梗死者11 例,小腦梗死者4 例。TEG 組中男23 例,女20 例;年齡53~73 歲,平均年齡(63.26±5.95)歲;發病時間2~9 d,平均發病時間(5.39±1.61)d;基底節區梗死者30 例,腦葉梗死者10 例,小腦梗死者3 例。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 ①符合CIS 的臨床診斷標準,并經影像學檢查證實存在梗死病灶[4]。②頸動脈彩超檢查明確存在頸動脈粥樣硬化。③年齡45~80 歲。④首次發作CIS,且發病時間<2 周。⑤本人或授權委托人簽署本研究知情同意書。
1.3 排除標準 ①存在缺血性腦卒中及腦出血病史者。②因心源性栓塞、血管痙攣、動脈瘤、煙霧病等非動脈粥樣硬化原因所致CIS 者。③存在其他顱內疾病者。④對本研究所應用藥物過敏者。⑤存在先天性疾病、惡性腫瘤或自身免疫性疾病者。⑥既往行頸內動脈內膜剝脫術或支架治療者。⑦存在肝腎功能不全者。⑧存在嗜酒史或藥物濫用史者。
1.4 方法 本研究治療方案均參照《急性缺血性腦卒中急診急救中國專家共識2018》制定。所有患者入組后藥物治療方案包括:依達拉奉注射液30 mg+0.9%氯化鈉注射液100 ml,2 次/d,靜脈滴注;阿托伐他汀鈣片20 mg/次,1 次/d,口服。在此基礎上,常規組同時給予阿司匹林腸溶片100 mg/次,1 次/d,口服。TEG 組接受TEG 指導下抗血小板治療,患者入組后給予阿司匹林腸溶片口服;治療7 d 后,根據患者TEG 及CYP2C19 基因型結果,調整抗血小板治療藥物方案。如患者存在阿司匹林抵抗者,停用阿司匹林腸溶片,給予硫酸氫氯吡格雷片75 mg/次,1 次/d,口服;如患者存在氯吡格雷抵抗,且CYP2C19 基因型非快代謝者,給予阿司匹林腸溶片100 mg/次,1 次/d,及硫酸氫氯吡格雷片75 mg/次,1 次/d 口服;如果患者存在氯吡格雷抵抗,且CYP2C19 基因型快代謝者,停用阿司匹林腸溶片,給予硫酸氫氯吡格雷片75 mg/次,1 次/d,口服。兩組治療均為14 d。
1.5 觀察指標及判定標準 分別于患者入組治療前、治療7 d 及治療14 d 后,抽取患者空腹靜脈血,行血常規及TEG 檢查,測定PLT、AA%及ADP%,以AA%<50%認定為阿司匹林抵抗,以ADP%<30%認定為氯吡格雷抵抗。對比兩組治療7 d 后血小板抵抗發生率,分析兩組治療過程中PLT、AA%及ADP%變化情況。并于患者治療7 d 后,抽取空腹靜脈血,行CYP2C19 基因型檢查,以CYP2C19*1/*1 型為快代謝,以CYP2C19*1/*2 型及CYP2C19*1/*3 型為中快代謝,以CYP2C19*2/*2 型、CYP2C19*2/*3 型及CYP2C19*3/*3 型為慢代謝,分析治療7 d 時CYP2C19基因型代謝程度與ADP%水平的相關性。
1.6 統計學方法 采用SPSS20.0 統計學軟件處理數據。計量資料以均數±標準差()表示,正態計量資料采用t 檢驗,非正態計量資料采用F 檢驗;計數資料以率(%)表示,采用χ2檢驗;相關因素分析采用Pearson 相關性分析。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組抗血小板藥物抵抗發生率比較 治療7 d 后,兩組阿司匹林抵抗及氯吡格雷抵抗發生率比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組抗血小板藥物抵抗發生率比較[n(%)]
2.2 兩組PLT 水平變化比較 治療前、治療7 d后、治療14 d 后,兩組PLT 水平均呈降低趨勢,差異有統計學意義(P<0.05),治療14 d 后,TEG 組PLT水平(228.28±17.16)×109/L 低于常規組的(237.31±18.52)×109/L,差異有統計學意義(P<0.05)。見表2。
2.3 兩組AA%水平變化比較 治療前、治療7 d 后、治療14 d 后,常規組AA%水平呈降低趨勢,TEG 組AA%水平呈先降低后升高趨勢,差異有統計學意義(P<0.05)。治療14 d 后,TEG 組AA%水平高于常規組,差異有統計學意義(P<0.05)。見表3。
2.4 兩組ADP%水平變化比較 治療前、治療7 d 后、治療14 d 后,常規組ADP%水平呈降低趨勢,TEG 組ADP%水平呈先降低后升高趨勢,差異有統計學意義(P<0.05)。治療14 d 后,TEG 組ADP%水平高于常規組,差異有統計學意義(P<0.05)。見表4。
表2 兩組PLT 水平變化比較(,×109/L)
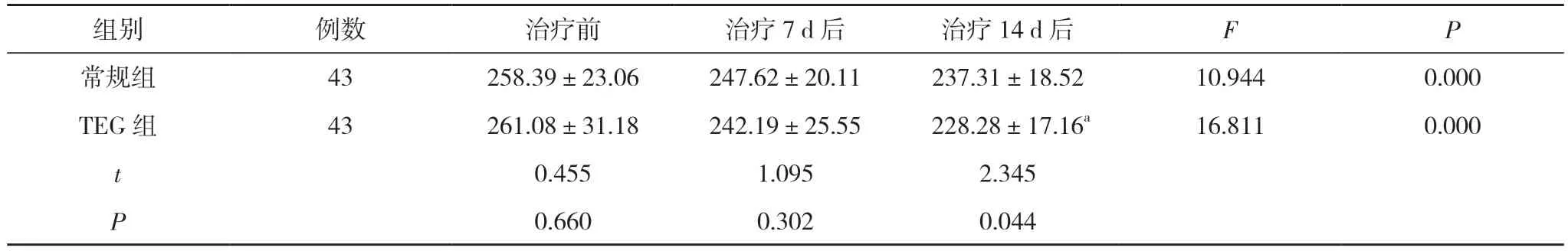
表2 兩組PLT 水平變化比較(,×109/L)
注:與常規組治療14 d 后比較,aP<0.05;組內治療前后比較,P<0.05
表3 兩組AA%水平變化比較(,%)
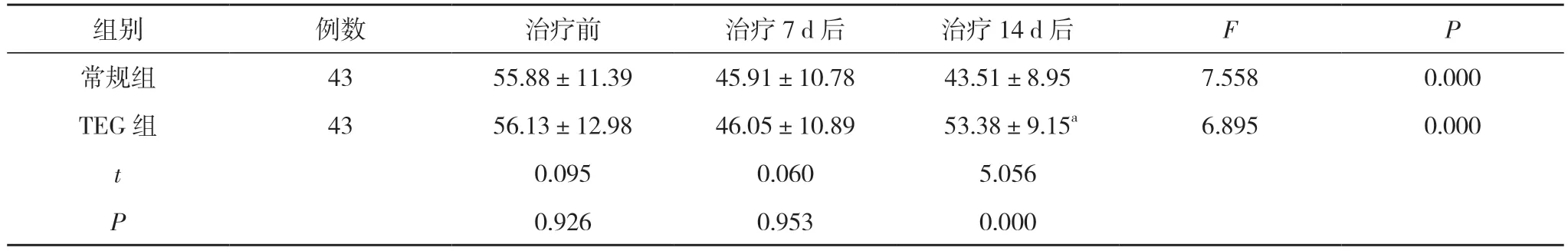
表3 兩組AA%水平變化比較(,%)
注:與常規組治療14 d 后比較,aP<0.05;組內治療前后比較,P<0.05
表4 兩組ADP%水平變化比較(,%)
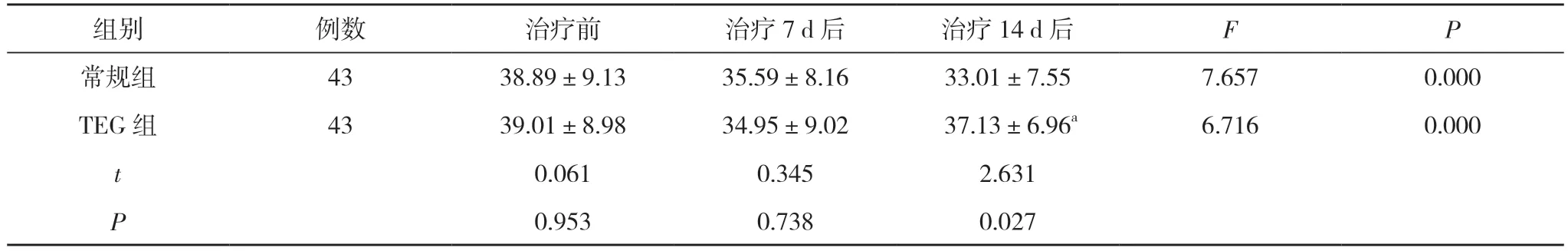
表4 兩組ADP%水平變化比較(,%)
注:與常規組治療14 d 后比較,aP<0.05;組內治療前后比較,P<0.05
2.5 CYP2C19基因型與ADP%水平的相關性分析 經Pearson 相關性分析顯示,CYP2C19 基因型代謝程度與ADP%水平呈正相關(r=0.692,P<0.05)。見表5。
表5 CYP2C19 基因型與ADP%水平的相關性(,%)
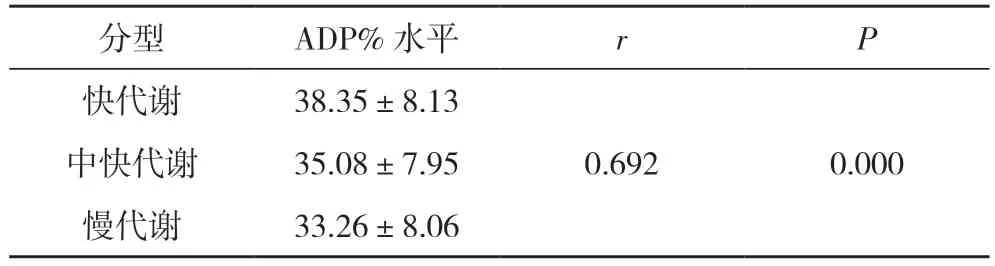
表5 CYP2C19 基因型與ADP%水平的相關性(,%)
3 討論
CIS 的臨床發病率呈上升趨勢,但對于本病的發病機制仍未完全明確,臨床研究顯示,PLT 活化、凝血及纖溶系統功能障礙均貫穿于CIS 的發病過程中,為評估CIS 病情及預后的重要指標[5],常用于指導抗血小板治療,但這些指標可因多種因素而影響檢查結果的準確性[6]。故本研究為可更為準確的指導抗血小板治療方案,將TEG 應用于其中,以期可達到更為理想的治療效果。
TEG 是新型的凝血功能檢測方法,可通過檢測血凝塊形成時間、從血凝塊形成點至描記圖最大曲線弧度作切線與水平線的夾角及凝血反應時間等多項指標,動態、全面的了解血小板功能、凝血因子活性及纖溶過程,準確評估體內的凝血狀態,同時不受肝素等藥物的影響,可檢測出常規凝血檢測中無法分析的凝血功能異常,有著較為理想的應用價值[7-10]。
本研究結果顯示,治療7 d 后,兩組阿司匹林抵抗及氯吡格雷抵抗發生率比較,差異無統計學意義(P>0.05)。同時因近年來臨床觀察顯示,在阿司匹林抵抗過程中,花生四烯酸代謝可受到顯著的抑制,故常以AA%作為評價阿司匹林抵抗的重要指標;而在氯吡格雷抵抗過程中,ADP 的釋放易受到明顯影響,故常將ADP%作為評價氯吡格雷抵抗的重要指標[11-14]。故本研究在選取PLT 作為觀察指標的同時,進一步對AA%及ADP%進行檢測,以此對患者的抗血小板藥物應用情況進行評估,并以此為指導,調整抗血小板藥物治療方案,以達到更為理想的治療效果。結果顯示,接受TEG 指導下抗血小板治療的TEG 組,不僅可有的改善PLT 計數水平,同時也可有效的改善血小板藥物抵抗情況。
此外,本研究顯示,經Pearson 相關性分析顯示,CYP2C19 基因型代謝程度與ADP%水平呈正相關(r=0.692,P<0.05)。提示隨著CYP2C19 基因型代謝程度的降低,患者體內ADP%水平也隨之降低,故對于此類患者在應用氯吡格雷藥物治療時,可注意增加或應用聯合藥物治療方案,以提高抗血小板治療效果。
綜上所述,在TEG 指導下進行抗血小板藥物治療,不僅可有效的改善血小板藥物抵抗,同時也可顯著提高抗血小板治療效果。

