探討CT對閉合性腹腔內出血量的量化評估
陳淑香,杜瑞賓
(1.福建省立醫院南院,福建 福州 350028;2.福建醫科大學省立臨床醫學院,福建 福州 350000)
CT對腹腔及腹膜后臟器損傷的診斷在急診影像診斷中的優勢突出[1-4],但多局限于腹腔損傷及出血積聚部位的識別,對腹腔內出血量的定量評估較少被關注。現有估算方法(即根據CT上血液積聚的腹腔間隙數、休克指數估算)較粗略、主觀。隨著診療技術的進步,急診腹腔出血量的準確評估和量化對進行保守治療還是開腹手術以及術中方案的制訂具有重要臨床意義。本實驗將腹腔積血間隙簡化為類棱錐模型進行體積計算,同時將臨床上常用的估算方法進一步細化、量化,以便對不同評估方法進行比較,初步探討其可行性。
1 資料與方法
1.1 一般資料
回顧性分析2015年5月—2019年6月就診我院的腹部外傷患者,隨機抽取行腹部CT檢查者245 例,排除合并腹部以外部位損傷、貫穿傷、空腔臟器損傷及有手術史、肝腎疾病、腹腔嚴重粘連或惡性腫瘤合并損傷的病例,篩選出腹腔內出血并于24 h內完成手術且臨床資料完整的病例共40 例,其中男28 例,女12 例;年齡19~69 歲;車禍傷8 例,墜落傷6 例,撞擊傷13 例,砸傷13 例。
1.2 檢查方法
采用西門子128層螺旋CT掃描,管電壓為120 kV,管電流為240~330 mAs,層厚為1.5 mm,仰臥位掃描,范圍為膈肌至恥骨聯合。將所獲得的薄層圖像傳至后處理工作站進行冠狀位、矢狀位重建,由兩名從事腹部CT影像診斷的放射科醫師獨立評價圖像。當兩位醫師意見不一時,由第三位醫師評價后確定或討論后確定。
1.3 數據收集計算方法
同一病例的腹腔出內血量分別通過4種方式收集計算,并進行對比。第一,術中收集。第二,CT測量計算。按類棱錐體積模型計算,即每一血液積聚間隙最大層面的三維最大徑乘積的1/3(見圖1中ab×cd×ef×1/3,圖2中gh×ij×kl×1/3),再將所有間隙累計。每位患者取兩位評價者測量結果的均值作為該病例的腹腔積血量。第三,腹腔間隙估算。統計血液積聚的腹腔間隙數,多個間隙并有融合趨勢者仍按實際間隙計算,每個間隙按150 mL累計。第四,休克指數估算。休克指數=脈搏/收縮壓,正常為0.54。休克指數為1時出血量約為循環血量的23%(約1 000 mL),休克指數為1.5時出血量約為循環血量的33%(約1 500 mL),休克指數為2時出血量約為循環血量的88%(約4 000 mL)。本研究根據上述估算方法,采用休克指數在正常至1之間時按每遞增0.1出血量累計遞增400 mL,當休克指數在1以上時每遞增0.1出血量累計遞增100 mL計算,以便量化并與其他評估方法進行對比。

圖1 右膈下間隙積血

圖2 盆腔積血
1.4 統計學方法
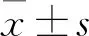
2 結 果
腹部臟器損傷部位:脾12 例,肝15 例,腎8 例,腸系膜損傷5 例;腹腔血液積聚部位:左右膈下各17 例,肝腎隱窩及左結腸旁溝各18 例,右結腸旁溝及左髂窩各15 例,右髂窩及盆腔各9 例。術中收集的腹腔內出血量為(1.365±0.924)×103mL,CT測量計算為(0.967±0.707)×103mL,腹腔間隙估算為(0.580±0.404)×103mL,休克指數估算為(0.602±0.509)×103mL。術中收集的腹腔出血量高于通過CT測量計算、腹腔間隙估算、休克指數估算的腹腔內出血量,差異均有統計學意義(P<0.05),其中以CT測量計算的腹腔內出血量更接近術中收集的量,且CT測量計算的腹腔內出血量與腹腔間隙、休克指數估算的腹腔內出血量比較差異有統計學意義(P值分別為0.022和0.030);而腹腔間隙與休克指數估算的腹腔內出血量比較差異無統計學意義(P=0.894)。
3 討 論
腹部閉合性創傷內出血量的評估對臨床醫生進行診療及患者預后有重要參考價值,而急診CT是腹部創傷患者的首選影像檢查方法[5-6],可顯示組織器官損傷及腹腔積血的部位和量[7],但腹腔為不規則間隙,因此出血量需采用一些方法估算。目前文獻報道[2]的估算腹腔內出血量的方法是根據CT上血液積聚的腹腔間隙數進行大體評估,但右側結腸旁溝較左側寬而深,且左側結腸旁溝與脾周間隙之間由膈結腸韌帶分隔,該韌帶從結腸的脾曲延伸至左半橫膈,使血液優先集中在右側結腸旁溝;此外,橫結腸系膜和小腸腸系膜的斜向分布阻止血液直接向尾端積聚,而進入莫里森袋和右結腸旁溝,以上解剖學特征使血液在腹腔各間隙積聚不均,按此方法估算一般按少、中、大量進行大體估計,缺乏具體量化,所以根據腹腔積血間隙估計的方法過于籠統、粗略,難以滿足臨床需要。而休克指數估算的方法是根據脈搏與收縮壓的比值,其反映的是體循環的情況,受個體心血管系統多項因素的影響,對腹腔內出血量評估的特異性較差[8]。
本實驗將腹腔積血間隙簡化為類棱錐模型進行體積計算,具體測量每個積血間隙后再累計計算,可以克服因解剖因素所致的積血不均而導致的不準確,能具體量化,為臨床提供更精確的參考,并以術中收集的腹腔內出血量作為參考進一步對比評估其可靠性。同時將臨床上常用的估算方法(即根據CT上血液積聚的腹腔間隙數[2]、休克指數[8])進一步細化、量化,以便對不同評估方法進行比較,初步探討其可行性。實驗結果顯示術中收集的腹腔內出血量高于通過CT測量計算、腹腔間隙估算、休克指數估算的腹腔內出血量,其原因可能由于上述估算方法與手術報告的腹腔出血量的相關性受較多因素影響有關。其一,腹膜病變及腹腔臟器損傷、出血均可刺激腹膜滲出,影響出血量評估,而急診病例未經腸道準備,若合并腸管損傷、破裂,腸內容物溢出會干擾出血量的評估,所以本研究在收集入組病例時,剔除了貫穿傷、空腔臟器損傷及有手術史、肝腎疾病、腹腔嚴重粘連、惡性腫瘤合并損傷或傷后超過24 h方行手術的病例。此外當腹腔積血CT值低于45 Hu時亦不納入組,但患者胖瘦等其他個體因素亦有一定的影響。其二,閉合性腹腔內出血患者選擇保守治療的趨勢有所增加,需手術的病例一般也是在CT檢查后1 h或數小時后才能進行,此時腹腔內出血可能會進一步增加,從而影響估算值。另外不同的外科醫生估算腹腔內出血量可能也存在一定的誤差。本研究顯示通過CT測量計算的腹腔出血量較腹腔間隙和休克指數估算的腹腔內出血量更接近術中收集的腹腔出血量,且差異有統計學意義,說明在臨床術前評估腹腔出血量時通過CT測量計算的腹腔出血量可能更精確,或可為急診患者提供相對具體化的失血量評估。另外,CT可明確積血位置、協助判斷出血來源,可為臨床醫生進行診療提供參考,甚至避免不必要的剖腹手術。但本研究對上述估算方法進行具體量化都只是一種探討,特別是腹腔間隙為不規則間隙,將其按類棱錐模型進行體積測量計算,其可行性仍需進一步大樣本驗證。

