超聲引導下肝轉移瘤射頻消融的臨床應用意義分析
韓利杰 河南省汝州市人民醫院超聲科 467599
消化道惡性腫瘤轉移的好發部位為肝臟[1],25%左右的消化道惡性腫瘤患者在確診時發現伴有肝轉移情況,大部分患者在根治術后易出現肝轉移情況[2]。肝轉移瘤的死亡率較高,近年來隨著微創技術、影像學技術的不斷發展和成熟,兩者聯合應用在肝轉移瘤中取得了較大的進展。射頻消融是一種先進的殺傷腫瘤較多的“導向治療方法”和微創的腫瘤切除治療方法[3],而影像指導有助于射頻消融治療效果的提升。本文旨在分析超聲引導下射頻消融治療肝轉移瘤的作用,現將結果報道如下。
1 資料和方法
1.1 一般資料 回顧性分析本院2013年1月—2014年12月接收的66例肝轉移瘤患者的臨床及隨訪資料,男40例,女26例;年齡36~75歲,平均年齡(53.75±4.18)歲。原發疾病類型:結腸癌術后肝轉移41例,直腸癌術后肝轉移17例,胃癌術后肝轉移4例,胰腺癌術后肝轉移4例。共有病灶125個,其中單發27例,多發39例。病灶直徑為0.8~6.0cm,平均直徑為(3.46±0.61)cm。肝功能Child分級:A級38例,B級28例。納入標準:(1)所有患者均經CT、MRI或超聲造影檢查觀察到肝轉移灶,腫瘤未對鄰近器官造成侵犯;(2)病灶數目≤3個,原發腫瘤經手術切除后療效穩定;(3)因年齡大、無法耐受手術、不愿進行手術而選擇進行射頻消融治療者,所有患者均符合射頻消融適應證。排除標準:(1)存在器質性心臟病的患者;(2)存在房顫、心腔內血栓的患者;(3)存在血液系統疾病、嚴重出血傾向的患者。
1.2 方法 在進行射頻消融前先進行超聲造影檢查。(1)超聲造影檢查方法:選擇美國GE公司生產的LOGIQ9超聲診斷儀,探頭頻率設置為2.5~5.0MHz。患者取仰臥位,先進行常規超聲檢查,對病灶位置、大小以及數目詳細記錄,在進行射頻消融治療前30min,經肘部淺靜脈快速團注超聲造影劑SonoVue 2.4ml,經超聲造影檢查對病灶及相鄰區域進行觀察,對可疑區域再次注射造影劑,觀察腫瘤及周圍重要結構的關系,了解病灶內部回聲、血流分布及超聲造影劑灌注情況。術前禁食8h、禁飲4h,對手術區域常規消毒鋪巾,予以0.1%利多卡因局部麻醉,并靜注丙泊酚1~2mg/kg、芬太尼50~100μg進行靜脈全麻。根據超聲檢查結果設計射頻消融方案。采用美國RITA公司生產的Model 1500型射頻消融系統,主機最大功率、發生器頻率分別為200W、460kHz。麻醉成功后,在超聲引導下將射頻針置入腫瘤深面或是肝臟組織與腫瘤的交界處,輸入射頻能量,對于較大的腫瘤進行多針多點疊加消融,從深到淺進行消融,直至治療范圍覆蓋腫瘤并超過腫瘤邊緣0.5~1.0cm,經超聲對消融范圍進行明確,針對殘留病灶進行重復消融,治療結束退針前進行針道消融,避免針道轉移或出血情況的發生。術中密切關注患者生命體征的變化。
1.3 評價指標及判定標準 (1)觀察66例肝轉移瘤患者的臨床治療效果。腫瘤滅活標準:消融區將原腫瘤部位完全覆蓋,未見異常強化情況。(2)觀察患者治療期間的并發癥發生情況。(3)在治療前、治療4周后采集患者的外周靜脈血3ml,采用流式細胞儀對T細胞亞群水平進行檢測。(4)隨訪3年,觀察患者的預后情況。腫瘤殘留標準:治療后1個月消融區域或周圍仍存在異常強化病灶;局部復發標準:病灶在治療1個月后滅活,隨訪期間消融區域或周圍出現新發異常強化病灶;肝內新生病灶即為射頻消融治療區域以外出現新發異常強化灶。
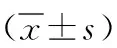
2 結果
2.1 治療效果 66例患者共125個病灶均成功完全消融,一次性完全消融成功率為96.00%(120/125),5例較大的病灶進行第二次射頻消融治療均成功。腫瘤滅活率為88.00%(110/125)。
2.2 并發癥發生情況 在超聲引導下射頻消融治療期間內,未出現死亡情況,穿刺時無腹腔出血、膽道損傷情況發生。術后感染2例,其中伴發熱1例,并發癥發生率為3.03%,均經對癥治療后消失。
2.3 治療前后的外周血T細胞亞群水平對比 肝轉移瘤患者治療后的外周血T細胞亞群水平均比治療前更優(P<0.05)。見表1。
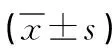
表1 治療前后的外周血T細胞亞群水平對比
2.4 預后情況 術后隨訪3年,殘留病灶2例(3.03%);1年局部復發5例(7.58%),2年局部復發7例(10.61%);3年局部復發9例(13.64%);3年肝內新發18例(27.27%);1年生存率為86.36%(57/66),2年生存率為63.64%(42/66),3年生存率為51.52%(34/66)。
3 討論
肝臟的血運豐富且具有雙重血供[4-5],是惡性腫瘤轉移的常見器官。臨床治療肝轉移瘤的方法包括放化療、栓塞、手術治療,但在臨床實際工作中,部分患者經放化療仍未較好地控制病情[6],或部分患者因全身狀況差、無法耐受手術而喪失手術機會,為提高患者的生存率,臨床應尋找更加安全、有效的治療方法。
射頻消融術具有微創、局部滅活率高、術后并發癥少等優勢,當腫瘤復發、轉移時可進行重復治療,目前射頻消融技術已相當成熟,廣泛應用在臨床中,其不僅能夠導致腫瘤滅活[7],還可減輕瘤負荷。射頻消融術通過熱效應將腫瘤組織消融[8],可將腫瘤細胞殺滅,凝固周圍組織的血管,阻斷腫瘤血供,進而阻止腫瘤轉移[9],且射頻消融術的熱效應通過提高患者機體免疫力,可對腫瘤生長進行抑制。
術前通過常規超聲及超聲造影能夠定位小轉移灶,明確腫瘤浸潤范圍,可防止微小轉移灶遺漏[10],導致消融范圍不足,因腫瘤殘留而出現局部復發情況。超聲引導下射頻消融治療肝轉移瘤的優勢在于:(1)手術操作時間短、操作簡便、無輻射;(2)微創,在超聲引導下可將血管、神經組織、韌帶結構避開,降低術中出血率;(3)經超聲可對腫瘤位置、腫瘤血流情況進行觀察,對消融治療進行指導,有效阻斷腫瘤血供;(4)在超聲引導下通過多切面掃查、立體定位可避免肝轉移瘤殘留等情況的發生;(5)可對消融過程進行實時觀察,及時進行消融止血和處理并發癥。
本文數據顯示,肝轉移瘤患者的一次性完全消融成功率、腫瘤滅活率均較高,并發癥發生率低,預后效果良好,說明了超聲引導下射頻消融有助于改善患者的生存質量;另外患者治療后的外周血T細胞亞群水平明顯改善,提示超聲引導下射頻消融可增強患者機體免疫功能,這是因為射頻消融能夠解除腫瘤對機體的免疫抑制作用,增強腫瘤抗原性以及誘導抗腫瘤免疫效應,進而有助于療效的提升。
綜上所述,肝轉移瘤患者采用超聲引導下射頻消融治療可提高治療效果及生存率,改善機體免疫功能,取得較好的預后效果。

