CT與MRI在診斷原發性肝癌介入治療后病灶殘留及復發中的應用價值
凌曲平,鐘萬,楊沛華
贛州市第五人民醫院 1 影像科,2 肝病科 (江西贛州 341000)
原發性肝癌(primary hepatic carcinoma,PHC)屬于常見的惡性腫瘤疾病之一,發病率與病死率均較高。在發病早期,臨床上通常采用手術對該病患者進行根治,但由于PHC早期癥狀不明顯,且進展迅速,發現時大多已進展至中晚期,不適合進行手術,故多采用經導管動脈化療栓塞術(transcatheter arterial chemoembolization,TACE)等介入方法進行治療[1]。但采取介入方法治療后的療效通常不確定,還需通過復查判斷治療結果,因此,術后及時、準確判斷患者病灶殘留情況及復發情況是目前的研究重點。數字減影血管造影(digital subtraction angiography,DSA)是PHC最準確的復查方式,但屬于有創檢查,患者的診療體驗較差,接受度較低。為了減輕患者的痛苦,術后臨床上多采用CT、MRI等影像學方式對其進行復查[2]。基于此,本研究比較CT與MRI在診斷PHC介入治療后病灶殘留及復發中的應用價值,現報道如下。
1 資料與方法
1.1 一般資料
選取2018年7月至2020年7月在我院行介入治療的82例PHC患者為研究對象。其中,男42例,女40例;年齡26~69歲,平均(47.51±5.38)歲;病程3個月至4年,平均(25.13±3.49)個月;腫瘤直徑0.6~7.5 cm,平均(4.06±0.81)cm;病灶數目1個55例,2個21例,3個及以上6例,共118個病灶。本研究經醫院醫學倫理委員會審核批準,患者及其家屬對本研究知情同意,并已簽署知情同意書。
納入標準:經臨床診斷確診為PHC[3];年齡18~70歲;接受TACE治療;經CT、MRI、DSA復查,且相關資料完整。排除標準:腫瘤細胞已轉移;合并其他惡性腫瘤;存在造血系統疾病等較為嚴重的疾病;存在凝血功能障礙;伴有精神障礙,意識和認知不全。
1.2 方法
82例患者均接受TACE治療,治療后3個月,采用CT、MRI、DSA對其進行復查,均于1周內完成。(1)使用16排螺旋CT機(美國GE公司,型號 GE Discovery CT 750 HD)進行CT檢查:設置管電壓為120 kV,管電流為120 mAs,層厚為5.0 mm,掃描層間距為5.0 mm,矩陣為242×242;檢查時,患者取仰臥位,從膈頂掃描至腎臟下緣后,注射碘佛醇注射液(江蘇恒瑞醫藥股份有限公司,國藥準字H20113430,規格 100 ml︰67.8 g)100 ml為對比劑,注射速度為2.0~3.0 ml/s;分別在注射對比劑后20 s、60 s、5 min時進行動脈期、門脈期和延遲期掃描,獲得掃描圖像。(2)使用MRI掃描儀(美國GE公司,型號 Signa HDx Echosed 15T)進行MRI檢查:設置層厚為6.0 mm,掃描層間距為1.0 mm,視野為35 cm,矩陣為125×256;檢查時,患者取仰臥位,從膈頂掃描至腎臟下緣,然后為患者注射25 ml釓噴酸葡胺造影劑(上海旭東海普藥業有限公司,國藥準字H19991127,規格 15 ml︰7.04 g),注射速度為2.0~3.0 ml/s;分別在注射造影劑后20 s、60 s、5 min進行動脈期、門脈期和延遲期掃描,重點掃描橫斷面和冠狀面,獲得掃描圖像。(3)使用大平板血管造影系統(荷蘭飛利浦公司,型號 Allura Xper FD20)進行DSA檢查:患者取平臥位,行常規消毒、鋪巾及局部麻醉后,經一側股動脈穿刺插管,將導絲、導管置入患者體內;對患者肝總動脈、左右動脈、腹膜上動脈、門靜脈進行造影,注射碘普羅胺(拜耳醫藥保健有限公司廣州分公司,國藥準字J20180042,規格 50 ml︰38.44 g)100 ml為造影劑,注射速度為3~6 ml/s,采集患者動脈期、實質期和靜脈期圖像。
1.3 評估標準
(1)以DSA診斷結果為金標準,統計并分析CT與MRI診斷殘留/復發病灶的靈敏度、特異度、陽性預測值、陰性預測值及準確度。CT診斷腫瘤病灶殘留/復發的表現:病灶動脈期明顯強化,門脈期及延遲期低密度;碘油沉積缺損區存活腫瘤組織呈不同程度強化。MRI診斷腫瘤病灶殘留/復發的表現:碘油沉積缺損區存在不同程度強化。(2)以DSA診斷結果為金標準,比較不同碘油沉積類型下CT與MRI對殘留/復發病灶的檢出率,根據Nishimine分型,將碘油沉積分為4種類型:Ⅰ型為碘油均勻沉積在腫瘤內;Ⅱ型為碘油沉積部位有缺損,多位于邊緣處,且不均勻;Ⅲ型為碘油分散沉積,總和≤30%;Ⅳ型為碘油無或較少沉積[4]。(3)以DSA診斷結果為金標準,比較CT與MRI診斷病灶包膜、腹膜后淋巴結轉移及門靜脈癌栓形成的準確度,包膜在CT及MRI圖像中的表現:病灶周圍呈現不完整或完整的環狀強化;腹膜后淋巴結轉移在CT及MRI圖像中的表現:在CT圖像中的表現為淋巴結較小,且形態變化,存在環形強化,在MRI中的表現為淋巴結高信號,且高于同層面脊髓部位;TACE治療后出現門靜脈癌栓屬于腫瘤或病灶復發情況之一,門靜脈癌栓形成在CT及MRI圖像中的表現:在CT中的表現為延遲期門靜脈內充盈缺損,在MRI中的表現為門靜脈加寬且出現異常信號,后期見充盈缺損。
1.4 統計學處理
2 結果
2.1 CT與MRI診斷殘留/復發病灶結果比較
以DSA診斷結果為金標準,CT診斷殘留/復發病灶的靈敏度為63.93%(39/61),特異度為84.21%(48/57),陽性預測值為81.25%(39/48),陰性預測值為68.57%(48/70),準確度為73.73%(87/118),Kappa值為0.478,一致性中等;MRI診斷殘留/復發病灶的靈敏度為81.97%(50/61),特異度為91.23%(52/57),陽性預測值為90.91%(50/55),陰性預測值為82.54%(52/63),準確度為86.44%(102/118),Kappa值為0.729,一致性較高;MRI診斷殘留/復發病灶的準確度高于CT,差異有統計學意義(χ2=5.978,P=0.014),見表1。
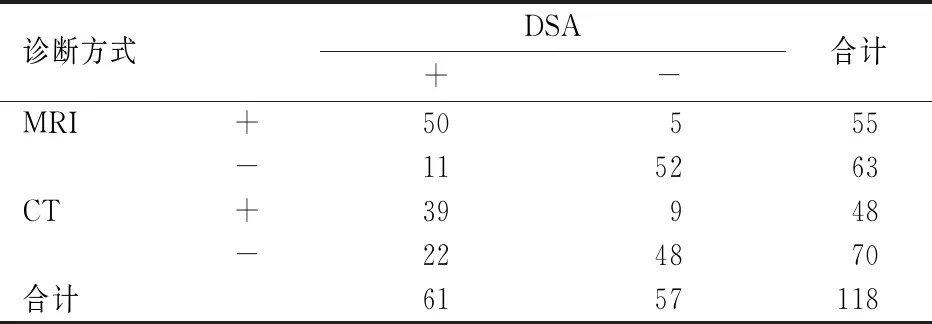
表1 CT與MRI診斷殘留/復發病灶結果比較(個)
2.2 不同碘油沉積類型下CT與MRI對殘留/復發病灶的檢出率比較
以DSA診斷結果為金標準,MRI對Ⅱ型沉積類型殘留/復發病灶的檢出率高于CT,差異有統計學意義(P<0.05);CT與MRI對Ⅰ、Ⅲ、Ⅳ型沉積類型殘留/復發病灶的檢出率比較,差異均無統計學意義(P>0.05),見表2。
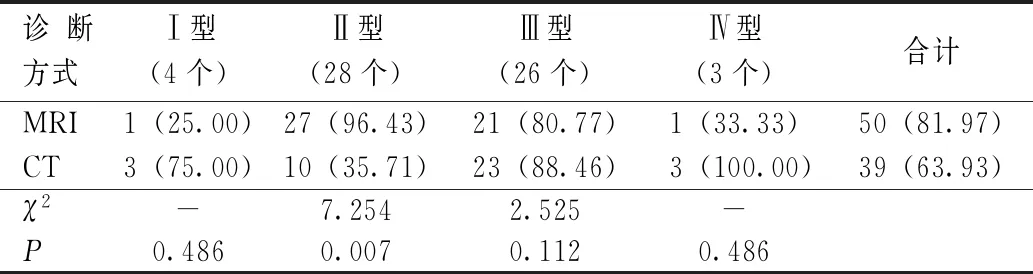
表2 不同碘油沉積類型下CT與MRI對殘留/復發病灶的檢出率比較[個(%)]
2.3 CT與MRI對病灶包膜檢測結果比較
以DSA診斷結果為金標準,MRI診斷病灶包膜的準確度為87.29%(103/118),高于CT診斷病灶包膜的準確度[74.58%(88/118)],差異有統計學意義(χ2=6.178,P=0.013),見表3。

表3 CT與MRI對病灶包膜檢測結果比較(個)
2.4 CT與MRI診斷腹膜后淋巴結轉移的結果比較
以DSA診斷結果為金標準,MRI診斷腹膜后淋巴結轉移準確度[91.53%(108/118)]高于CT診斷腹膜后淋巴結轉移準確度[81.36%(96/118)],差異有統計學意義(χ2=5.206,P=0.023),見表4。
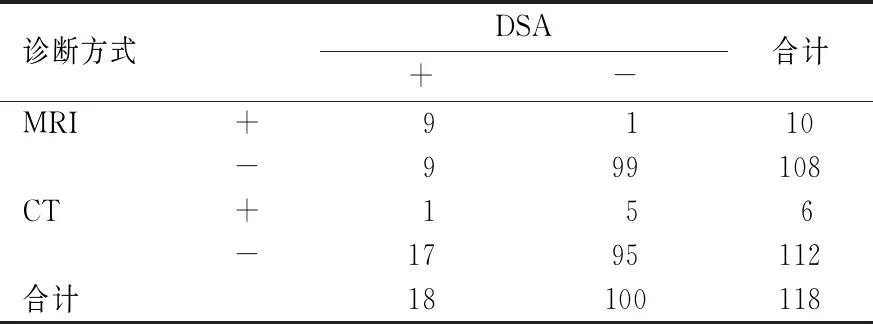
表4 CT和MRI診斷腹膜后淋巴結轉移的結果比較(個)
2.5 CT與MRI診斷門靜脈癌栓形成的結果比較
以DSA診斷結果為金標準,MRI診斷門靜脈癌栓形成的準確度[95.76%(113/118)]高于CT診斷門靜脈癌栓形成的準確度[87.29%(103/118)],差異有統計學意義(χ2=5.462,P=0.019),見表5。
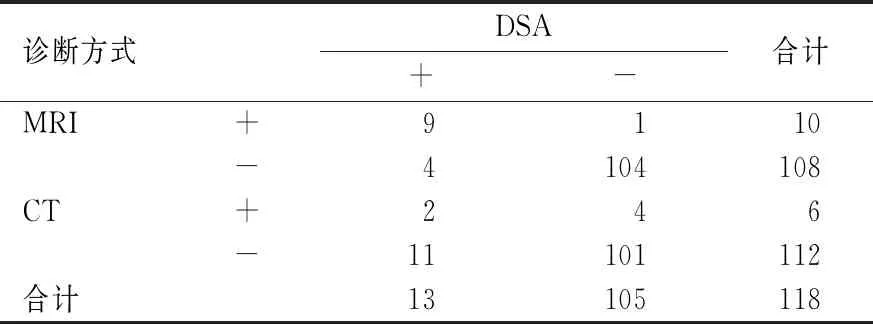
表5 CT與MRI診斷門靜脈癌栓形成的結果比較(個)
3 討論
DSA是準確度最高的腫瘤診斷方式,但該方式屬于有創檢查,重復性較差,且患者接受度較低。因此,臨床上需要準確度較高的無創影像學檢查代替DSA對接受介入治療后的PHC患者進行診斷,依據診斷結果為其制定后續治療方案。CT和MRI是臨床上常用于觀察肝臟病變的影像學診斷方式。CT診斷可觀察患者體內碘油的分布和沉積情況、病灶包膜情況及轉移情況。對PHC患者進行TACE治療后,可通過觀察其肝臟碘油的沉積情況來推測腫瘤組織的狀態,但CT掃描難以穿透碘油,對周圍組織的分辨受碘油沉積區的干擾較大,組織分辨力較低[5]。
本研究結果顯示,MRI診斷殘留/復發病灶Kappa值為0.729,一致性較高;CT診斷殘留/復發病灶Kappa值為0.478,一致性中等;MRI診斷殘留/復發病灶的準確度高于CT,MRI對Ⅱ型沉積類型殘留/復發病灶的檢出率高于CT,差異有統計學意義(P<0.05),表明MRI診斷殘留/復發病灶的結果更為準確。其原因在于,MRI信號來源于患者機體中的H質子,碘油對MRI診斷結果的影響較小,且MRI圖像為多平面立體圖像,可清晰顯示病灶的三維立體狀態,有利于醫師判斷TACE的治療效果[6]。TACE術后,被栓塞的腫瘤組織可能出現包膜,抑制腫瘤的轉移和生長。包膜也是評價TACE治療效果的標準之一[7]。同時需及時診斷術后癌細胞的轉移情況,以便積極處理,延長患者生存時間。PHC主要由肝動脈供血,PHC易突破門靜脈并以其為基部,沿門靜脈生長成癌栓,是影響患者預后的重要因素之一,因此TACE治療術后PHC患者需觀察其門靜脈癌栓形成情況,以觀察PHC復發情況并輔助判斷TACE治療效果和患者預后情況,有利于臨床術后治療方案的制定[8]。本研究結果還顯示,MRI診斷病灶包膜、腹膜后淋巴結轉移、門靜脈癌栓形成的準確度均高于CT,差異有統計學意義(P<0.05);表明MRI在診斷TACE術后包膜形成、腫瘤細胞轉移及栓塞形成方面均具有優勢。其原因在于,MRI掃描通過三維立體成像可觀察腫瘤供血情況,且能顯示出與治療前不同的腫瘤病灶部位[9],故可較為準確地判斷腫瘤包膜形成情況、門靜脈癌栓形成及腫瘤轉移情況,以便醫師對介入治療術后PHC患者的病情進行診斷,并采取積極的治療措施,從而延長患者的生存時間。
綜上所述,與CT比較,MRI診斷PHC介入治療后殘留/復發病灶更為準確全面,可減少對包膜、淋巴結轉移和門靜脈癌栓的漏診和誤診,有利于臨床準確判斷介入治療后PHC患者的預后,并為其制定下一步的治療方案。

