過敏性紫癜不同臨床表型患兒腸道菌群的差異分析
唐興珈 傅 睿 李 群 劉小青 胡少凡
(江西省兒童醫院南昌大學附屬兒童醫院腎內科,南昌 330006)
過敏性紫癜(Henoch-Sch?nlein Purpura,HSP)是一種由IgA介導的以全身小血管炎癥為主的變態反應性疾病,常表現為皮疹、腹痛、關節腫痛、血尿、蛋白尿等,可累及多個臟器,引起消化道出血、腎臟損傷等,嚴重影響患兒健康[1-2]。研究發現,腸道菌群紊亂參與狼瘡性腎炎、支氣管哮喘、新生兒濕疹等免疫相關性疾病發病過程,但腸道菌群與HSP,尤其是腎型HSP的發病機制是否相關尚不清楚[3-5]。本研究采用16S rRNA 測序技術,檢測HSP不同臨床表型患兒腸道菌群結構及多樣性差異,現報道如下。
1 資料與方法
1.1資料
1.1.1研究對象 收集2018年5月至2019年5月江西省兒童醫院初次就診且診斷為HSP的患兒共30例為觀察組,其中單純紫癜型(B組)、消化道出血型(C組)、腎臟損傷型(D組)患兒各10例,招募同期年齡、性別與HSP患兒相匹配的健康兒童為對照組(A組)。
1.1.2納入標準 HSP診斷標準符合2010年EULAR/PRINTO/PRES共同制定的診斷標準[6]。排除標準:①糞便采集前2個星期內接受過抗生素、微生態制劑、免疫抑制劑、激素治療;②患有精神疾病或原發性免疫缺陷病者;③合并其他系統基礎疾病者。
1.2方法
1.2.1糞便標本及血液收集 收集所有受試者糞便入院后第1次大便并立即置于-80℃凍存,取清晨空腹靜脈血 5 ml,室溫靜置20 min,3 000 r/min離心10 min,收集血清-20℃保存待用。
1.2.2DNA提取 采用糞便DNA快速提取試劑盒進行糞便基因組DNA提取,按照試劑盒說明書操作。
1.2.3DNA 16S rRNA V4區檢測 對DNA 16S rRNA進行高通量測序,高通量測序及測序文庫構建由華大基因檢測中心完成。
1.2.4生物信息學分析 通常將相似度在97%以上的序列聚類作為1個操作分類單元(operational taxonomic units,OTU),采用OTU的Venn圖分析得到各組樣品OTU數,Venn圖展示多組樣品共有和特有OTU數,直觀展示各組樣品間 OTU 重疊情況,結合OTU所代表的物種找出不同研究個體的核心微生物。Alpha多樣性是對單個樣品中物種多樣性的分析,如shannon指數可反映群落多樣性,受群落中物種豐度和均勻度的影響,相同豐度群落中各物種均勻度較大則認為群落具有多樣性。
1.2.5臨床指標檢測 采用IL-6、IL-8、IL-10 ELISA試劑盒檢測血清IL-6、IL-8、IL-10水平,采用全自動免疫化學發光法檢測血清IgA、IgG、IgM、IgE水平。
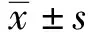
2 結果
2.1一般資料比較 HSP不同臨床表型患兒30例,其中單純紫癜型10例,平均年齡(5.89±3.57)歲,男6例,女4例;消化道出血型10例,平均年齡(6.18±3.42)歲,男6例,女4例;腎臟損傷型10例,平均年齡(7.41±3.27)歲,男3例,女7例。HSP不同臨床表型患兒給予對癥支持治療后,癥狀好轉出院。對照組兒童10例,平均年齡(5.63±3.57)歲,男5例,女5例。4組兒童年齡、性別差異無統計學意義(F=2.17,χ2=2.45,P>0.05),見表1。

表1 一般資料比較例(%)]
2.2測序與質量控制 經測序共獲得Raw Reads 6 551 486條,優化后獲得Clean Reads 共6 418 300條,各樣本平均160 456條,最多為160 544條/樣本,最少為160 306條/樣本,測序覆蓋度較好,拼接后共獲得序列3 200 920條,總序列平均504 bp,共獲得OTU 692個。shannon指數曲線隨測序深度增加趨向于平坦,表明測序數據樣本量足以反映各組微生物信息(圖1)。

圖1 shannon指數值與樣品深度的關系
2.3OTU的Venn圖分析 觀察組和對照組共產生OTU 692個,共有OTU 340個,其中對照組兒童OTU 441個,不同臨床表型HSP患兒OTU分別為500個(B組)、554個(C組)、533個(D組),明顯高于對照組。觀察組特有OTU數較對照組高,其中B組26個,C組56個,D組36個,4組間差異有統計學意義,滿足歸類分析要求(圖2)。

圖2 腸道菌群的OTU 交疊Venn圖
2.4物種及其豐度分析
2.4.1門分類水平比較 4組患兒腸道菌群均以Firmicutes(厚壁菌門)、Bacteroidetes(擬桿菌門)、Proteobacteria(變形菌門)為優勢菌群,3個門類中所占比例分別為A組93.65%、B組98.95%、C組95.62%、D組96.19%。結合門水平差異篩選物種,在變形菌門中,C組豐度明顯高于B、D組(P<0.05,圖3)。

圖3 4組樣本腸道菌群門分類水平的相對豐度
2.4.2屬分類水平比較 4組研究對象中,腸道菌群均以擬桿菌屬、糞桿菌屬、普雷沃氏菌屬、巨單胞菌屬、埃希菌屬為優勢菌屬(圖4)。Kruskal-Wallis分析發現,不同臨床表型的HSP患兒中普雷沃氏菌屬、芽殖菌屬、梭形桿菌屬存在顯著差異(P<0.05,表2),且普雷沃氏菌屬豐度由高到低為腎臟損傷型>單純紫癜型>消化道出血型;芽殖菌屬豐度由高到低為腎臟損傷型>單純紫癜型>消化道出血型;梭形桿菌屬豐度由高到低為消化道出血型>腎臟損傷型>單純紫癜型。

表2 4組樣本腸道菌群屬水平差異比較

圖4 4組樣本腸道菌群屬水平分布
2.5差異細菌種類 A組γ-變形菌綱豐度較高;B組雙歧桿菌屬(門到屬水平)豐度降低;C組變形菌門、δ變形菌綱、脫硫弧菌科(目到科水平)、Oscillospira屬、Parabacteroides屬豐度提高,而雙歧桿菌科(目到科水平)和鏈球菌科(目到科水平)豐度降低;D組脫硫弧菌屬(目到屬水平)、普雷沃氏菌屬(科到屬水平)、芽殖菌屬、Barnesiellaceae科豐度提高,而乳酸桿菌目、雙歧桿菌屬豐度降低(圖5)。

圖5 GraPhlAn腸道菌群組成圖
2.6腸道菌群與臨床指標的相關性分析 HSP患兒血清IL-6、IL-8、IgA水平明顯高于健康兒童,且腎臟損傷型HSP患兒組血清IL-6、IL-8、IgA水平均高于單純紫癜型HSP患兒(P<0.05);各組IL-10、IgG、IgM及IgE水平差異無統計學意義(P>0.05,表3)。Spearman相關性分析發現,HSP患兒屬水平的3種細菌與5個臨床指標顯著相關(>0.22或<-0.22,P<0.05,圖6),其中芽殖菌屬與IL-6、sIgA、IgG呈正相關(r=0.245、0.407、0.245,P<0.05),普雷沃氏菌屬(Prevotella)與IL-8水平呈正相關(r=0.430,P<0.05),而雙歧桿菌屬(Bifidobacterium)與IL-10水平呈負相關(r=-0.382,P<0.05)。

圖6 通過Spearman相關性分析HSP患兒腸道菌群和臨床指標相關性的熱圖

表3 臨床指標比較
3 討論
過敏性紫癜常見于兒童,是一種累及皮膚、消化道、腎臟等器官的小血管和毛細血管炎癥,可導致多臟器損傷,臟器受累是影響HSP患兒預后的主要原因。HSP的病因及發病機制尚不明確。隨著分子生物學技術發展,研究表明微生物的多樣性與人體發育和功能免疫性疾病的發病機制相關,也提出了“微生物-腦-腸軸”“腸-腎軸”學說,為神經系統疾病和腎臟疾病研究提供了新的思路[7-8]。本研究通過檢測HSP不同臨床表型患兒腸道菌群的變化,探討腸道菌群紊亂與HSP患兒臟器損傷的關系。
本研究顯示,HSP不同臨床表型OTU 數存在差異,且shannon指數曲線隨測序深度增加趨于平坦,故各組納入的樣本量可反映各組微生物信息,進一步菌群差異分析發現,HSP不同臨床表型患兒腸道菌群在門、綱、目、科、屬、種水平存在差異,且HSP患兒的有害菌群或條件致病菌豐度提高,與既往研究HSP患兒Parabacteroides、變形菌門等有害菌群豐度較健康兒童升高的結果一致[9]。本研究發現,與健康兒童相比,HSP腎損傷型患兒芽殖菌種(屬到種水平)、普雷沃氏菌種(科到種水平)、脫硫弧菌屬(目到屬水平)、Barnesiellaceae科豐度提高,芽殖菌、脫硫弧菌可,引起腸道慢性炎癥。研究發現芽殖菌在炎癥性腸病患者中打破腸道菌群平衡,且脫硫弧菌可使蛋氨酸產生高濃度硫化氫,從而抑制細胞色素C氧化酶,降低細胞呼吸作用,損傷腸黏膜上皮細胞,破壞腸黏膜屏障功能[10-15]。本研究發現HSP腎臟損傷型患兒芽殖菌和脫硫弧菌豐度高于其他組,說明HSP腎臟損傷型患兒腸道菌群平衡被破壞。普雷沃氏菌為嚴格厭氧菌,是口腔中的優勢菌,且細菌表面的LPS可誘導單核細胞或巨噬細胞分泌炎癥介質[16-17];Barnesiellaceae科可促進腸道菌群炎癥反應,增加腸道通透性[18];研究發現HSP患兒尤其是腎臟損傷型患兒血清中IL-6、IL-8、IL-10和IgA等免疫因子呈高表達[19-20]。本研究發現芽殖菌屬豐度與血清中IL-6、IgA、IgG水平呈正相關,普雷沃氏菌屬豐度與IL-8呈正相關,提示腸道菌群改變與HSP腎臟損傷型患兒全身免疫反應過程及腎臟損傷有關。HSP腎臟損傷型患兒中以上腸道菌群豐度提高導致腸道炎癥反應增強、腸道通透性增加,從而使腸道內毒素透過血液循環導致腎臟損傷。本研究發現,與健康兒童相比,HSP消化道出血型患兒變形菌門、δ變形菌綱、脫硫弧菌科(目到科水平)、Oscillospira屬、Parabacteroides屬豐度提高,其中變形菌門為革蘭氏陰性菌,是兼性厭氧菌,包括多種病原微生物,在健康機體內變形菌門比厚壁菌門和擬桿菌門豐度降低,其在口腔中豐度較高,而在腸道內豐度較低,變形菌門豐度提高可作為腸道菌群紊亂的標志,本研究發現HSP消化道出血型患兒組變形菌門豐度明顯高于其他組,說明HSP消化道出血型患兒存在更明顯的腸道菌群紊亂。δ變形桿菌是一種含LPS較多的桿菌,其數量增加可導致較多的LPS 進入腸道黏膜并透過黏膜進入血液,LPS 可引起腸道內先天性免疫系統反應,從而引發局部炎癥反應[21-22]。研究顯示,脫硫弧菌、Parabacteroides屬均可影響腸道菌群通透性,Parabacteroides屬與腸道的緊密連接蛋白occludin和ZO-1 mRNA水平呈負相關,從而影響腸道通透性,因此HSP患兒消化道出血與變形菌門、δ變形菌綱、脫硫弧菌、Oscillospira屬、Parabacteroides屬豐度提高密切相關[23]。本研究發現,與健康兒童相比,HSP單純紫癜型患兒中梭形桿菌屬(門到屬水平)豐度降低;目前認為梭形桿菌可產生丁酸,以丁酸為主的短鏈脂肪酸可通過影響5-HT釋放改變結腸組織鈉水吸收能力及直接影響腸道平滑肌收縮等機制影響腸道運動,可能與部分HSP患兒出現便秘有關[24-26]。與健康兒童相比,HSP不同臨床表型患兒均存在腸道菌群紊亂。
本研究發現,HSP不同臨床表型患兒存在不同程度腸道菌群變化,與HSP單純紫癜型患兒相比,腎臟損傷型HSP患兒普雷沃氏菌科、Barnesiellaceae科豐度明顯提高,消化道出血型患兒梭形桿菌屬(門到屬水平)豐度明顯提高,與HSP消化道出血型患兒相比,腎損傷型患兒芽殖菌種(屬到種水平)豐度明顯提高;芽殖菌可破壞腸道菌群平衡,且普雷沃氏菌、Barnesiellaceae菌可促進炎癥反應,從而破壞腸道屏障,可能促使炎癥因子通過腸道屏障到達全身臟器,導致臟器損傷,如腎損傷。梭形桿菌在HSP消化道出血型患兒中豐度明顯高于單純紫癜型患兒、腎臟損傷型患兒,腸道中高豐度的梭形桿菌可產生大量丁酸,GE等[27]灌胃給予小鼠丁酸后糞便含水量升高,可能是引起部分消化道出血患兒出現血水樣大便的原因。不同的腸道菌群變化可能是導致HSP患兒出現不同臨床表型的原因,且隨臟器損傷加重,有害菌群或機會致病菌豐度提高更為顯著。
本研究發現HSP不同臨床表型患兒有益菌群豐度降低,與既往研究發現HSP患兒雙歧桿菌、鏈球菌等有益菌群豐度降低結果一致[28]。本研究顯示,HSP腎臟損傷型患兒中乳酸桿菌目、雙歧桿菌屬豐度明顯降低,雙歧桿菌和乳酸桿菌有助于恢復腸道微生態平衡,促進腸上皮細胞分泌黏蛋白,促進潘氏細胞分泌sIgA,在腸道局部產生免疫作用,對全身性免疫反應也有一定調節作用[29]。HSP消化道出血型患兒中,雙歧桿菌科(目到科水平)和鏈球菌科(目到科水平)豐富明顯降低,鏈球菌為厚壁菌門,部分鏈球菌可引發人腦膜炎、肺炎、心內膜炎等疾病,但大多數鏈球菌在體內并不致病,在人皮膚、口腔、消化道等部位形成與人體共生的正常菌群,人乳汁中也含有鏈球菌[30]。HSP單純紫癜型患兒中,雙歧桿菌屬(門到屬水平)豐度明顯降低,雙歧桿菌可消耗人乳中復雜寡糖,抵抗腸道病原菌定植和入侵、增強腸道上皮的屏障作用,其代謝產物還可增強腸道的防御作用,是黏附于腸黏膜上皮的有益菌,研究發現,炎癥性腸病患者腸道菌群中雙歧桿菌水平較健康志愿者降低,含有雙歧桿菌的益生菌可減輕潰瘍性結腸炎炎癥反應及預防貯袋炎[31]。本研究發現,HSP不同臨床表型患兒隨臟器損傷加重,有益菌群豐度降低更為明顯,且雙歧桿菌屬豐度下降,與既往HSP患者腸道菌群研究雙歧桿菌減少結論一致[32]。本研究發現雙歧桿菌豐度降低與血清中IL-10水平提高有關,雙歧桿菌豐度降低可能與HSP患兒疾病發生發展密切相關。
綜上,本研究初步揭示HSP不同臨床表型患兒腸道菌群組成結構和多樣性具有明顯差異,在臨床應用中可通過選擇相應的益生菌制劑,如雙歧桿菌和乳酸桿菌調節胃腸道菌群治療兒童HSP,并可通過腸道菌群豐度檢測診斷是否存在臟器損傷,但由于16S rRNA基因測序技術的局限性及納入樣本量有限,后續將增大樣本量并采用宏基因技術找出差異基因,進一步探討菌群結構和多樣性改變治療HSP不同臨床表型的內在機制,為HSP不同臨床表型患兒的診治提供依據。

