優化氣道濕化方案對RICU機械通氣患者的影響
王丹丹,楊佳佳,張文武
(鄭州大學第一附屬醫院 河南鄭州450000)
呼吸重癥監護室(RICU)收治伴有昏迷、咳嗽反射減退甚至消失患者,另一類是人工氣道在一定程度上損傷呼吸道患者,導致痰液不能有效排出而阻塞氣道,同時存在脫水、低溫導致分泌物滯留,增加細菌繁殖,誘發呼吸道感染[1]。氣道濕化是RICU患者氣道護理中的重要環節,對稀釋痰液、保證呼吸道通、預防肺部感染具有重要作用[2-3]。既往臨床采用室溫蒸餾水作為濕化液,吸入的氧氣溫度較呼吸黏膜溫度低,對呼吸道黏膜會產生刺激。近年來,越來越多的研究認為,人工氣道吸入氣體應保證為正常體溫37 ℃、相對濕度100%,以保證黏液-纖毛系統的正常活動[4-5]。2019年7月1日~12月1日,我們對收治的120例RICU機械通氣患者實施優化氣道濕化方案,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年1月1日~12月1日收治的240例RICU機械通氣患者為研究對象。納入標準:①首次入住RICU者;②年齡≤75歲;③采用機械通氣者;④知情同意者。排除標準:①合并其他危及生命的疾病者;②血液系統、免疫系統疾病者;③主動脈夾層、急性肺水腫者;④多器官功能衰竭者;⑤合并呼吸道感染者;⑥口鼻咽手術史、口鼻咽疾病、感覺異常者;⑦氣管插管者。將2019年1月1日~6月1日收治的120例機械通氣患者為對照組,男65例、女55例,年齡24~75(51.25±11.34)歲;體質量指數19~25(22.58±2.34);疾病類型:支氣管哮喘36例,慢性阻塞性肺部疾病(COPD)44例,急性呼吸窘迫綜合征40例。將7月1日~12月1日收治的120例機械通氣患者為觀察組,男68例、女52例,年齡25~75(51.62±12.25)歲;體質量指數19~26(22.62±2.53);疾病類型:支氣管哮喘38例,COPD 45例,急性呼吸窘迫綜合征37例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會知情同意。
1.2 方法
1.2.1 治療方法 兩組均給予糾正電解質紊亂、鎮咳祛痰、抗感染、改善血管活性等治療,同時根據患者情況設置、調整相應的參數進行機械通氣。①對照組:采用常規氣道濕化,將滅菌注射水倒入濕化瓶內,占滿2/3即可。濕化液經輸液泵沿氣管切開套管緩慢注入,每小時氣道內滴注3~5 ml滅菌注射水,密切觀察痰液黏稠度和濕化液情況,根據實際情況調整濕化液次數和用量。更換過濾芯時戴無粉無菌手套,更換濕化瓶、濕化液、過濾芯、鼻導管,1次/d。②觀察組:使用優化氣道濕化方案,接入滅菌注射用水后連接呼吸回路,呼吸機電熱恒溫蒸發器加滅菌注射水至一定范圍內,與人工氣道周圍空氣混合,產生高濕度空氣,該濕化系統輸出至患者氣道溫度34~37 ℃,絕對濕度達到44 mg/L,輸送最佳的溫濕度氣體。在濕化過程中根據實際需要補充滅菌注射水,并觀察溫度變化,以防發生氣道痙攣及燙傷。
1.2.2 護理方法 ①監測生命體征。加強對患者病情觀察,監測血壓、體溫、心率、呼吸頻率、節律、深淺變化,監測血氧飽和度(SpO2)使其維持在85%~95%。嚴密監測患者痰液黏稠度、咳嗽、痰鳴音情況[6]。將病房溫度控制為22~24 ℃,相對濕度控制60%~70%。②體位護理。定期幫助患者翻身,預防壓力性損傷;將床頭抬高30°,預防反流、誤吸;在翻身過程中妥善固定氣管插管或氣管套管,并防止意外拔管。根據患者鎮靜程度給予分級約束護理。③排痰護理。結合患者具體情況選擇人工叩背或機械振動排痰,人工叩背由外向內、自下而上地,控制叩擊力量,叩擊頻率40~50次/min,規律叩擊;嚴格掌握吸痰指征,在排痰后給予純氧2 min后進行無菌吸痰,按照常規護理操作進行,一次性吸痰管插入到適宜深度,邊吸引邊旋轉迅速退出吸痰管,吸痰時間控制在10 s內。④預防感染。給予患者口腔、皮膚、會陰護理,2次/d;遵醫囑使用抗生素預防感染,嚴格無菌操作,醫護人員護理操作前遵循七步洗手法,定期對醫療設備進行清潔消毒。此外,結合患者實際情況選擇禁食、腸外營養或鼻飼流質飲食等,積極預防并發癥,在患者病情好轉后強化心理支持和情緒疏導。
1.3 評價指標
1.3.1 痰液黏稠程度 參照文獻[7],分為3個等級,其中Ⅰ級為痰液多且稀薄,米湯或白色泡沫樣,可輕易咳出,吸痰管內壁上無痰液殘留;Ⅱ級為變色或黃白色痰液,較黏稠,吸痰后,吸痰后有少量痰液在內壁滯留,但能被水沖干凈;Ⅲ級:黃色、明顯黏稠痰和(或)伴有血痂,吸痰管內壁上有大量滯留,不易沖凈。
1.3.2 SpO2在吸痰前、吸痰后2 min監測兩組SpO2。
1.3.3 肺部感染風險 在氣道濕化第1、3、7 d,采用臨床肺部感染評分(CPIS)評價兩組患者肺部感染風險,包括白細胞計數、體溫、氣道分泌物、X線胸片、氣管吸取物培養、氧合情況6項,每項評分0~2分,評分范圍0~12分。評分越高表示感染風險越高。
1.3.4 相關并發癥 統計兩組出現呼吸道感染、刺激性咳嗽、氣道黏膜出血情況,其中呼吸道感染診斷標準參照《醫院感染診斷標準(2016)》。
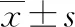
2 結果
2.1 兩組痰液黏稠度及吸痰前后SpO2比較 見表1。

表1 兩組痰液黏稠度及吸痰前后SpO2比較
2.2 兩組不同時間CPIS評分及并發癥發生情況比較 見表2。

表2 兩組不同時間CPIS評分及并發癥發生情況比較
3 討論
機械通氣是一項緩解RICU患者呼吸困難重要的生命支持手段,但機械通氣并不能從根本上解除該病的病理因素。正常生理呼吸(從外界吸入氣體,經呼吸道進入肺泡)包括生理水分和能量代謝,處于一個相對穩定的氣道濕化狀態。在RICU患者采用機械通氣輔助治療同時,損害上呼吸道對吸入氣體的細菌過濾、加溫、加濕作用,容易造成氣道脫水形成痰痂。加之部分RICU患者本身痰多黏稠,導致肺泡表面活性物質減少,肺順應性降低,容易發生痰液阻塞氣道,影響換氣功能,較嚴重者可能發生呼吸機相關性肺炎。氣道濕化目的是保持呼吸道通暢,減輕吸入氣體對呼吸道刺激,減少分泌物形成,預防痰痂形成。有研究顯示,合理的氣道濕化方案能夠預防肺不張、肺部感染及呼吸道梗阻[8]。肺部感染可隨著氣道濕化程度的降低而升高[9]。常規氣道濕化方案雖然能夠起一定的濕化效果,但一次濕化量大、速度不易控制。
本研究結果顯示,觀察組濕化3 d后痰液黏稠程度、吸痰2 min后SpO2均優于對照組(P<0.05),說明常規濕化方案由于間斷滴注濕化液,會導致氣道濕化不均勻,依然存在氣道感染,容易造成痰液黏稠。加溫濕化系統是通過呼吸機的加入盤加入濕化罐中的液體,濕潤和加熱氣體,24 h不間斷的、均勻的加熱呼入氣體,濕化氣道,兼顧加溫和濕化兩方面,主流加熱濕化器的濕化效果較好。加溫、濕化不僅補充氣道丟失水分,還能均勻稀釋痰液,減少痰痂形成。楊君麗等[10]研究報道,采用呼吸機加溫濕化管道系統的濕化滿意,分泌物稀薄,易吸出或咳出。同時,加溫濕化系統基本不影響溫濕度,能保證較大范圍內氣體流量,減少發生過度濕化和濕化不足[11]。本研究結果顯示,觀察組濕化3、7 d肺部感染評分及并發癥發生率均低于對照組(P<0.05,P<0.01)。CPIS是一項綜合微生物學、臨床、影像學等標準,評估感染嚴重程度的指標[12]。加溫濕化改善患者痰液黏稠度,有利于痰液排出,進而改善CPIS評分;加溫濕化能夠過濾氣體中細菌和塵粒,避免濕化過度、濕化不足、無效腔量少和減少肺部感染。常規濕化方案由于速度不宜控制,導致患者發生刺激性咳嗽,而且部分濕化效果不理想,會增加吸痰吸次數,導致氣道損傷、黏膜出血發生率增加。因此,加溫濕化系統利用產生水蒸氣與人工氣道周圍氣體混合,有足夠升溫加濕處理,滋潤干燥空氣,避免氣體帶走支氣管和肺部過多的水分和熱量,不僅起到良好的濕化效果,且對氣道無刺激,有效地減少或避免刺激性咳嗽,從而減輕氣道黏膜損傷。

