經鼻高流量氧療與常規氧療輔助治療急性缺血性腦卒中并Ⅰ型呼吸衰竭患者臨床療效的對比研究
喬力,錢露露,曹陽洋,徐鵬,劉恒均,劉瑤
急性缺血性腦卒中(acute ischemic stroke,AIS)是腦卒中的主要類型,其發病人數占腦卒中患者總數的60%~80%[1],患者常因中樞神經系統損傷、誤吸、臥床及咳嗽、吞咽反射減弱而導致肺部感染,繼而出現呼吸衰竭。對于合并呼吸衰竭的AIS患者,合理進行氧療以保證患者氧合是治療的首要和基本措施。傳統的氧療方法主要是通過鼻導管和面罩吸氧,但其流量和濃度有限,吸氣峰流量不足或不穩定,無法充分加溫、濕化,容易導致患者出現鼻咽部干燥、疼痛,吸入氣體干冷造成痰痂形成,患者的耐受性和舒適性較差,從而導致臨床癥狀改善不明顯,后期病情進展還需進行氣管插管以改善氧合。但氣管插管屬于有創操作,若氣道管理不佳則患者易發生呼吸機相關性肺炎等并發癥,進而對患者遠期預后造成不良影響。目前,如何降低AIS合并呼吸衰竭患者氣管插管發生率是臨床護理工作關注的重點。經鼻高流量氧療(high-flow nasal cannula,HFNC)是一種新型無創氧療方式,是通過無需密封的鼻導管直接將一定氧濃度的空氧混合高流量氣體輸送給患者,其可為患者提供氧流量為2~60 L/min、氧濃度為21%~100%、溫度為31~37 ℃、相對濕度為100%的高流量氣體[2-7]。HFNC治療過程中可產生一定的氣道正壓以促進肺泡開放,提供恒定氧濃度的濕化氣體,進而有效改善部分呼吸衰竭患者氧合狀況。目前有研究顯示,HFNC在預防或治療心胸外科手術拔管后急性低氧性呼吸衰竭患者的效果與無創通氣相似,但使用HFNC患者壓瘡發生率更低,患者耐受性更好[8]。本研究旨在比較HFNC與常規氧療輔助治療AIS并Ⅰ型呼吸衰竭患者的臨床療效,現報道如下。
1 對象與方法
1.1 研究對象 本研究為前瞻性、隨機、對照試驗。選取2017年8月—2019年3月南京大學醫學院附屬鼓樓醫院急診病房和急診重癥監護室(emergency intensive care unit,EICU)收治的AIS并Ⅰ型呼吸衰竭患者98例,采用隨機數字表法分為常規氧療組(n=48)和HFNC組(n=50)。納入標準:(1)年齡≥18周歲;(2)符合《中國急性缺血性腦卒中診治指南2014》[9]中的AIS診斷標準;(3)入院24 h內確診為Ⅰ型呼吸衰竭,即動脈血氧分壓(PaO2)<60 mm Hg(1 mm Hg=0.133 kPa)和動脈血二氧化碳分壓(PaCO2)<50 mm Hg。排除標準:(1)既往有嚴重肺部疾病或肺功能檢查顯示第1秒用力呼氣容積/用力肺活量<0.7者;(2)血流動力學不穩定,存在低血壓、組織灌注不良者;(3)合并惡性腫瘤者;(4)妊娠期或哺乳期婦女;(5)拒絕參與本研究、中途離院或轉院、病歷資料不全者。本研究經南京大學醫學院附屬鼓樓醫院倫理委員會審核批準(編號:NJGLECI20170021),所有治療、操作符合醫學倫理要求,且患者及其家屬均簽署知情同意書。
1.2 治療方法 兩組患者均根據《中國急性缺血性腦卒中診治指南2014》[9]中的建議進行常規治療,包括抗血小板、營養神經等治療,同時予以抗感染、平喘、化痰等對癥支持治療。此外,兩組患者均抬高床頭>45°、定時吸痰、進行心理護理、健康宣教及加強鼻部皮膚護理。
1.2.1 常規氧療組 常規氧療組患者采取常規氧療,具體如下:采用氣泡式氧氣濕化裝置對氧氣進行濕化和流量調節,連接濕化瓶和中心供氧,給予患者經鼻/面罩吸氧,并根據動脈血氧飽和度(SpO2)調節氧流量,以維持SpO2>94%。
1.2.2 HFNC組 HFNC組患者采取HFNC,具體如下:采用費雪派克呼吸濕化治療儀(AIRVO2,新西蘭Fishser&Paykel公司生產)經鼻氧療,根據SpO2(維持SpO2>94%)調節參數:氧流量為2~60 L/min,氧濃度為21%~100%,溫度為31~37 ℃,相對濕度為100%。盡量讓患者保持口腔閉合狀態,針對張口呼吸者應使用溫濕紗布覆蓋口腔,以保持口腔相對閉合。
1.3 觀察指標 (1)收集兩組患者一般資料,包括性別、年齡及體質指數(body mass index,BMI)。(2)記錄兩組患者氧療前及氧療2、12、24 h呼吸頻率(RR)、心率(HR)及血氣分析指標〔包括pH值、PaO2、PaCO2、血乳酸(Lac)及氧合指數〕。(3)根據痰液黏稠分度評估患者氣道干燥程度[7],比較兩組患者氧療前、氧療24 h后痰液黏稠程度,痰液黏稠程度判定標準見表1,其中Ⅱ度及Ⅲ度為理想狀態痰液。(4)記錄兩組患者EICU住院時間、3 d內氣管插管率及90 d內病死率。

表1 痰液黏稠分度標準Table 1 The standard of sputum viscosity
1.4 氣管插管指征 患者氧療后出現下列情況之一即認為達到氣管插管指征:(1)呼吸淺慢不規則(RR<8次/min)或嚴重呼吸困難(RR>40次/min);(2)pH值≤7.20,且PaCO2進行性升高;(3)充分氧療2 h后缺氧仍難以糾正,PaO2<50 mm Hg;(4)意識障礙進行性加重。
1.5 統計學方法 采用SPSS 20.0統計學軟件進行數據處理。計量資料以(±s)表示,組間比較采用成組t檢驗。計數資料以相對數表示,組間比較采用χ2檢驗。重復測量數據采用重復測量方差分析;等級資料比較采用Wilcoxon秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 一般資料 本研究患者篩選流程見圖1。兩組患者性別、年齡、BMI比較,差異無統計學意義(P>0.05),見表2。

圖1 患者篩選流程Figure 1 Screening process of patients
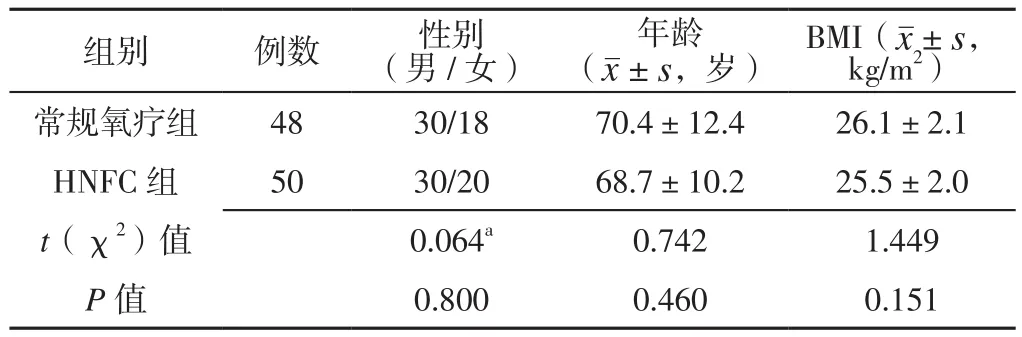
表2 兩組患者一般資料比較Table 2 Comparison of general information between the two groups
2.2 RR、HR及血氣分析指標 時間與方法在RR、pH值、Lac、氧合指數上無交互作用(P>0.05);時間與方法在HR、PaO2、PaCO2上存在交互作用(P<0.05)。時間在RR、HR、pH值、PaO2、PaCO2、Lac、氧合指數上主效應顯著(P<0.05)。方法在RR、HR、PaO2、PaCO2上主效應顯著(P<0.05);方法在pH值、Lac、氧合指數上主效應不顯著(P>0.05)。氧療2、12、24 h,HFNC組患者RR和HR低于常規氧療組,PaO2和氧合指數高于常規氧療組,差異有統計學意義(P<0.05),見表3。
表3 兩組患者不同時間點RR、HR及血氣分析指標比較(±s)Table 3 Comparison of RR,HR and blood gas analysis indexes between the two groups at different time points

表3 兩組患者不同時間點RR、HR及血氣分析指標比較(±s)Table 3 Comparison of RR,HR and blood gas analysis indexes between the two groups at different time points
注:RR=呼吸頻率,HR=心率,PaO2=動脈血氧分壓,PaCO2=動脈血二氧化碳分壓,Lac=血乳酸;與常規氧療組比較,aP<0.05
組別 例數RR(次/min) HR(次/min) pH值 PaO2(mm Hg)氧療前 氧療2 h 氧療12 h 氧療24 h 氧療前 氧療2 h 氧療12 h 氧療24 h 氧療前 氧療2 h 氧療12 h 氧療24 h 氧療前 氧療2 h 氧療12 h 氧療24 h常規氧療組 4827.1±2.225.8±1.8 23.2±1.921.6±1.6 107.5±4.2105.2±3.598.9±2.892.7±3.9 7.30±0.057.32±0.077.33±0.117.34±0.09 53.7±4.075.2±3.5 85.5±3.8 86.5±4.2 HFNC 組 5026.8±1.623.5±1.8a21.1±1.8a20.3±1.3a 108.7±4.799.5±4.5a95.7±3.5a90.6±3.7a7.29±0.127.31±0.107.34±0.087.35±0.11 55.3±3.281.1±4.5a94.3±4.4a97.8±3.9a F值 F組間=10.98,F時間=89.33,F交互=1.40 F組間=11.85,F時間=157.44,F交互=18.65 F組間=1.71,F時間=6.06,F交互=1.33 F組間=122.40,F時間=541.40,F交互=13.56 P值 P組間=0.02,P時間<0.01,P交互=0.23 P組間=0.01,P時間<0.01,P交互<0.01 P組間=0.19,P時間=0.02,P交互=0.27 P組間<0.01,P時間<0.01,P交互<0.01 PaCO2(mm Hg) Lac(mmol/L) 氧合指數(mm Hg)氧療前 氧療2 h 氧療12 h 氧療24 h 氧療前 氧療2 h 氧療12 h 氧療24 h 氧療前 氧療2 h 氧療12 h 氧療24 h常規氧療組 36.1±3.5 37.3±4.5 40.0±4.5 42.7±3.3 1.21±0.09 1.06±0.11 1.02±0.23 0.95±0.08 217.3±18.6 262.7±19.4 268.9±16.5 275.5±15.6 HFNC 組 36.7±3.9 37.0±3.8 38.9±4.4 39.7±3.7 1.22±0.14 1.02±0.08 0.98±0.22 0.92±0.14 223.3±17.8 271.6±16.2a 282.8±19.8a 287.7±17.4a F值 F組間=43.54,F時間=38.29,F交互=8.49 F組間=0.38,F時間=33.65,F交互=2.16 F組間=7.42,F時間=134.00,F交互=0.59 P值 P組間<0.01,P時間<0.01,P交互=0.01 P組間=0.54,P時間<0.01,P交互=0.09 P組間=0.09,P時間<0.01,P交互=0.62組別
2.3 兩組患者氧療前后痰液黏稠分度比較 兩組患者氧療前痰液黏稠分度比較,差異無統計學意義(P>0.05);氧療24 h HFNC組患者痰液黏稠分度優于常規氧療組,差異有統計學意義(P<0.05),見表4。

表4 兩組患者氧療前后痰液黏稠分度比較〔n(%)〕Table 4 Comparison of classification of sputum viscosity between two groups before and after oxygen therapy
2.4 兩組患者EICU住院時間、3 d內氣管插管率及90 d內病死率比較 兩組患者90 d內病死率比較,差異無統計學意義(P>0.05);HFNC組患者EICU住院時間短于常規氧療組,3 d內氣管插管率低于常規氧療組,差異有統計學意義(P<0.05),見表5。
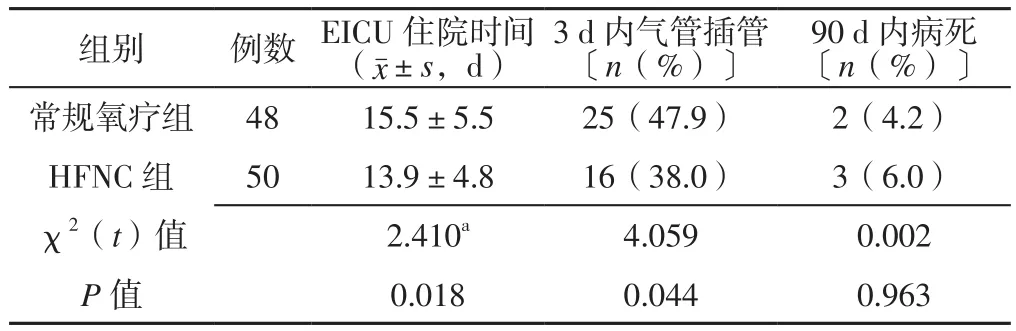
表5 兩組患者EICU住院時間、3 d內氣管插管率及90 d內病死率比較Table 5 Comparison of hospitalization time in EICU,endotracheal intubation rate within 3 days and mortality within 90 days between the two groups
3 討論
AIS發病率高、致殘率高、病死率高,且存在逐年增長的醫療費用,可造成沉重的社會經濟負擔,其已成為嚴重影響國計民生的重要公共衛生問題。AIS患者常因中樞神經系統損傷、誤吸、臥床、咳嗽或吞咽反射減弱而導致肺部感染,繼而發生呼吸衰竭。《中國急性缺血性腦卒中診治指南2014》[9]中針對合并呼吸衰竭的AIS患者建議維持SpO2>94%。目前,積極、合理的氧療和呼吸支持仍是緩解呼吸困難、改善氧合的首要和基本措施,傳統氧療方法包括普通鼻導管吸氧和面罩吸氧,但兩者提供的氧流量和濃度均有限;此外,由于氣泡式濕化吸入氧氣的溫度在20 ℃左右,與人體正常體溫偏差較大,當普通鼻導管氧流量超過6 L/min時會造成鼻腔黏膜干燥、額竇部疼痛等不適,甚至發生鼻出血;而面罩吸氧還存在影響進食、說話、幽閉感等缺點。
無創正壓通氣(non-invasive positive pressure ventilation,NIPPV)能提供高濃度、穩定的氧氣并產生呼吸末正壓(positive end-expiratory pressure,PEEP),可降低氣道阻力,減少呼吸肌做功,改善氧合,促進二氧化碳(CO2)排出,進而降低患者再插管率和病死率;但NIPPV不利于患者咳痰且要求患者必須清醒配合[10],由于舒適度差,患者常自行摘脫面罩,護士需要頻繁為患者重新佩戴并進行宣教;此外,耐受性差的患者還可能因NIPPV過程中出現漏氣、口鼻干燥、痰液引流障礙、幽閉恐懼癥和腹脹等相關并發癥而被迫中斷治療,甚至需要氣管插管行有創機械通氣,因此極大地限制了NIPPV在臨床中的應用。HFNC是一種新型氧療方式,主要由流量發生裝置、內置加熱線路、濕化系統及鼻塞式輸氧管四部分組成,具有以下生理性效應:可穩定提供流量、濃度、溫度可控的氧氣,有利于維持纖毛運動系統功能,促進痰液排出,有助于患者的氣道管理;減少生理無效腔,降低CO2的重吸收,提高吸氧效率。研究表明,HFNC產生的氣道壓力具有類似PEEP的作用,HFNC流量每增加10 L/min則患者咽腔PEEP增加0.5~1.0 cm H2O(1 cm H2O=0.098 kPa),從而促進肺泡復張和氧彌散[11]。HFNC是通過柔軟的鼻導管直接將一定氧體積分數的空氧混合高流量氣體輸送給患者,這可以減少醫源性面部皮膚損傷,進而減少預防面部皮膚損傷及破損皮膚的護理工作量。既往多項研究表明,HFNC與NIPPV的治療效果相當,但HFNC的舒適度和耐受性更好,并發癥發生率更低[12-15]。
本研究比較了HFNC與常規氧療輔助治療AIS并Ⅰ型呼吸衰竭患者臨床療效,結果顯示,氧療2、12、24 h,HFNC組患者RR和HR低于常規氧療組,PaO2和氧合指數高于常規氧療組,提示與常規氧療相比,采用HFNC糾正AIS并Ⅰ型呼吸衰竭患者缺氧效果更優;本研究結果還顯示,氧療24 h HFNC組患者痰液黏稠分度優于常規氧療組,究其原因可能與HFNC有加熱濕化裝置、能保證溫度、濕度維持在理想狀態有關。
2015年一項納入310例非高碳酸血癥患者的多中心、隨機對照研究,將患者分為HFNC組、常規氧療組及NIPPV組,三組患者28 d插管率分別為38%、47%、50%,差異無統計學意義(P>0.05),提示與常規氧療相比,HFNC并不能降低患者氣管插管率,但可以降低28 d病死率〔HR=2.01,95%CI(1.01,3.99)〕[15]。HUANG 等[16]進行的一項關于免疫抑制繼發急性呼吸衰竭的薈萃分析結果顯示,與NIPPV和常規氧療相比,HFNC可有效降低免疫抑制繼發急性呼吸衰竭患者短期病死率和氣管插管率,但未縮短患者重癥監護室(ICU)住院時間。本研究結果顯示,兩組患者90 d內病死率間差異無統計學意義,但HFNC組患者EICU住院時間短于常規氧療組、3 d內氣管插管率低于常規氧療組。分析本研究結果與上述研究結果不同的原因可能與患者病死率和住院時間受多種因素影響有關。
盡管HFNC的優點使其成為臨床呼吸支持的新寵,但現有的循證醫學證據仍不足以確定其具體適應證,臨床上可能存在過度使用的情況。此外,采用HFNC治療Ⅱ型呼吸衰竭仍存在爭議,僅有少量觀察性研究[17-18]證實其在改善患者通氣功能方面具有潛在優勢。
綜上所述,與常規氧療相比,采用HFNC糾正AIS并Ⅰ型呼吸衰竭患者缺氧效果更優,可減輕患者氣道干燥程度,縮短EICU住院時間,并降低3 d內氣管插管率;但本研究為單中心研究,且未分析梗死部位對氣管插管率及病死率的影響。因此,HFNC治療AIS并Ⅰ型呼吸衰竭的臨床療效仍需要更多高質量、大樣本量、多中心研究證實。
作者貢獻:喬力進行文章的構思與設計,論文的修訂;劉瑤進行研究的實施與可行性分析,并對文章整體負責、監督管理;喬力、錢露露、曹陽洋進行數據收集、整理、分析;劉恒均進行結果分析與解釋;喬力、劉恒均撰寫論文;徐鵬負責文章的質量控制及審校。
本文無利益沖突。

