CBCT測量骨小梁孔隙率評價骨小梁結構的應用研究
朱芳芳,蔣 勇,2*
((1.安徽醫科大學口腔醫學院,安徽醫科大學附屬口腔醫院,安徽 合肥,230032;2.安徽醫科大學第四附屬醫院口腔科,安徽 合肥,230022)
頜骨骨質的評估有助于診斷口腔疾病、擬定治療計劃、評估療效及預后[1]。骨質評估包括骨骼礦物質的密度(bone mineral density,BMD)和骨小梁結構特性[2]。骨密度是指單位體積骨組織中礦物質的含量,與骨強度直接相關,臨床上常用錐形束CT(cone beam computed tomography,CBCT)測量的灰度值[3](Hounsfield units,HU) 表示骨密度,但是灰度值不能體現出骨小梁微觀結構的差異[4]。
骨小梁是密質骨延伸到松質骨的部分,呈多孔網狀結構,造血細胞和結締組織組成骨髓填充其間的空隙,骨小梁的三維結構直接影響骨愈合及骨強度[5]。吳慧釗[6]等研究表明,與非骨質疏松患者相比,骨質疏松患者骨小梁排列稀疏,骨小梁連接水平低,孔隙率增大,骨脆性增加。目前評價骨小梁結構常用顯微CT(Micro-CT),但是顯微CT放射劑量大,僅限于評估小的骨樣本,不能掃描臨床患者[7]。近年來,學者分別用錐形術CT和顯微CT對人體頜骨樣本進行體外掃描,定量測量骨形態,結果顯示兩者測量的三維結構參數具有相關性[8],表明CBCT在評估頜骨骨小梁微結構方面具有實際應用的可能性。
因此,本研究與軟件公司合作研發CBCT輔助工具測量骨小梁孔隙率,旨在評價骨小梁孔隙率作為骨小梁結構的替代參數的可行性,為臨床上評價骨質提供骨小梁結構參數,現將詳細的研究成果報道如下。
1 材料與方法
1.1 病例收集
選自2019.10~2020.10安徽省口腔醫院種植患者術前拍攝的CBCT資料200例,男105例,女95例,年齡18~70歲。納入標準:牙列缺損的擬種植患者,無大面積頜骨缺失或嚴重系統性疾病。共231個牙缺失位點,其中上前牙60個,上后牙58個,下前牙48個,下后牙65個。
1.2 實驗設備及參數
CBCT SS-X9010DPro-3DE掃描機(合肥美亞光電技術股份有限公司),參數如下:視野480mmx480mmx320mm(普通模式),體素0.26mm(普通模式),掃描時間20s,射線管電壓90kV,射線管電流10mA。
1.3 觀測位置選取及數據測量
CBCT資料收集完成后,打開CT圖像,界面分為冠狀面窗口、矢狀面窗口、水平面窗口和三維重建窗口,水平面窗口將十字觀察軸定位于的缺牙中心,一條觀察線與同側牙弓水平長軸保持平行,矢狀面窗口上將垂直觀察軸平行于鄰牙長軸,在矢狀面窗口,取牙槽嵴頂下大小為4mm*8mm(面積32mm2±0.5mm2)的矩形為感興趣區(region of inte rest,ROI)。在牙槽骨高度或寬度不夠的缺牙區,根據臨床種植原則相對調整范圍。利用與軟件公司合作研發的CBCT插件測量該區域的骨小梁孔隙率及平均骨密度(圖1)。

表1 骨小梁三維結構參數
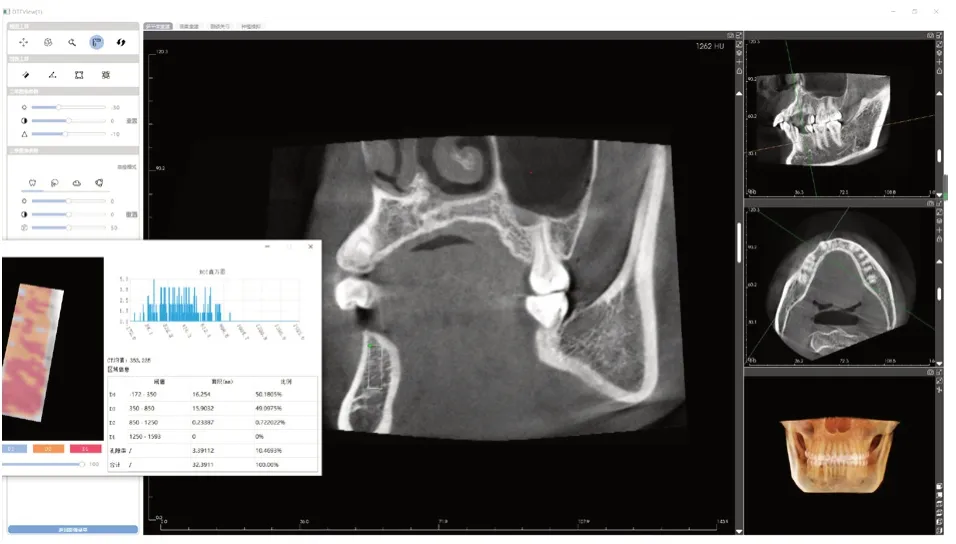
圖1 測量缺牙區冠狀面骨小梁孔隙率值、骨密度值
將CBCT原始DCM圖像格式轉化成BMP標準圖像文件格式,使用骨小梁微結構分析軟件CTAn (Version 1.13,SkyScan,Belgium)測量相同感興趣區域中骨小梁數目(trabecular number,Tb.N),骨小梁間隙(trabecular separation/spacing,Tb.Sp),骨小梁厚度(trabecular thickness,Tb.Th),骨小梁體積百分數(bone volume fraction,BV/TV)(表1)。
1.3 統計學分析
2 結果
2.1 缺牙區骨小梁孔隙率與骨小梁結構參數相關性分析
骨小梁孔隙率與BV/TV成負相關(r=-0.761,P=0.013<0.05);與Tb.Sp成正相關(r=0.856,P=0.008<0.05),而骨小梁孔隙率與Tb.Th、Tb.N之間無顯著相關。數據顯示骨小梁孔隙率越大,BV/TV越小,Tb.Sp越大,因此CBCT掃描圖像的骨小梁孔隙率參數在一定程度上可以反映出骨小梁三維結構(表2)。
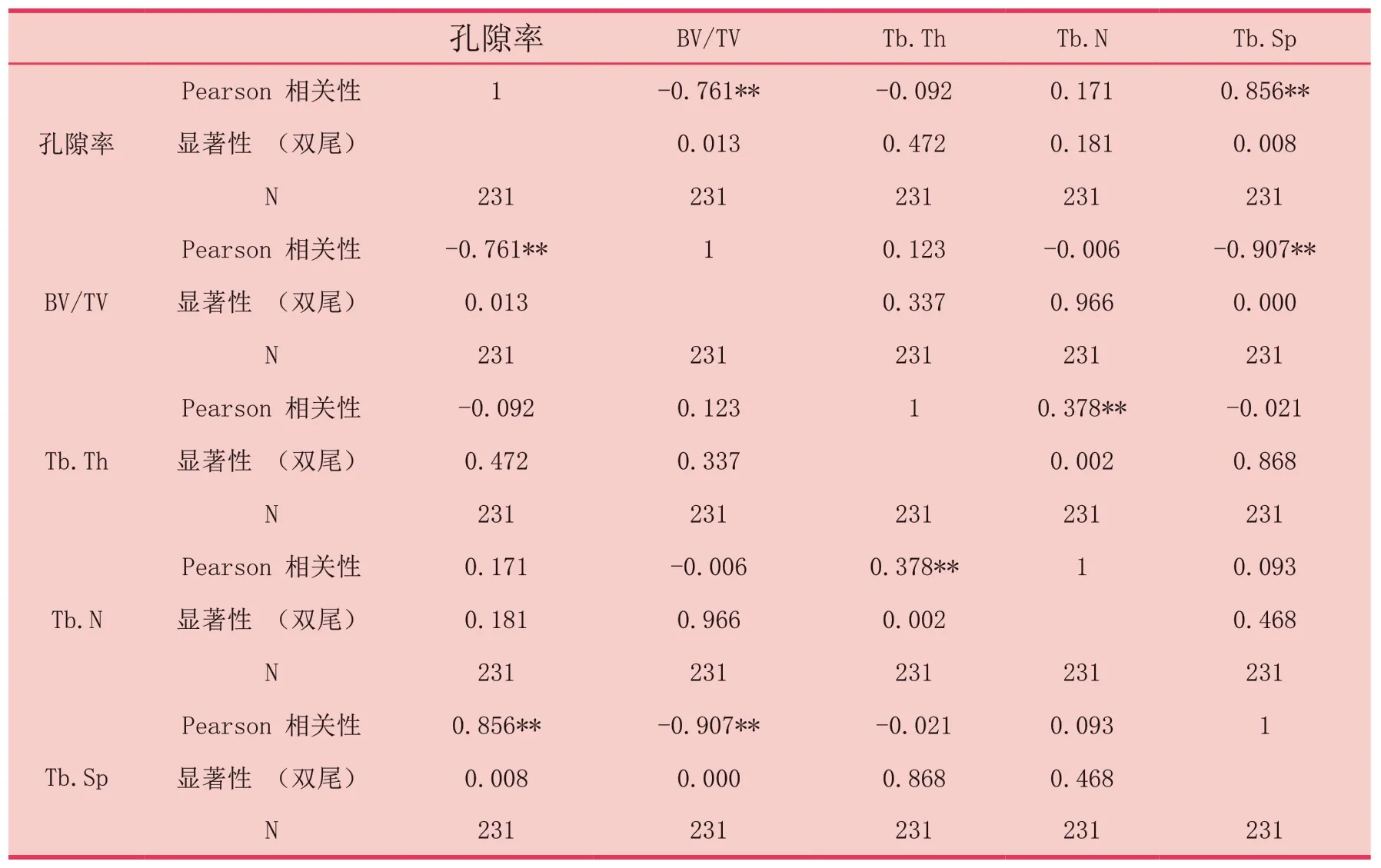
表2 缺牙區骨小梁孔隙率與骨小梁結構參數相關性
2.2 不同缺牙部位骨密度、骨小梁孔隙率比較
根據牙缺失位點所在區域分為四組進行數據統計:上頜前牙區(13-23牙位)、下頜前牙區(33-43牙位)、上頜后牙區(14-17、24-27牙位)、下頜后牙區(34-37、44-47牙位)。本組共納入231個缺牙位點,所有位點骨密度值范圍為246.635HU~1041.953HU,下頜前牙區(788.810±254.881)H U >上頜前牙區(691.296±154.991)H U >下頜后牙區(667.952±172.025)H U >上頜后牙區(555.709±191.405)HU。其中,上頜前牙區與下頜后牙區骨密度差異無統計學意義,其他區兩兩間骨密度差異均有統計學意義(P<0.05,表3)。
所有位點的骨小梁孔隙率值范圍為0.1245 %~20.5120 %,上頜后牙區(4.1693 ± 6.0950)% >下頜后牙區(1.8071 ± 2.2037)% >上頜前牙區(1.4079 ± 2.0512)% >下頜前牙區(1.3309±2.4318)%。其中,上頜后牙區與其他三區之間骨小梁孔隙率差異均有統計學意義(P<0.05,表3)。
2.3 不同年齡段骨密度、骨小梁孔隙率比較
各年齡段平均骨密度無顯著性差異(P=0.580>0.05),平均骨密度在40-49歲階段較高,在60-70歲階段最低(圖2)。而不同年齡段平均骨小梁孔隙率差異較大,30-49歲階段平均骨小梁孔隙率較小,與18-29歲和50-70歲階段較大的平均骨小梁孔隙率有顯著性差異(P=0.032<0.05,圖3)。
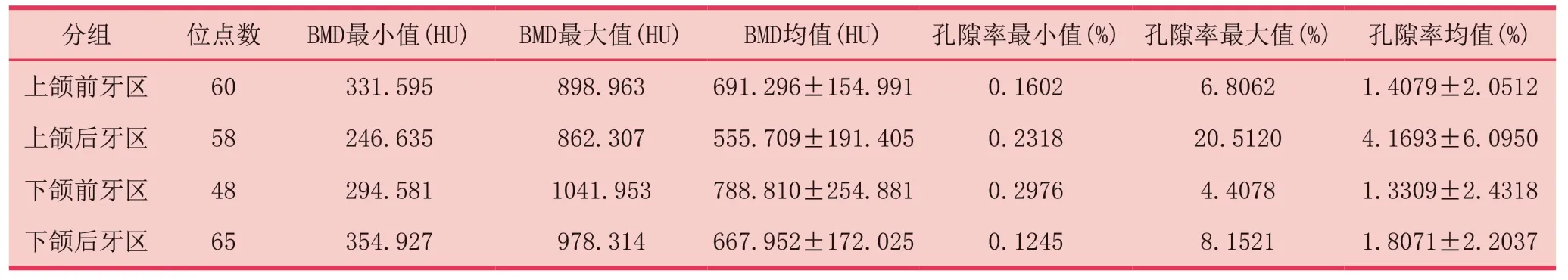
表3 不同缺牙部位骨密度、骨小梁孔隙率比較
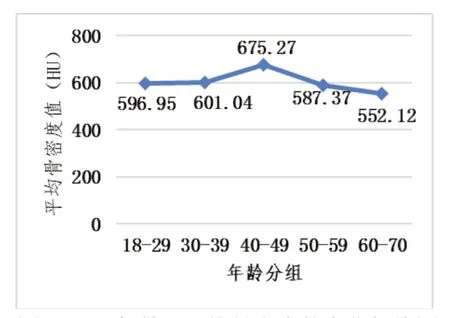
圖2 不同年齡段平均骨密度的變化折線圖
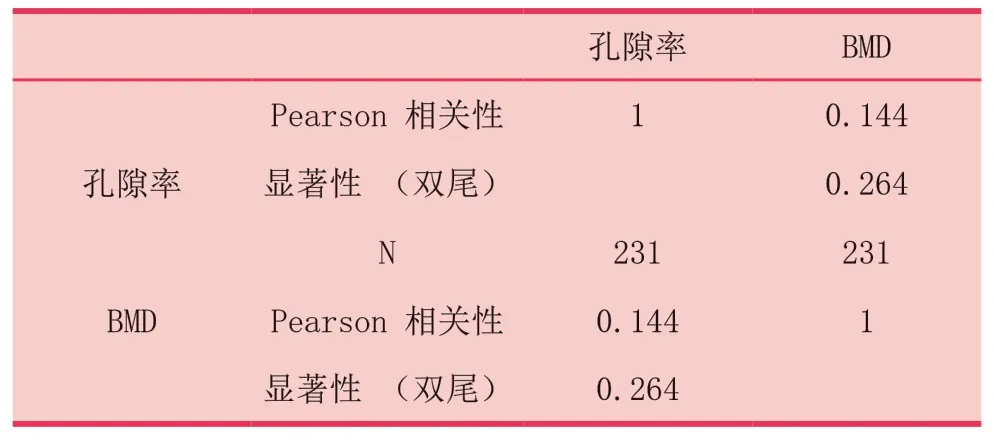
表4 骨小梁孔隙率與骨密度相關性分析
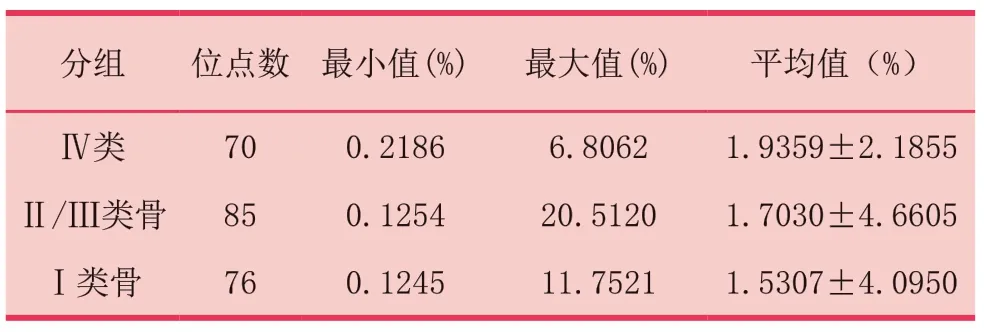
表5 不同骨質分類的平均骨小梁孔隙率比較
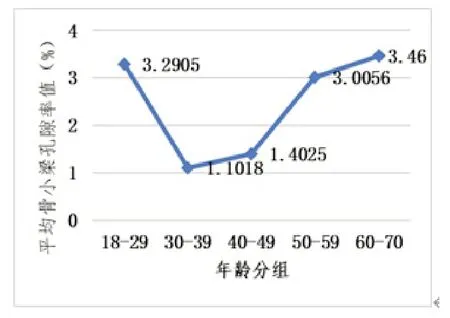
圖3 不同年齡段平均骨小梁孔隙率的變化折線圖
2.4 骨小梁孔隙率與骨密度相關關系分析
缺牙區骨小梁孔隙率與骨密度之間無相關性(P>0.05,表4)。Norton和Gamble[9]依據Lekholm和Zarb[10]四類頜骨質量分類法,結合Simplant軟件測量骨密度,得出I~Ⅳ骨的骨密度值范圍,即Ⅳ類骨為0HU~500 HU,Ⅱ/Ⅲ類骨為500HU~850 HU,I類骨大于850 HU,本研究在此基本上分析各類骨間孔隙率差異,數據顯示骨小梁孔隙率均值Ⅳ類骨(1.9359±2.1855)%>Ⅱ/Ⅲ類骨(1.7030±4.6605)%>I類骨(1.5307±4.0950)%,不同骨質類型的骨小梁孔隙率均值無顯著性差異(P>0.05,表5)。
3 討論
目前,臨床上廣泛運用CBCT來評估骨質量,但主要集中在骨密度方面。骨小梁微結構作為骨強度和骨折風險的強大決定因素,也應該被重視。Mohajerani[11]等回顧性分析1094例種植體早期失敗的影響因素,發現種植體在高密度骨質的群集失敗可能與骨小梁三維結構相關。因此,本研究引入骨小梁孔隙率作為評價骨小梁三維結構的替代參數,在幫助臨床醫生對骨質量進行分類時,會更加靈活和準確。
在本研究中,為了驗證骨小梁孔隙率是否能夠在一定程度上反映骨小梁三維結構,實驗收集擬種植患者術前拍攝的CBCT資料200例,共231個牙缺失牙位,通過CBCT軟件計算骨小梁孔隙率和CTAn軟件計算骨小梁結構參數(BV/TV、Tb.Th、Tb.N、Tb.Sp)的均值和標準差,采用Pearson相關系數分析骨小梁孔隙率與各參數之間的關系。結果顯示,骨小梁孔隙率與BV/TV之間存在負相關,與Tb.Sp之間存在正相關,與Tb.Th、Tb.N之間無顯著相關。這些相關性其他研究者也有類似報道,Kim JE[12]等學者發現骨質疏松時,BV/TV、Tb.N和 Tb.Th數值減少,Tb.Sp數值增加,并解釋Tb.Sp數值可理解為孔隙率,與本研究結果基本相符合。綜上,CBCT圖像測量的骨小梁孔隙率參數在一定程度上可以反映出骨小梁三維結構。
在此基礎上,本研究對不同缺牙部位骨密度、骨小梁孔隙率進行比較,得出骨密度:下頜前牙區>上頜前牙區>下頜后牙區>上頜后牙區,骨小梁孔隙率則正好相反:下頜前牙區<上頜前牙區<下頜后牙區<上頜后牙區。這與Turkyilmaz[13]的研究結果相似,研究者使用CBCT測量372個牙缺失位點的骨密度,發現下頜前牙區平均骨密度最高(994.9HU),上頜前牙區(715.8HU)、下頜后牙區(674.3HU)次之、上頜后牙區(455.1HU)最低。張曉燕[14]通過顯微CT掃描和三維重建對39具離體頜骨標本分析骨小梁顯微結構特征,測量骨小梁的比例,數據表明下頜骨小梁比例普遍高于上頜,上頜前牙區骨小梁比例高于后牙區,在下頜,骨小梁比例從前牙區到后牙區先減小后增大,在前磨牙區最低。該結果較本實驗結果有一定的偏差,可能與地域差異、不同的生活習慣、掃描和測量方法差異有關。研究報道[15],上、下頜骨單元分別為力的分布、力的吸收在一定程度上解釋了上下頜骨骨小梁孔隙率值和骨密度值的差異。至于上下前牙區較大的骨密度和較小的骨小梁孔隙率,可能與前牙區牙齒的解剖和功能相關,前牙主要負責食物的切割,受力方向以側向力為主,所以需要高密度、小孔隙的骨質支持。后牙相對應的骨密度較低、骨小梁孔隙率較大,因為前磨牙和磨牙磨牙主要承受垂直咀嚼力。
此外,本研究發現不同年齡階段缺牙區骨密度有所波動,60-70年齡段平均骨密度(552.12HU)最低,40-49歲階段(675.27HU)最高,年齡組間無統計學差異。但是各年齡段平均骨小梁孔隙率有明顯變化,30-49歲階段平均骨小梁孔隙率(<1.5%)較小,與18-29歲和50-70歲階段較大的平均骨小梁孔隙率(>3%)有顯著性差異(P=0.032<0.05)。黃英[16]等使用CBCT測量90例患者擬種植區的松質骨骨密度,結果顯示BMD與年齡無關,與本研究平均骨密度結果基本一致。Sugiura T[17]等報道骨質在30-40歲達到高峰,骨代謝基本穩定,65-80歲,骨質疏松,孔隙增大,脆性增加,骨折發生率顯著提高。與本研究測得30-39歲階段平均骨小梁孔隙率(1.1018%)最低,60-70歲平均骨小梁孔隙率(3.46%)最高相符。本研究表明即使CBCT圖像測量的骨密度無明顯差異,但是骨松質的三維結構還是有所差異。因此骨小梁孔隙率可為臨床上評價骨質提供骨小梁結構參數,這較單獨評估骨密度更能多維度反映骨質。
本研究為了驗證骨密度與骨小梁孔隙率間的關系,采用Pearson相關性分析,結果表明兩者之間無顯著關系(P=0.264>0.05)。相關研究[18]報道,骨密度與骨小梁結構參數(Tb.N、Tb.Pf、Tb.Th、Tb.Sp等)并不一直保持正相關關系。本實驗根據Lekholm和 Zarb[10]Ⅰ~ Ⅳ類頜骨質量分類法,數據顯示骨小梁孔隙率均值Ⅳ類骨>Ⅱ/Ⅲ類骨>Ⅰ類骨,不同骨質類型的骨小梁孔隙率均值無顯著性差異(P>0.05)。Van Dessel J[19]等對116個人體頜骨標本分析骨小梁顯微結構特征,根據HU分類松質骨密度,研究結果顯示BV/TV:D1(32.29%)>D2(27.46%)>D 3(18.4%)>D4(9.83%),Tb.Sp:D4(1.2 mm)>D3(0.82 mm)>D2(0.68 mm)>D1(0.59 mm) 。Tb.sp與本研究的骨小梁孔隙率變化趨勢一致,BV/TV與孔隙率變化趨勢相反,驗證了實驗結果中骨小梁孔隙率與BV/TV成負相關。臨床醫生可測量骨小梁孔隙率作為骨質分類的補充,充分評估術區頜骨質量,獲得更好的療效。
綜上所述,CBCT測量的骨小梁孔隙率和骨小梁結構參數的相關性表明,應用CBCT測量骨小梁孔隙率作為評價骨小梁結構的替代參數具有可行性。不同牙齒位置、年齡、骨質分類的骨小梁孔隙率均有所差異,臨床醫生對骨質量進行分類時,輔以骨小梁孔隙率進行骨微結構分析是一種有用的骨質量評估方法,會更加靈活和準確,以獲得更好的臨床效果。本研究也存在以下不足:第一,CBCT體素0.26mm,骨小梁厚度一般為0.1mm~0.4mm,由于體素相差較大,CBCT圖像不一定能識別到較細小的骨小梁結構,導致數據會有偏差,如Tb.Sp數值偏大,Tb.N數值偏小。第二,本實驗未考慮到不同CBCT機品牌對測量骨小梁孔隙率的影響[20]。第三,本實驗論證出骨小梁孔隙率能在一定程度上代表骨小梁結構,但是并沒有得出骨小梁孔隙率的最佳取值區間,考慮到患者的可變性高,后期還需要增加樣本量明確取值區間。因此,進一步探究骨小梁孔隙率是如何影響頜骨質量,應該成為未來研究的主題。

