音樂療法對長期護理機構老年癡呆患者睡眠質量的影響
丁琳,廖曉艷
1常德職業技術學院護理系,湖南 常德 415000;2南方醫科大學南方醫院護理部,廣州 510000
2015年我國老年癡呆患者人數已達950萬,居全球第一,至2040年或將達到2 200萬[1]。研究表明,老年癡呆患者至少伴發一種精神行為癥狀,是造成患者及其照護者壓力的主要來源[2]。本研究在前期調查中發現,超過一半的照護者表示,當長期照護機構中的老年癡呆患者有夜間異常行為等睡眠障礙時,會嚴重干擾自己休息,是照護者本身最想解決的問題之一。目前,老年癡呆患者的精神行為癥狀缺乏有效的藥物控制,研究者更傾向于用非藥物治療的方式,并取得了很好的效果[3]。音樂療法作為讓受試者最樂意接受的非藥物治療方式之一,由于經濟實惠、便于實施,被廣泛用于卒中、各種手術后的輔助治療中[4-5]。目前,較少有對長期護理機構老年癡呆患者采用音樂療法治療睡眠問題的較大樣本量研究。本研究探討音樂療法改善長期護理機構老年癡呆患者睡眠障礙的效果,并尋找適用于長期護理機構的音樂療法方案。
1 對象與方法
1.1 研究對象 選擇2015年9月—2016年11月在常德市某長期護理機構的老年癡呆患者112例為研究對象。納入標準:①年齡≥65歲;②診斷為癡呆;③入住護理機構時間≥4周;④過去4周內用藥醫囑及臨床癥狀穩定。排除標準:①有精神分裂癥或其他精神疾病的診斷;②合并其他疾病終末期。其中,男41例(36.6%),年齡65~97歲,平均(81.0±8.3)歲;女71例(63.4%),年齡65~93歲,平均(81.20±8.11)歲;高中及以上學歷30例(26.7%),初中學歷28例(25.0%),小學學歷35例(31.2%),文盲19例(17.1%)。經臨床癡呆評定量表(CDR)評價為輕度癡呆12例(10.7%)、中度癡呆44例(39.3%)、重度癡呆56例(50.0%)。簡易精神狀態量表(MMSE)評價認知功能得分為0~23分,平均(6.45±6.79)分。入住護理機構時長為2~120個月,平均(21.4±20.3)個月,護理員與患者的平均相處時間為29.43個月。接受抗癡呆藥物治療73例(65.2%),接受抗精神藥物治療56例(50.0%),接受抗焦慮藥物治療4例(3.6%),接受抗驚厥藥物治療4例(3.6%),接受抗抑郁藥物治療1例(0.9%)。所有研究對象本人或法定代理人知情同意,自愿參加研究。
1.2 干預方法 在基礎治療同時,給予音樂輔助療法,為期12周。
基礎治療方法:①遵醫囑給予乙酰膽堿酯酶抑制劑作為基礎用藥,當患者出現精神行為癥狀時給予相應抗精神病藥物;②創造有利于入睡的舒適環境,保證溫濕度;③減少夜間治療與探視,治療行為盡量集中化,動作輕柔,噪音小;④保證安全,減少日間臥床時間,適當增加室內活動。
音樂輔助療法:①臨睡前給予解釋及誘導性用語,幫助患者放松身體,輕閉雙眼,讓患者采取自覺舒適的體位;②患者采取舒適的體位,聆聽山泉水流鳥鳴等組成的輕音樂30 min;③根據本研究前期走訪調查,長期護理機構老年癡呆患者認知功能減退,文化程度普遍較低,對帶有歌詞歌曲接受程度有限,因此本研究推薦患者根據自己喜好選擇古典音樂,選擇項有古琴、古箏、琵琶、蕭,時間為30 min。
1.3 評價指標 分別于干預前、干預12周時、停止干預后12周時,進行睡眠質量評價及精神行為癥狀評價。①睡眠質量評價:采用匹茲堡睡眠質量指數(PSQI)量表評價近1個月的睡眠質量。測量主觀睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙7個方面。每個維度按0~3等級計分,累計各得分為PSQI總分,總分范圍為0~21分,得分越高,表示睡眠質量越差,PSQI總分>7分提示存在一般睡眠障礙。按照PSQI總分分為很好(0~5分)、尚可(6~10分)、一般(11~15分)、很差(16~21分)五個等級[6]。②精神行為癥狀評價:采用NPI-NH量表。該量表包括妄想、幻覺、激越、抑郁、焦慮、欣快、淡漠、脫抑制、易激惹、異常運動行為、夜間行為、進食行為和食欲改變12個癥狀維度。12個條目總分相加則為量表總分,為0~144分[7]。
1.4 統計學方法 采用SPSS19.0統計軟件。計量資料用±s表示,計數資料用例表示。采用方差分析比較PSQI各條目、采用 CMHχ2檢驗比較 PSQI總分在干預前、干預12周及停止干預后12周睡眠改善情況的差異。采用Mann-WhitneyU檢驗比較干預前、干預12周、停止干預12周后老年癡呆患者精神行為癥狀。以P<0.05為差異有統計學意義。
2 結果
2.1 睡眠質量改善情況 方差分析發現,干預前、干預12周、停止干預后12周睡眠質量、睡眠效率、睡眠障礙、PSQI總分差異均有統計學意義,且均以干預12周時最低(P均<0.05)。與干預前相比,干預12周時睡眠質量最高,停止干預后12周時睡眠質量下降(P=0.039)。干預12周時,睡眠質量等級為很好、尚可、一般者的比例均較干預前增加,很差者明顯減少;而停止干預后12周時,睡眠質量等級為很好、尚可、一般者的比例均較干預12周時降低,很差者明顯增加。見表1、2。
表1 112例老年癡呆患者干預前后PSQI比較(分,±s)

表1 112例老年癡呆患者干預前后PSQI比較(分,±s)
PSQI得分條目睡眠質量入睡時間睡眠時間睡眠效率睡眠障礙催眠藥物日間功能障礙PSQI總分干預12周干預前3.0±0.8 2.4±0.9 2.2±1.2 2.8±0.3 1.9±0.1 2.0±0.1 2.8±0.5 19.1±3.4 2.4±0.2 2.2±0.3 1.9±0.1 2.9±0.1 2.0±0.1 2.3±0.2 2.0±0.4 14.5±1.2停止干預后12周3.0±0.6 2.9±0.8 2.7±0.5 2.8±1.0 2.8±0.5 2.4±0.5 2.2±0.7 18.9±0.9 Z值9.864-2.235-2.768 7.456 7.148 0.004-1.422 9.897 P值0.035 0.490 0.365 0.046 0.039 0.067 0.066 0.039

表2 112例老年癡呆患者干預前后睡眠質量等級比較
2.2 精神行為癥狀 干預12周時及停止干預后12周,老年癡呆患者12個精神行為癥狀中焦慮、易激惹、異常運動行為、夜間行為較干預前有明顯改善,且以干預12周時改善最明顯(P均<0.05)。見表3。
表3 112例老年癡呆患者干預前后精神行為癥狀比較(分,±s)
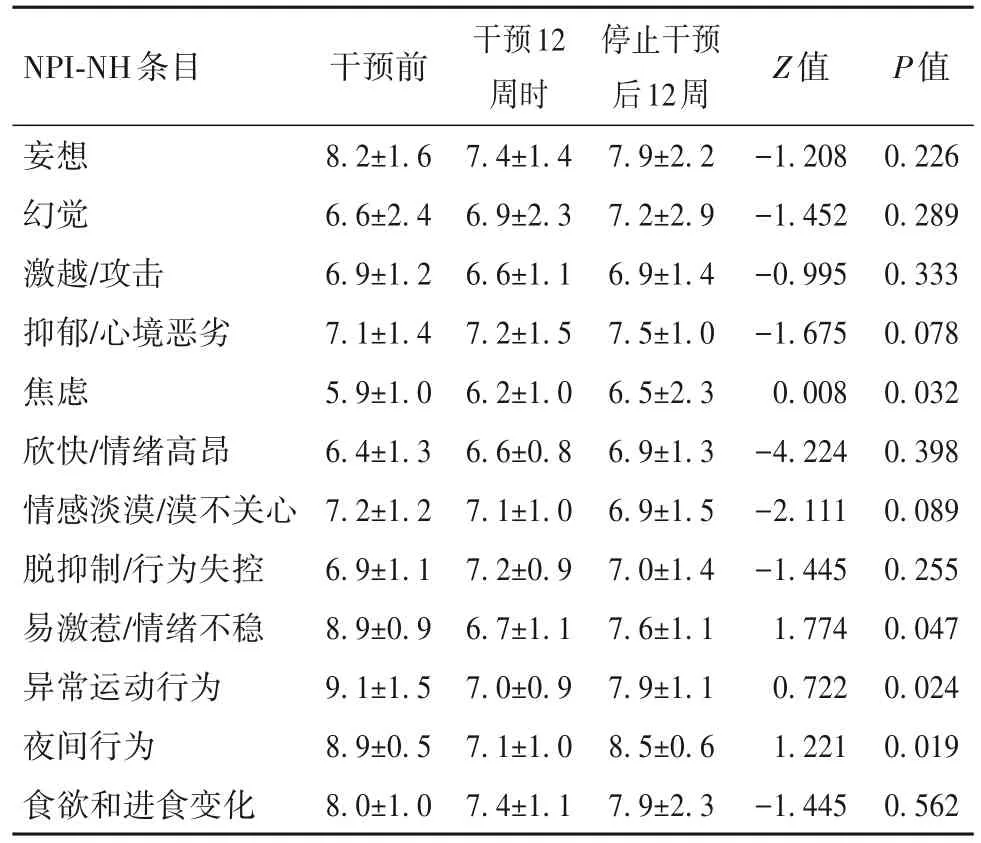
表3 112例老年癡呆患者干預前后精神行為癥狀比較(分,±s)
NPI-NH條目妄想幻覺激越/攻擊抑郁/心境惡劣焦慮欣快/情緒高昂情感淡漠/漠不關心脫抑制/行為失控易激惹/情緒不穩異常運動行為夜間行為食欲和進食變化干預前Z值P值8.2±1.6 6.6±2.4 6.9±1.2 7.1±1.4 5.9±1.0 6.4±1.3 7.2±1.2 6.9±1.1 8.9±0.9 9.1±1.5 8.9±0.5 8.0±1.0干預12周時7.4±1.4 6.9±2.3 6.6±1.1 7.2±1.5 6.2±1.0 6.6±0.8 7.1±1.0 7.2±0.9 6.7±1.1 7.0±0.9 7.1±1.0 7.4±1.1停止干預后12周7.9±2.2 7.2±2.9 6.9±1.4 7.5±1.0 6.5±2.3 6.9±1.3 6.9±1.5 7.0±1.4 7.6±1.1 7.9±1.1 8.5±0.6 7.9±2.3-1.208-1.452-0.995-1.675 0.008-4.224-2.111-1.445 1.774 0.722 1.221-1.445 0.226 0.289 0.333 0.078 0.032 0.398 0.089 0.255 0.047 0.024 0.019 0.562
3 討論
隨著老年癡呆病情的進展,老年癡呆患者的認知功能日益衰退,部分患者需要入住長期護理機構,由專業照顧者提供治療和護理[8]。而老年癡呆患者的夜間行為及其他任何降低睡眠行為或干擾睡眠質量的行為都大大增加了照護負擔,從而降低了老年癡呆患者在長期護理機構中所得到的專業照護,同時浪費了長期護理機構可供支配的照護資源[9]。本研究通過探索音樂療法對長期護理機構老年癡呆患者睡眠的干預作用,為長期護理機構及臨床場所范圍內更好的提供專業照護提供依據。
夜間行為是指患者夜間入睡困難,晝夜節律紊亂,快動眼睡眠減少,夜間覺醒次數增加,白天睡眠增加;在夜間徘徊、踱步或參與不適宜的夜間活動[10]。夜間行為嚴重影響老年癡呆患者的休息與睡眠。薛海波等[11]研究發現,上海市社區癡呆患者中,夜間行為和淡漠的患病率最高。老年癡呆患者膽堿能神經元受損,使大腦皮質和海馬的膽堿乙酰基轉移酶(ChAT)和乙酰膽堿減少,造成晝夜節律紊亂,很有可能是老年癡呆患者夜間行為異常的生物學基礎[12]。
音樂被證實有促進大腦乙酰膽堿分泌的作用。音樂可使老年癡呆患者舒緩緊張的心情,調節情緒和壓力。Kumar等[13]研究表明,音樂可以促進褪黑素的分泌,進而可能改善老年癡呆患者的睡眠不良情況。在PSQI中睡眠障礙包括夜間易醒、夜間去廁所、呼吸不暢、咳嗽或者鼾聲高、感覺冷、感覺熱、做噩夢、疼痛不適等[6]。本研究結果表明,干預12周時,老年癡呆患者睡眠質量總體上隨著時間推移逐步改善,進一步多重比較分析發現在音樂干預12周時睡眠質量最好,優于干預治療前及停止干預后12周,提示音樂療法對長期護理機構老年癡呆患者的睡眠障礙等發揮了良好的效果,干預12周時睡眠質量最高,停止干預后12周睡眠質量有所下降;此外,音樂療法干預前后老年癡呆患者焦慮、易激惹、異常運動行為、夜間行為較干預前有明顯改善,提示老年癡呆患者這些癥狀的改善,不僅有助于提高睡眠質量,而且能夠減輕精神行為癥狀,夜間行為的減少可在一定程度上改善照護者的照護壓力。
值得注意的是,本研究顯示,在患者入睡時間維度方面沒有出現改善,而睡眠效率=入睡時間/床上活動時間。通過與長期護理機構的護理員進行溝通發現,為了防止老年癡呆患者發生移動及在出現精神行為癥狀時發生傷人或自傷行為,護理機構為對患者使用床上約束工具,這就增加了患者的床上時間,不利于老年癡呆患者睡眠狀況的改善。研究表明,過多的臥床會減少褪黑素的分泌,從而增加入睡困難,因此在長期護理機構中應減少床上約束的使用[14]。
綜上所述,音樂療法有利于提高長期護理機構老年癡呆患者的睡眠質量、改善睡眠障礙,可作為一項基礎治療方法應用。本研究還存在許多不足,今后尚需詳細探討老年癡呆患者的個性化音樂治療方案,包括曲目的選擇、時間的長短、應用條件等。

