無創正壓通氣對冠心病合并阻塞性睡眠呼吸暫停低通氣綜合征患者心律失常的影響
周慧玲
(山東第一醫科大學附屬肥城醫院,泰安,271600)
阻塞性睡眠呼吸暫停低通氣綜合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)目前尚未明確病因,其作為一種睡眠呼吸疾病,以嗜睡、打鼾伴呼吸暫停為主要表現[1]。但根據數據調查結果及既往學者的調查研究結果顯示,該類型綜合征可由高血壓、高血壓危象、卒中、冠心病等病情較長但危險性較高的慢性心腦血管疾病引起。對于患者而言,呼吸暫停反復出現可造成高碳酸血癥、夜間低氧,若治療不及時,則會引發一系列嚴重疾病,如腦血管病、糖尿病、高血壓等[2]。當冠心病合并OSAHS時,則其心率急速異常,病情惡化快,極易造成夜間死亡。在治療此類患者時,常規療法無法對患者心電圖及血氣變化予以及時準確檢測,所以療效并不理想[3]。本文選取山東第一醫科大學附屬肥城醫院收治的冠心病合并OSAHS的患者80例作為研究對象,分析無創正壓通氣治療冠心病合并阻塞性睡眠呼吸暫停低通氣綜合征患者心律失常影響,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2018年5月至2020年6月山東第一醫科大學附屬肥城醫院收治的冠心病合并OSAHS的患者80例作為研究對象,按照隨機數字表法分為觀察組和對照組,每組40例。觀察組中男22例,女18例,年齡52~85歲,平均年齡(68.3±5.7)歲;對照組中男21例,女19例;年齡51~84歲,平均年齡(68.1±5.3)歲。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性,本研究經過我院倫理委員會批準并經患者及其家屬知情同意。
1.2 納入標準 1)均符合冠心病合并OSAHS的相關診斷標準;2)均經臨床檢查、影像學等資料確診;3)均存在程度不同的睡眠呼吸暫停;4)均意識清楚,且簽訂知情同意書[4]。
1.3 排除標準 1)排除神經功能障礙者;2)排除明顯行為者;3)排除無知覺、記憶障礙、精神障礙者。
1.4 治療方法
1.4.1 對照組給予常規治療 包括改善腦代謝、改善腦循環、抗血小板聚集等治療。
1.4.2 觀察組接受無創正壓通氣(Noninvasive Positive Pressure Ventilation,NPPV)治療 根據患者實際情況對面罩進行合理選擇,采用VT900無創正壓呼吸機,設置呼氣壓力控制為4~6 cm H2O,吸氣壓力8~26 cm H2O,保持呼吸頻率12~16次/min,氧流量結合患者病情變化適當做出調整,維持在5~8 L/min。
1.5 觀察指標 比較觀察組和對照組臨床指標,包括短陣室速、室早數、室性及室上性心律失常等變化、治療前后的超聲心電圖各項指標、24 h動態心電監測各項生理指標、2組患者接受治療前后的呼吸指標改善情況[最低血氧飽和度(SaO2low)、夜間睡眠監測總時間(TSTSaO2)、睡眠過程中每小時人體呼吸暫停+低通氣次數指數(AHI)]及不良事件發生率(觀察記錄心室顫動、惡性心律失常、心肌梗死等發生情況)。
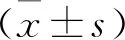
2 結果
2.1 2組患者臨床指標比較 治療后,與對照組比較,觀察組短陣室速、室早數、室性及室上性心律失常的數據結果明顯更低,2組比較差異有統計學意義(P>0.05)。見表1。

表1 2組患者臨床指標比較標
2.2 2組患者超聲心電圖各項指標比較 治療后,觀察組患者超聲心電圖各項指標改善情況優于對照組,2組比較差異有統計學意義(P<0.05)。見表2。

表2 2組患者超聲心電圖各項指標比較
2.3 2組患者24 h動態心電監測各項生理指標比較 治療后,觀察組患者24 h動態心電監測改善情況優于對照組,2組比較差異有統計學意義(P<0.05)。見表3。

表3 2組患者24 h動態心電監測各項生理指標比較
2.4 2組患者治療前后呼吸指標改善情況比較 觀察組患者呼吸指標顯著低于對照組,2組比較差異有統計學意義(P<0.05)。見表4。

表4 2組患者治療前后呼吸指標改善情況比較
2.5 2組患者不良事件發生率比較 觀察組不良反應率低于對照組,2組比較差異有統計學意義(P<0.05)。見表5。

表5 2組患者不良事件發生率[例(%)]
3 討論
冠心病合并阻塞性睡眠呼吸暫停低通氣綜合征是一種復雜病因引起的呼吸疾病[5-6]。患者主要體征表現為在睡眠狀態下頻繁出現氣體交換效率降低、低通氣、呼吸中斷等情況,進而引發患者出現慢性間歇發作的低氧血癥、高碳酸血癥、睡眠功能紊亂等一系列病理性綜合征。在發病后期主要表現為進入睡眠狀態后出現打鼾情況或打鼾情況加重,呼吸間歇性暫停或無規律呼吸,日間出現由睡眠質量下降引起的嗜睡、疲勞、記憶力下降等。根據目前相關研究成果表明,該綜合征的危險因素包括患者既往高血壓病史、冠心病、心律失常、心力衰竭、卒中等高危慢性心腦血管疾病,同時存在高血壓危象、胰島素重度依賴現象的患者在該綜合征中發病的百分比率較高[7]。睡眠過程中呼吸暫停具體是指患者在正式睡眠后,在睡眠過程中,其口與鼻的吸入或呼出的氣流消失或存在一定程度的減弱[8]。其通氣水準較正常的呼吸水準明顯下降,下降幅度達到90%以上,該體征持續的時間一般情況在10 s以上[9-10]。該類型綜合征的主要分型多見于中樞性質神經功能調節異常所引起的睡眠呼吸暫停,多由患者機體的高級中樞神經系統的調節功能異常導致,呼吸中樞無法進行有效通氣以保證患者機體進行基礎的氣體交換[11-12]。
作為一種呼吸系統疾病,OSAHS較為常見,具有不可逆性氣流受限,治療周期較長,患者發病后以迷走神經在初期睡眠呼吸暫停時興奮性增加,在末期呼吸暫停時張力達到最高值,可對房室結和竇房結功能造成抑制,此時血壓增高,血管收縮力加強,從而對患者的正常生活造成嚴重影響[13]。隨著病情的不斷加重,可伴隨多種并發癥,出現急劇缺氧,其中典型并發癥為冠心病。對于合并OSAHS的冠心病患者,采用NPPV進行治療時,可對患者呼吸困難癥狀短時間內加以改善,且可促使心率恢復正常,治療較為安全可靠[14]。本文結果顯示,觀察組治療后短陣室速、室早數、室性及室上性心律失常、不良事件發生率的數據結果顯示更優,同時觀察組患者經區別治療后的超聲心電圖各項指標改善情況相比對照組有顯著提高,觀察組患者24 h動態心電監測改善情況相較對照組有較明顯提高,同時其呼吸指標各項數據改善情況相較對照組有較大提高,差異均有統計學意義(P<0.05),可見冠心病合并OSAHS患者接受NPPV治療對心律失常發揮著積極影響和作用。
綜上所述,冠心病合并OSAHS患者接受NPPV治療的效果顯著,可減少心血管不良事件和心律失常,可做進一步推廣研究。

