外周靜脈穿刺中心靜脈置管對大腸癌患者化療期間生命及睡眠質量的影響
趙金蓮
(合肥市第二人民醫院,合肥,230000)
臨床將大腸癌分為2種,分別是結腸癌、直腸癌,屬于消化道常見疾病,其發病率呈逐年上升趨勢,因此如何改善大腸癌患者的預后及生命質量一直是重點研究課題[1-2]。手術是治療該疾病的主要方式,但術后仍需進行化療。現階段相關化療藥物均經過外周淺表靜脈注射,歸為臨床常用一類化療藥物注射方式,但對臨床大腸癌患者而言,因腫瘤疾病所造成自身消耗以及進食少等因素,營養不良發生率偏高,且化療藥物刺激下造成淺表靜脈炎及皮膚肌肉壞死率偏高,反復穿刺后,患者身體痛苦程度較高,對患者生命質量造成一定影響[3-4]。PICC是指經外周靜脈插管的中心靜脈導管,導管經患者肘前部的外周靜脈置入,沿著血管的走形最終穿刺至上腔靜脈。PICC的穿刺置管無需進行麻醉,如同外周靜脈穿刺一般,是在可見的血管實施穿刺,成功率較高,而導管質地柔軟,不會對患者的日常活動造成影響,體感舒適[5]。與頸內、鎖骨下及股靜脈穿刺相比,PICC操作方便,易于掌握,是在直視的狀態下進行穿刺,護理人員可獨立完成,顯著提升工作效率。導管置留時間較長,不僅減輕患者及其家庭的經濟負擔,同時可減少反復穿刺給患者造成的痛苦,減輕藥物的不良反應。由于藥物經上腔靜脈直接進入心臟,因此縮短了藥物在靜脈中停留的時間,可直接進入血液循環,減少對外周靜脈血管的刺激,最大限度降低不良反應,從而使患者的生命質量顯著提升[6-7]。本文選取大腸癌化療患者86例作為研究對象,研究經外周靜脈穿刺中心靜脈置管對大腸癌患者化療期間生命及睡眠質量的影響,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2018年5月至2019年5月合肥市第二人民醫院收治的大腸癌化療患者86例作為研究對象,按照隨機數字表法分為觀察組和對照組,每組43例。對照組中男21例,女22例,年齡21~69歲,平均年齡(62.54±1.54)歲,觀察組中22例,女21例,年齡21~70歲,平均年齡(63.45±1.64)歲。
1.2 納入標準 1)本研究對象均知曉本研究內容,并簽訂知情同意書;2)所有患者均符合大腸癌化療標準[3];3)本研究開展經我院倫理委員會批準。
1.3 排除標準 1)伴有影響本研究開展相關疾病,如精神類、腫瘤類等;2)中途退出研究者。
1.4 治療方法
1.4.1 對照組采用常規靜脈穿刺法 穿刺前對患者外周淺表靜脈血管進行評估,以粗直和彈性較好為主,消毒后,依據患者血管情況選擇合適型號留置針,并對穿刺點進行穿刺。
1.4.2 觀察組采取PICC 1)物品準備:按照患者的身高及臂長選擇合適長度和管徑的PICC導管,對患者實施插管前開啟紫外線燈對治療室進行全面消毒,確保室內光線充足,備好穿刺所需物品;2)選擇靜脈:將導管經患者外周靜脈置入,沿著血管的走形最終到達上腔靜脈,由于經右臂靜脈置管穿刺入上腔靜脈路徑相對較窄,因此臨床為患者實施PICC置管時首選右臂靜脈;3)穿刺置管:選擇穿刺部位,將導管的置入長度進行測量,指導患者將穿刺手臂與身體呈90°狀態,測量自穿刺部位至右胸鎖關至第三肋間的距離。將無菌包打開,穿刺人員佩戴好無菌手套,在患者手臂下方墊至無菌巾,采用注射器預沖導管連接器與肝素帽,使用碘伏及乙醇實施多次消毒,在穿刺部位上方10 cm處扎上止血帶,將無菌手套進行更換,將患者穿刺部位完全暴露,后實施穿刺。穿刺見回血后將穿刺針與血管保持平行并單獨將插管鞘向前推進,將止血帶松開,從插管鞘中撤出穿刺針,將導管自插管鞘內緩慢向前推進。當導管置入預計長度時將插管鞘撤出,輕壓穿刺部位后將導絲緩慢撤出。體外需保留5 cm的導管以便安裝連接器,使用無菌剪刀將導管剪斷。首先在導管上套上減壓套,再將其與連接器翼型部分的金屬柄進行連接。減壓套上的溝槽與金屬柄上的倒鉤對其鎖定兩部分。使用無菌注射器進行抽吸查看有無回血的情況。后使用生理鹽水20 mL以脈沖的方式實施沖管,正壓封管,最后連接肝素帽。采用胸片X線確定導管的位置正確后,連接輸液裝置實施化療。置管完成后做好相關記錄工作,記錄內容包括:穿刺導管的名稱、型號、批號、置管長度、患者臂圍,導管留在患者體外的長度,是否一次穿刺成功,穿刺部位出血情況,置管時間,并跟蹤記錄導管尖端X線所示位置,準確位置是上腔靜脈中下1/3處,置管后有無出現不良反應及拔管時間。
1.5 觀察指標 1)采用生命質量量表(SF-36)評估患者生命質量,主要包括軀體功能、軀體疼痛、活力、社會功能、情感職能及精神健康,每項總分均為100分,分值與生命質量正相關[8];2)采用匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index,PSQI)評價2組護理前后睡眠質量變化情況[9],分值與睡眠質量負相關。
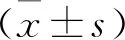
2 結果
2.1 2組患者SF-36評分比較 實施前,2組患者睡眠質量比較,差異無統計學意義(P>0.05);實施后,觀察組軀體功能、軀體疼痛、活力、社會功能、情感職能及精神健康評分均較高,2組比較差異有統計學意義(P<0.05)。見表1。
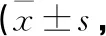
表1 2組患者睡眠質量比較分)
2.2 2組患者PSQI評分比較 實施前,2組患者睡眠質量無統計學意義(P>0.05);實施后,觀察組睡眠質量優于對照組,2組比較差異有統計學意義(P<0.05)。見表2。
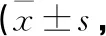
表2 2組患者PSQI評分比較分)
3 討論
大腸癌患者術后,特別是低位或超低位切除術后,為避免出現吻合口瘺會適當將禁食時間延長,該階段需給予患者靜脈營養治療或輸注藥物,術后根據患者的實際情況為其制定合理、有效的化療方案[10-11]。化療周期通常為4~6個周期,傳統的給藥方式為淺靜脈穿刺,由于化療藥物會對患者身心健康帶來嚴重不良反應,患者承受多次穿刺、滲漏性損傷及靜脈炎的折磨,血管被破壞,會對下一周期的化療帶來不便,同時會使患者生命質量大大降低[12-13]。因此,建立良好的靜脈通道能夠有效緩解患者疼痛,減輕化療藥物對患者外周靜脈的破壞及對局部組織所帶來的不良刺激,是確保術后化療順利開展的必要條件[14]。
本研究結果得出:在實施后,患者生命質量以及睡眠質量得到顯著改善,與對照組比較,差異有統計學意義(P<0.05)。PICC是一種深靜脈導管置入操作,與鎖骨下、股靜脈等穿刺比較,具有保留時間長、化療藥物對血管刺激較輕及維護方便等優點,對于需接受長期輸注治療的患者具有顯著的優越性。該疾病患者的治療是化療或術后化療,療程較長,PICC可建立良好的靜脈通路,減少并發癥,是一項方便有效、創傷輕及安全性高的置管技術,不僅能夠顯著緩解患者化療的痛苦,還能滿足患者隨時用藥及營養供給的需求。除此之外,PICC還具有以下優點:1)導管使用的硅膠材料,質地柔軟,穿刺時無需進行麻醉,操作簡單易于掌握,一次穿刺的成功率較高,對患者造成的疼痛較輕,可避免傳統的深靜脈穿刺引發的嚴重并發癥;2)該種置管技術化療藥物由上腔靜脈直接進入心臟,縮短藥物在靜脈中停留的時間,直接進入血液循環,可顯著降低靜脈炎等并發癥的發生;3)不會對患者的活動造成影響,由于穿刺點位于患者的肘前部,導管妥善固定于手臂上,可使患者感受到舒適,不會對其上肢活動帶來影響[15]。在置管階段,護理人員需告知患者保持穿刺部位的干燥及整潔,禁止將貼膜撕下,若發現貼膜存在松動及卷邊的現象,應及時告知護理人員進行更換,避免穿刺手臂大幅度活動,不可提取重物,防止穿刺部位被污染,避免置管手臂測量血壓。需保護好留在體外的導管,不可隨意變動體外導管的位置,防止導管扭曲、損傷,尤其是在穿脫衣物時。
綜上所述,在大腸癌患者化療期間使用PICC,能夠提升生活及睡眠質量,減輕患者不適,提升治療效果,降低并發癥發生率,積極改善患者預后,應用效果令人滿意。PICC不僅可用于腫瘤患者化療使用,同時還可用于腸內外營養供給,需長期接受輸液治療但靜脈不易穿刺,使用刺激性較大的藥物或行大手術治療的患者等,是一種操作簡單、安全性高及易掌握的置管技術。

