兩種麻醉方式對老年下肢骨科手術患者POCD發生率的影響
張 欣
(河北省滄州中西醫結合醫院,河北 滄州 061001)
老年患者在接受手術后易出現精神錯亂、焦慮、人格改變及記憶受損等認知功能改變,這種術后出現的認知功能改變被稱為術后認知功能障礙(POCD)。有報道稱,65歲以上的老年人在接受心臟手術等大手術后其POCD 的發生率為10% ~50%[1]。有研究指出,在對老年患者進行手術時為其采取不同的麻醉方式對其POCD 的發生率可產生直接的影響[2]。本文主要是比較對接受下肢骨科手術的老年患者進行硬膜外麻醉與全身麻醉對其POCD 發生率的影響。
1 資料與方法
1.1 一般資料
選擇2018 年11 月至2019 年12 月在我院進行下肢骨科手術的58 例老年患者作為研究對象。其納入標準是:其美國麻醉醫師協會(ASA)麻醉分級為Ⅰ級或Ⅱ級;身體狀況良好,可耐受麻醉及手術;病歷資料完整。其排除標準是:存在凝血功能障礙;術前存在認知功能障礙;合并有精神疾病。隨機將其分為硬膜外麻醉組(n=29)與全身麻醉組(n=29)。在29 例硬膜外麻醉組患者中,有男性13 例(占44.8%),女性16 例(占55.2%);其平均年齡為(68.69±3.43)歲;其中,接受人工髖關節置換術、脛腓骨骨折內固定術和人工膝關節置換術的患者分別有8 例(占27.6%)、9 例(占31%)和12 例(占41.4%);ASA 麻醉分級為Ⅰ級和Ⅱ級的患者分別有15 例(占51.7%)和14 例(占48.3%)。在29 例全身麻醉組患者中,有男性15 例(占51.7%),女性14 例(占48.3%);其平均年齡為(68.90±3.62)歲;其中,接受人工髖關節置換術、脛腓骨骨折內固定術和人工膝關節置換術的患者分別有10 例(占34.5%)、8 例(占27.6%)和11 例(占37.9%);ASA 麻醉分級為Ⅰ級和Ⅱ級的患者分別有16 例(占55.2%)和13 例(占44.8%)。兩組患者的一般資料相比,P>0.05。
1.2 方法
對兩組患者均進行下肢骨科手術。術中對硬膜外麻醉組患者進行硬膜外麻醉,方法是:術前15 min 為其肌內注射苯巴比妥和阿托品,入室后協助其取側臥位,在其L1-L2的間隙進行穿刺,向硬膜外腔注入15 ~18 ml 的利多卡因(濃度為2%),等待5 min 后觀察患者的麻醉狀態,若麻醉效果不理想,再向其硬膜外腔注入4 ~5 ml 的羅哌卡因(濃度為0.375%),將其麻醉平面控制在T10 以下。為患者留置硬膜外導管,術中根據其實際情況為其追加適量的羅哌卡因。術中若患者的血壓<12 kPa,為其注射6 mg 的麻黃堿;若其心率<50 次/min,為其注射0.5 mg 的阿托品。術中對全身麻醉組患者進行全身麻醉,方法是:術前15 min 為患者肌內注射苯巴比妥和阿托品,入室后為其靜脈注入咪達唑侖、維庫溴銨、異丙酚和芬太尼進行麻醉誘導。對患者進行氣管插管和機械通氣,術中持續為其靜脈泵注異丙酚(劑量為200 μg?kg-1?min-1)和芬太尼(劑量為0.065 μg?kg-1?min-1)進行麻醉維持。術中間斷為患者追加維庫溴銨(劑量為0.05 mg/kg),以維持其肌肉松弛的狀態。
1.3 觀察指標
比較兩組患者麻醉的效果。將其麻醉的效果分為優(術中患者無疼痛感和不適感)、良(術中患者無疼痛感,有輕微的不適感)、可(術中患者有輕微的疼痛感和不適感)、差(術中患者出現中重度的疼痛感和不適感)。優良率=(優例數+ 良例數)/ 總例數×100%。術前、術后12 h 及術后24 h,比較兩組患者簡易智能精神狀態檢查量表(MMSE,分值為0 ~30 分)的評分。患者的MMSE 評分越高表示其認知功能越佳。比較兩組患者POCD 的發生率。
1.4 統計學方法
用SPSS 18.0 軟件處理本研究中的數據,計數資料用%表示,用χ2 檢驗,計量資料用±s表示,用t檢驗,P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組患者麻醉的效果
硬膜外麻醉組患者中麻醉效果為優的患者有27 例(占93.1%),為良的患者有1 例(占比3.4%),為可的患者有1 例(3.4%),無患者的麻醉效果為差,其麻醉的優良率為96.6%(28/29)。全身麻醉組患者中麻醉效果為優的患者有28 例(占96.6%),為良的患者有1 例(占比3.4%),無患者的麻醉效果為可和差,其麻醉的優良率為100%(29/29)。兩組患者麻醉的優良率相比,χ2=1.035,P>0.05。
2.2 術前及術后不同時間點兩組患者的MMSE 評分
術前,兩組患者的MMSE 評分相比,P>0.05。術后12 h 及24 h,硬膜外麻醉組患者的MMSE 評分均高于全身麻醉組患者,P<0.05。詳見表1。
表1 術前及術后不同時間點兩組患者的MMSE 評分(分,± s)
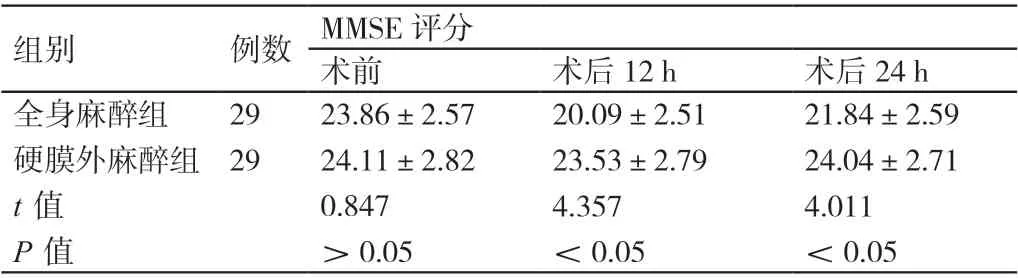
表1 術前及術后不同時間點兩組患者的MMSE 評分(分,± s)
組別 例數 MMSE 評分術前 術后12 h 術后24 h全身麻醉組硬膜外麻醉組t 值P 值21.84±2.59 24.04±2.71 4.011<0.05 29 29 23.86±2.57 24.11±2.82 0.847>0.05 20.09±2.51 23.53±2.79 4.357<0.05
2.3 兩組患者POCD 的發生率
硬膜外麻醉組患者與全身麻醉組患者POCD 的發生率 分 別 為3.4%(1/29) 與58.6%(17/29), 二 者 相 比, χ2=20.147,P<0.05。
3 討論
POCD 是老年人術后常見的并發癥。POCD 的發生主要與患者存在應激反應、高齡、麻醉方式選擇不當、手術創傷等因素有關。其中,麻醉方式選擇不當是導致老年人發生POCD 的最主要因素[3]。本研究的結果顯示,術后12 h 和24 h 硬膜外麻醉組患者的MMSE 評分及POCD 的發生率均優于全身麻醉組患者。這說明,與對接受下肢骨科手術的老年患者進行全身麻醉相比,對其進行硬膜外麻醉對其術后認知功能的影響更小。究其原因主要是,老年患者中樞神經系統的功能發生退行性改變,對麻醉藥物的敏感性較高,對其進行全身麻醉會抑制其中樞神經系統的功能,延長其術后意識清醒的時間。另外,老年人的肝腎功能減退,麻醉藥物在其體內代謝的速度較慢,其血藥濃度會在一段時間內處于較高的水平,因此會影響其術后的認知功能[4]。對接受下肢骨科手術的老年患者進行硬膜外麻醉對其中樞神經系統和消化系統功能的影響較小,且麻醉平面可控,不會對其認知功能造成大的影響。
綜上所述,對接受下肢骨科手術的老年患者進行硬膜外麻醉與全身麻醉的效果相當,但對其進行硬膜外麻醉對其術后認知功能的影響更小,其POCD 的發生率更低。

