超微通道經皮腎取石術的臨床應用研究*
蔡浩榕 胡志雄 鐘葆文 李 玲 黃廣泉 吳培玉
1 五華明鑫醫院,廣東省五華縣 514400; 2 梅州市中醫醫院
上尿路結石可引起血尿和疼痛等癥狀,嚴重影響患者工作和生活[1]。目前,臨床對于本病多以早期手術清除結石為主,經皮腎取石術屬于常用微創手術,其僅需于患者腰部建立一條到達腎臟的通道即可進行手術,有效減輕對機體創傷,減少術中出血量,并利于結石清除,促進疾病消失[2]。但臨床長期研究發現,經皮腎取石術仍存在較高的術后并發癥風險,如出血、周圍臟器損傷等。而隨著超聲技術的發展,超微通道經皮腎取石術(SMP)逐漸應用于臨床,在超聲引導下,可進行精準穿刺,建立超微型通道,進一步減輕對機體損傷,減少術后出血風險,促進機體快速恢復,且結石粉碎后可自通道內吸收,利于提高結石清除率[3]。鑒于此,本研究旨在分析SMP治療上尿路結石的臨床效果。報道如下。
1 資料與方法
1.1 一般資料 選取2019年7月—2020年10月60例就診于我院的上尿路結石患者,按隨機數字表法分為兩組,各30例。經醫學倫理委員會審核通過。對照組男22例,女8例;年齡26~64歲,平均年齡(43.29±4.15)歲;體質量指數(BMI)18~24,平均BMI 21.53±1.02;結石直徑0.5~2.3cm,平均結石直徑(1.75±0.24)cm;病程1個月~2年,平均病程(6.59±1.24)個月;結石部位:腎盞9例、腎盂8例、輸尿管上段13例;文化程度:大專8例、高中12例、初中10例。觀察組男21例,女9例;年齡25~63歲,平均年齡(43.32±4.17)歲;BMI 18~24,平均BMI 21.55±1.04;結石直徑0.5~2.2cm,平均結石直徑(1.73±0.22)cm;病程2個月~2年,平均病程(6.63±1.27)個月;結石部位:腎盞10例、腎盂8例、輸尿管上段12例;文化程度:大專7例、高中12例、初中11例。兩組一般資料對比,無統計學差異(P>0.05)。
1.2 入選標準 納入標準:符合《泌尿系統結石診療指南解讀》[4]中上尿路結石相關診斷;經CT等影像學手段確診;年齡18~70周歲;腎結石直徑<2.5cm;腎積水輕度以下;患者及家屬知情同意。排除標準:心肺功能差,難以耐受手術;凝血功能障礙;伴隨腎后結腸;存在脊柱畸形等影響俯臥體位者。
1.3 方法 兩組術前均完善肝腎功能、血常規、影像學等多方面檢查。
1.3.1 對照組行標準通道經皮腎取石術,具體操作如下:氣管插管全麻后,取膀胱截石位,常規消毒鋪巾,在輸尿管鏡直視下進入膀胱,并將F6輸尿管導管置入輸尿管內,留置一條尿管。隨后改為俯臥位,將患者腰部墊高,形成拱形;于超聲引導下進行穿刺,穿刺部位為十一肋間或十二肋下,無菌巾鋪設后,將生理鹽水注入輸尿管,人工腎積水,以18G穿刺套管進行穿刺,成功后置入導絲,退出針鞘,術中密切監測低壓灌注狀況,確保灌注液良好回流,之后建立標準F18通道,輸尿管腎鏡置入碎石,術后常規留置腎造瘺管及內支架。
1.3.2 觀察組行SMP,前期穿刺等步驟同對照組,在超聲實時定位下依據結石大小置入超微通道腎鏡,發現結石后以鈥激光碎石,負壓吸引取石,觀察無殘留后,拔除輸尿管導管,留置雙J管。兩組術后均予以雙氯芬酸鈉止痛。
1.4 觀察指標 (1)手術相關指標:術中出血量、手術時間、離床活動和住院時間。(2)并發癥:發熱、輸血、胸膜損傷。(3)術后疼痛評分:兩組術后24h均采用視覺模擬評分法(VAS)評價疼痛狀況,總分10分,由患者主觀判斷,得分越高越疼痛。(4)結石清除率和止痛藥使用率:術后2d,以腹部平片觀察結石清除狀況,記錄結石清除率;記錄兩組止痛藥使用率。
2 結果
2.1 手術相關指標 相比對照組,觀察組手術時間較長,但離床活動和住院時間較短,術中出血量較少,有統計學差異(P<0.05)。見表1。
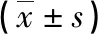
表1 兩組手術相關指標對比
2.2 并發癥發生率 觀察組并發癥發生率(6.67%)較對照組(26.67%)低,有統計學差異(χ2=4.320,P=0.038<0.05)。見表2。

表2 兩組并發癥發生率對比[n(%)]
2.3 術后疼痛評分 觀察組術后疼痛評分為(3.04±0.42)分,低于對照組的(4.62±1.03)分,有統計學差異(t=7.780,P=0.000<0.05)。
2.4 結石清除率和止痛藥使用率 對照組結石完全清除率為96.67%(29/30),觀察組結石完全清除率為93.33%(28/30)。結石清除率兩組相比,無統計學差異(χ2=0.000,P=1.000)。對照組止痛藥使用率為60.00%(18/30),觀察組止痛藥使用率為23.33%(7/30)。觀察組止痛藥使用率低于對照組,差異有統計學意義(χ2=8.297,P=0.004)。
3 討論
上尿路結石發病復雜,生活飲食習慣、遺傳、代謝等均與其關系密切,可減少尿中抑制晶體形成物質分泌,加快結石形成[5-6]。本病初期無明顯癥狀,發病較為隱匿,隨著結石體積增大、位置改變等,患者可逐漸出現血尿、疼痛等癥狀,若不及時治療,還可并發感染,損傷腎臟功能。目前,臨床治療本病方法較多,如藥物、體外沖擊波碎石和手術等,其中藥物療程較長,難以快速緩解患者痛苦,體外沖擊波復發性較高,且對于高硬度結石清除率低。而手術仍是治療直徑>2cm腎結石的主要方法,但傳統開腹手術切口大,對機體創傷嚴重,且切口附近易形成瘢痕組織,影響美觀[7-8]。加之結石存在一定復發性,傳統手術難以反復進行,故上尿路結石手術方式的選取成為臨床關注重點。
經皮腎取石術是微創手術,其具有創傷小、恢復快、出血少等特點,已逐漸替代開腹手術成為上尿路結石的主要術式[9]。但隨著微創理念的推廣,臨床對于經皮腎取石術提出更高的要求,認為其標準通道過大,使得術中出血量相應增加,腎造瘺口較大,會增加術后并發癥風險,且對于腎盞狹窄患者而言,該手術取石難度較大。本文中,與對照組相比,觀察組手術時間長,離床活動和住院時間短,術中出血量、并發癥少,術后疼痛評分低,止痛藥使用率低,而兩組結石清除率相比無明顯差異,表明SMP在取得較高結石清除率的同時,可降低并發癥發生率,減少對機體的創傷。SMP相較于經皮腎取石術對機體創傷更小,在超聲引導下可進行精準穿刺,實時監測穿刺經過層面,避免對周圍組織造成損傷,且術中超細型腎鏡取拿方便,僅需置入超微型通道即可完成手術,無須再次擴張,利于減少術中出血量[10]。此外,SMP碎石范圍廣,可達腎盂和大部分腎盞,且負壓吸引下,碎石清除速度快,并減少取石鉗和網籃使用,但SMP術中操作較為精細,術中需將結石擊碎成直徑較小的碎片,故手術耗時較標準通道手術長[11-12]。
綜上所述,上尿路結石中應用SMP效果顯著,可取得與經皮腎取石術相當的結石清除率,但機體創傷更輕,術后疼痛評分低,且安全性高,利于機體盡早康復。

