皮疽諾卡菌腦膿腫1例
宋江勤,楊廣龍,周會霞,李 端,歐陽娟,胡曉蓉
諾卡菌病常見的為肺諾卡菌病和播散型諾卡菌病,半數以上肺諾卡菌病患者合并肺外疾病[1]。病原菌多由外傷進入皮膚或經呼吸道吸入引起感染[2],常見于各種原因所致的機體免疫功能低下患者[3],20%播散型諾卡菌病患者無明顯肺部受累表現,腦是最常見的播散部位。多數諾卡菌病患者存在免疫缺陷。我院從1例腦膿腫患者穿刺液中分離到1株皮疽諾卡菌,現報道如下。
1 臨床資料
1.1 一般情況與檢查
患者男,61歲,近1年來間歇出現咳嗽、咯痰,伴發熱,發熱時體溫在38.0℃左右,無午后低熱、盜汗及咯血,曾多次在本院住院治療,給予抗感染等治療后好轉出院,院外仍間歇咳嗽、發熱。2019年8月17日,因“間歇發熱、咳嗽1年余,再發5 d”,以“肺部感染”收入院。
患者近4年多次發生肺部感染,均在抗感染治療后好轉,有高血壓和冠心病病史,偶有暈厥史。T 37.3℃,P 76次/min,R 18次/min,BP 113/78 mmHg。2019年6月3日,胸部CT提示右上肺占位,病灶最大橫截面積約38 mm×30 mm。2019年7月12日,胸部CT提示雙肺感染伴局部支氣管稍擴張,病灶較前增多。2019年8月16日,胸部CT提示右上肺團塊病灶范圍較前明顯增大,同時合并支氣管擴張、肺氣腫、肺大泡。
入院后患者行CT引導下經皮肺穿刺檢查,送檢組織病理和微生物培養相關檢查,組織病理:呈慢性炎癥改變伴肺泡上皮輕度增生;免疫組化顯示CgA(-)、CK5/6(-)、SYN(-)、TTF-1(++);支氣管鏡肺泡灌洗液檢查見支氣管炎癥改變;灌洗液脫落細胞學:檢查未見癌細胞;肺泡灌洗液Gene Xpert 未檢出MTB-DNA。灌洗液、痰液抗酸染色未找到抗酸桿菌,革蘭染色也未找到細菌、真菌菌絲及孢子;分枝桿菌培養陰性。IgA、IgG、IgM、C3、C4正常。血常規WBC 13.6×109/L↑,NEU 0.765↑,CRP 64.67 mg/L↑,PCT 0.053 ng/L↑,CEA 12.23 μg/L ↑,CA125 46.4 U/mL↑。
患者經頭孢菌素及酶抑制劑類聯合氨基糖苷類抗生素及診斷性抗結核治療后,肺部感染未能好轉,同時出現譫妄、記憶力減退等神經系統癥狀。行腦部磁共振平掃+增強檢查,提示左側額葉占位,考慮腦膿腫,見圖1。
2019年8月30日,患者行CT引導下微創顱內膿腫穿刺抽吸引流術,抽出黃色膿性液體約10 mL,穿刺液送檢微生物實驗室:革蘭染色、普通細菌培養、厭氧菌培養、真菌培養,其中普通細菌培養24 h菌落經基質輔助激光解吸電離飛行時間質譜(MALDI-TOF-MS)鑒定為皮疽諾卡菌,可信度99.9%。
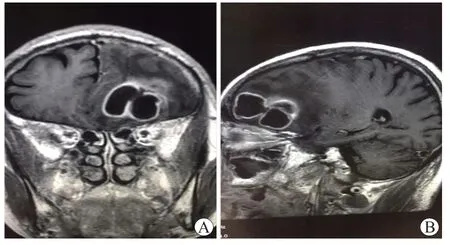
圖1 2019年8月23日腦部磁共振Figure 1 Brain magnetic resonance imaging on August 23, 2019
1.2 診斷與治療
患者老年男性,伴隨慢性阻塞性肺疾病(COPD)、支氣管擴張、肺氣腫等呼吸系統疾病,住院診療期間出現譫妄、記憶力減退等神經系統癥狀,磁共振提示:左側額葉占位,考慮腦膿腫。顱內膿腫穿刺抽吸物培養結果為皮疽諾卡菌。診斷皮疽諾卡菌腦膿腫。患者經口服甲氧芐啶-磺胺甲唑(1.2 g-5.0 g,2次/d)和靜脈注射阿米卡星 (0.4 g,1次/d)治療3個月后,顱內占位病變明顯縮小,肺部右上肺團塊病灶明顯吸收。
2 討論
絕大多數諾卡菌弱抗酸染色、鍍銀染色陽性,諾卡菌生長相對緩慢,菌落形成可能需要長達2周時間。諾卡菌的生長與其他常見病原體相差很大,因此當懷疑諾卡菌病時應加強與實驗室的溝通,以期最大限度地提高分離陽性率[1]。
諾卡菌肺炎常需要進行支氣管鏡或經皮肺活檢,應詳細詢問病史并徹底仔細查體以充分評估諾卡菌性肺炎是否存在病灶播散,如有癥狀或體征提示顱內受累應進行頭顱CT或MRI檢查。考慮該患者通過呼吸道吸入該菌致肺部感染,血行播散致腦部引起腦膿腫。
本病例在首次經皮肺穿活檢組織培養時為陰性,可能是活檢部位未取到有價值的病灶組織,導致最后培養陰性。
諾卡菌感染的外科治療原則與其他細菌性疾病相似。診斷不明、膿腫較大且容易穿刺或藥物治療欠佳的腦膿腫應穿刺、引流或切除。小的或不宜穿刺的腦膿腫患者應接受藥物治療,初始治療應采用藥物聯合治療,可選藥物包括甲氧芐啶-磺胺甲唑[4]、阿米卡星、頭孢曲松或亞胺培南,本病例選用甲氧芐啶-磺胺甲唑(1.2 g-5.0 g,2次/d)和靜脈注射阿米卡星(0.4 g,1次/d)治療,取得了較滿意的治療效果。一般治療1~2周內臨床會明顯改善,但也可能需要更長時間,尤其是中樞神經系統感染,本病例治療時間達3個月。獲得確切的臨床改善后,可簡化為單藥口服維持治療,長期口服磺胺類藥物有一定的不良反應,應注意檢測患者的肝腎功能,并隨訪顱內影像學以記錄病灶變化情況[1]。

