缺血性卒中衛生經濟學評價模型結構研究
王芳旭,陶立波
卒中是導致人類殘疾和死亡的主要疾病之一,急性缺血性卒中(acute ischemic stroke,AIS)約占全部卒中的80%[1]。據統計,2013年中國卒中的年齡標化患病率為1114.8/10萬,發病率為246.8/10萬,病死率為114.8/10萬[2]。中國卒中現患人數高居世界首位,卒中所致傷殘調整生命年高于其他所有疾病。卒中發病率在過去20年呈上升趨勢[3],加之人口老齡化持續加劇等問題,卒中的疾病負擔持續增高,將給中國社會帶來巨大壓力。
AIS治療最有效的方法是缺血再灌注,包括靜脈溶栓、動脈溶栓、動靜脈聯合溶栓、機械碎栓/取栓、急診血管造影和支架置入等治療。近年來血管內取栓等新技術獲得了越來越多的應用,在顯著提高閉塞血管再通率、延長治療時間窗的同時,也增加了治療成本。因此,新的AIS治療手段能否有效的推廣應用,一定程度上取決于其經濟性如何,研究者需要對不同治療方案的成本投入和健康產出進行經濟性評價,以支持相關醫學決策。
在衛生經濟學評價中,決策分析模型是幫助構建決策分析框架、計算期望成本和期望產出的重要工具,其中常用的兩類模型為決策樹和馬爾科夫模型。在同一項衛生經濟學評價研究中采用不同結構的評價模型,其研究結果會存在差異,并可能包含偏性。因而,構建和應用合理規范的評價模型對經濟學評價非常重要。目前,不同研究文獻中缺血性卒中的經濟學評價模型結構各異,且鮮有對此疾病領域評價模型結構的梳理研究。為此,本文將系統檢索國內外缺血性卒中相關衛生經濟學評價文獻,歸納不同評價中模型構建的基本框架和邏輯,為規范我國的缺血性卒中衛生經濟學評價和提高相關研究質量提供參考和支持。
1 數據來源與方法
1.1 文獻檢索 計算機檢索中國知網、萬方數據知識服務平臺、PubMed和Web of science數據庫,檢索的文獻發表時間為2004年1月1日-2019年8月20日。根據不同文獻數據庫檢索式的特點制訂相應的檢索策略。中文檢索詞包括:缺血性卒中、腦梗死、缺血性腦卒中、缺血性中風、最小成本、成本效果、成本效用、成本效益、經濟學評價、模型;英文檢索詞包括:acute ischemic stroke、cerebral infarction、cost-effectiveness、cost-utility、cost-benefit、economic evaluation、model、simulation。
1.2 納入與排除標準 ①研究設計:國內外公開發表的缺血性卒中臨床干預相關的衛生經濟學評價研究;②研究對象:確診的缺血性卒中患者;③干預措施與對照選擇不限;④研究方法:基于模型技術的衛生經濟學評價研究;⑤文種為中文或英文;⑥排除摘要及原文不可及的文獻,排除綜述等非經濟學評價研究。
1.3 數據提取 按照納入和排除標準進行文獻篩選,獲取滿足條件的文獻。由于本研究重點關注模型的結構和邏輯,因此數據提取內容主要為:模型類型、研究視角、模型參數來源、模型結構。
1.4 模型結構評價標準 ①模型結構展示的清晰性;②模型結構與疾病轉歸過程的一致性;③模型結構所描述的疾病過程和臨床路徑邏輯關系的合理性;④模型參數與結構的匹配程度;⑤模型中模擬的問題、模型結構、模型假設表述的詳盡性,模型具有足夠的透明度[4-5]。
2 結果
2.1 文獻檢索結果 共獲取AIS經濟學評價文獻354篇,其中中文102篇、英文252篇。進一步閱讀標題、摘要及全文并研究詳細信息后,最終納入20篇[6-25],其中決策樹模型3篇、馬爾科夫模型17篇。文獻篩選過程如圖1所示,納入分析的模型結構詳見表1。
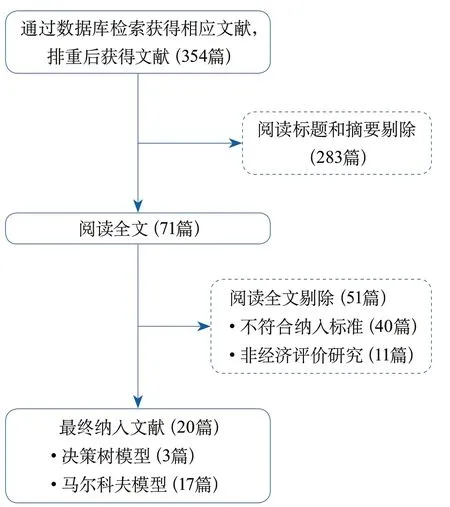
圖1 文獻篩選流程圖
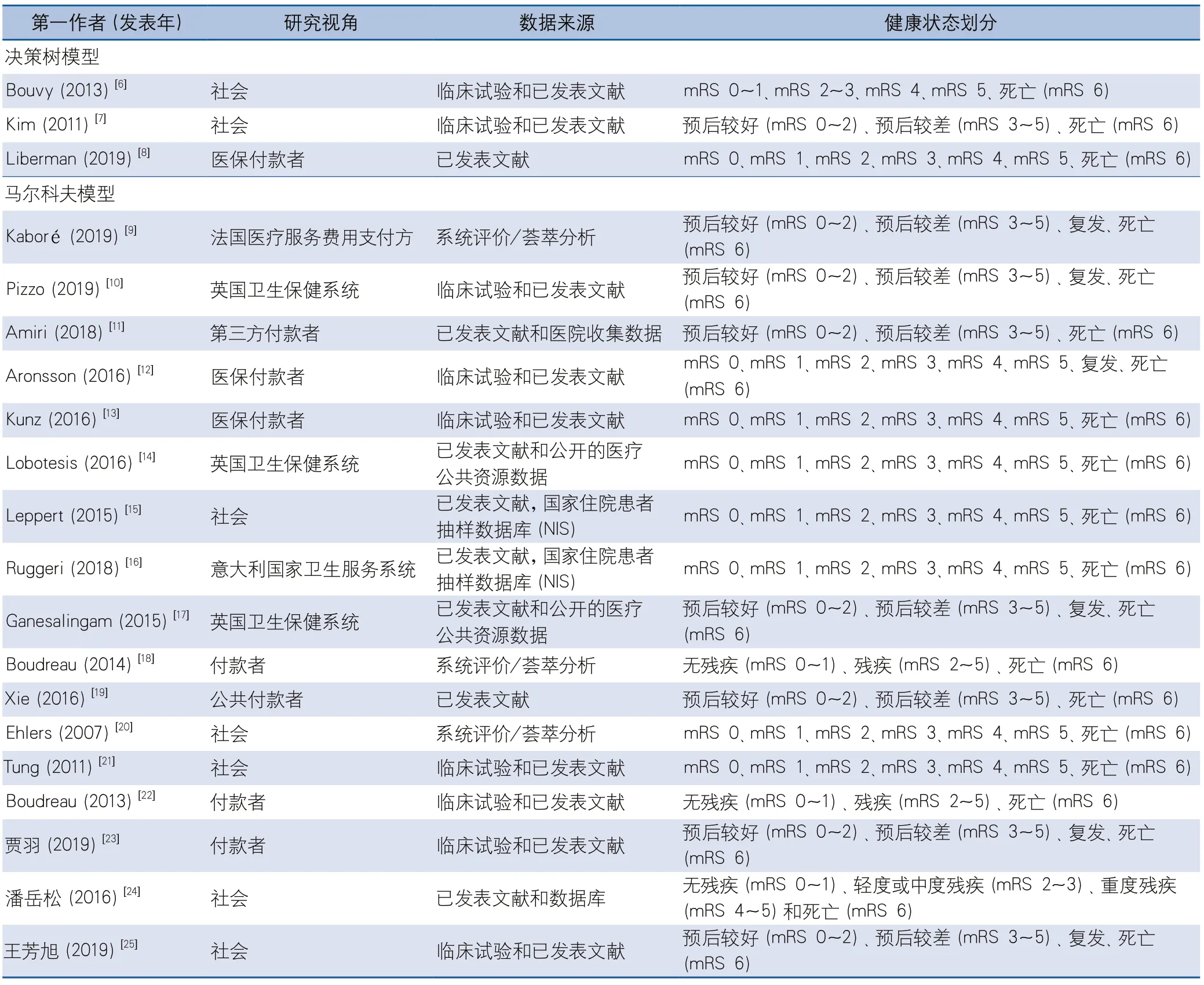
表1 納入文獻
2.2 決策樹模型結構分析 衛生技術評價中,決策樹模型是臨床決策分析中最常用的模型,通常適用于病程較短的急性疾病研究工作。決策樹模型由決策節點、機會節點、最終節點、疾病狀態、分支概率、路徑構成。研究者常構建決策樹模型以評價缺血性卒中患者急性期的短期治療結果,并以Markov隊列代替決策樹模型終點,以評價長期的健康產出和成本。缺血性卒中決策樹模型的決策節點多為不同治療策略,如靜脈溶栓、機械取栓、常規治療等;機會節點多為是否有顱內出血、是否再通、是否有動脈閉塞。
Bouvy等[6]的研究采用決策樹模型,其模型的構建,以是否進行靜脈溶栓、動脈溶栓、動靜脈聯合溶栓、保守治療為決策節點,以是否動脈閉塞、出血、再通為機會節點;類似的,Kim等[7]的研究以靜脈溶栓后有無介入常規動脈造影為決策節點,以血管造影是否閉塞和再通為機會節點。Kaboré等[9]的研究采用決策樹與馬爾科夫相結合的模型,以不同治療策略作為決策節點,即靜脈溶栓是否配合機械取栓,根據AIS患者90 d mRS評分劃分健康狀態,并構成患者進入馬爾科夫模型的初始分布狀態(圖2)。
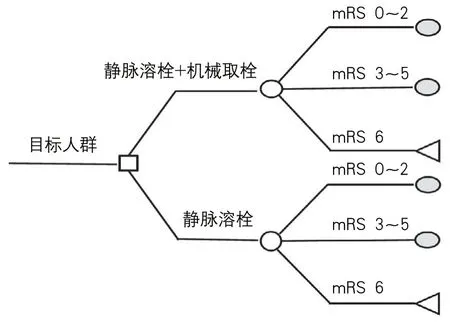
圖2 缺血性卒中決策樹模型
2.3 馬爾科夫模型結構分析 AIS患者經救治后,進入恢復期和后遺癥期。在此期間,卒中患者疾病逐漸進展并有復發風險,最終將發展為死亡等終點事件。基于文獻檢索結果,缺血性卒中治療技術的長期評價研究大都采用馬爾科夫模型,其模型結構是基于缺血性腦卒治療后患者疾病進程劃分的;模型循環周期以3個月、1年較為常見;模型研究時限通常取10年、30年,乃至終生。
缺血性卒中馬爾科夫模型的基礎構架是3狀態模型,模型狀態的劃分方式一般有兩種,第一種:無顯著殘疾狀態(mRS 0~2)、殘疾狀態(mRS 3~5)、死亡(mRS 6)(圖3A);第二種:無殘疾狀態(mRS 0~1)、殘疾狀態(mRS 2~5)、死亡(mRS 6)(圖3B)。此外,模型的遷移路徑也略有不同,一種是患者進入模型第一年,在無顯著殘疾狀態與殘疾狀態間可以自由轉移,但在第一年后殘疾狀態則無法恢復(圖3A);另一種是患者進入模型后,只能保持在當前狀態或進入到更糟糕的狀態,沒有恢復的可能(圖3B)。
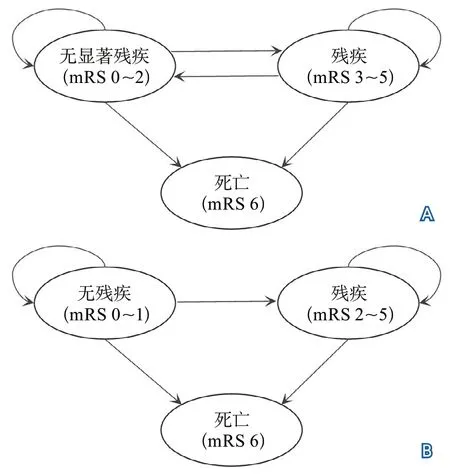
圖3 3狀態馬爾科夫模型
基于圖3A的3狀態模型,為體現卒中復發狀態對成本和效用的影響,研究者將卒中復發作為臨時狀態納入到模型中,成為4狀態馬爾科夫模型。其健康狀態劃分為:無顯著殘疾(mRS 0~2)、殘疾(mRS 3~5)、卒中復發和死亡(mRS 6)。患者可以在四種疾病狀態之間進行轉換,每個周期結束后,患者會停留在當前的健康狀態,或因復發卒中而轉移到更低的健康狀態,或因復發卒中或非卒中原因而死亡。同樣假設患者進入模型1年期間,在無顯著殘疾狀態和殘疾狀態之間會相互轉移;AIS發生后第2年開始,無顯著殘疾狀態和殘疾狀態之間不會相互轉移(圖4A)。
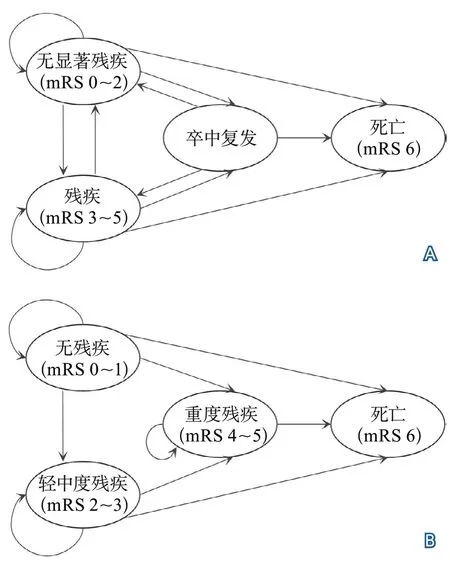
圖4 4狀態馬爾科夫模型
基于圖3B的3狀態模型,可以將疾病進程進一步細分。將殘疾狀態進一步劃分為輕中度殘疾(mRS 2~3)和重度殘疾(mRS 4~5),形成4狀態馬爾科夫模型(圖4);將疾病狀態分為5個階段,形成7狀態馬爾科夫模型:無癥狀(mRS 0)、有癥狀但無殘疾(mRS 1)、輕度殘疾(mRS 2)、中度殘疾(mRS 3)、中重度殘疾(mRS 4)、重度殘疾(mRS 5)、死亡(mRS 6)(圖5)。在7狀態馬爾科夫模型基礎上,如果將卒中復發對成本和效用的影響包含到模型中,則形成8狀態馬爾科夫模型(圖6)。
3 討論
本研究系統綜述了基于模型法開展的缺血性卒中衛生經濟學評價研究,對不同研究中缺血性卒中評價模型的結構和邏輯進行了比較和分析。根據文獻研究結果,目前該疾病的經濟學評價中主要應用決策樹模型和馬爾科夫模型,其中決策樹模型主要用于評價缺血性卒中患者急性期的短期治療結果,而馬爾科夫模型主要用于長期的健康產出和成本評價,評價模型中以決策樹與馬爾科夫相結合的模型最常見,不同的研究基于其對疾病發生發展的不同理解,構建了包括3、4、7及更多狀態的評價模型。
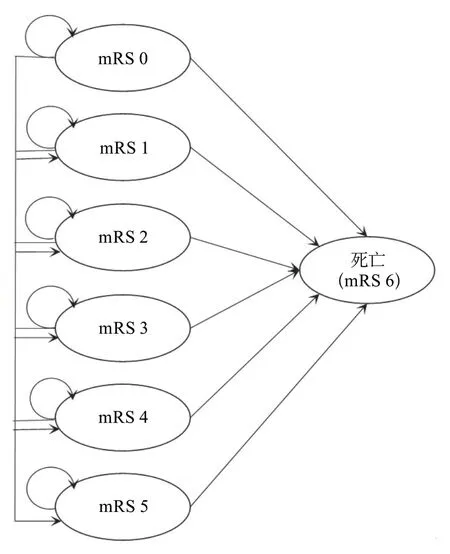
圖5 7狀態馬爾科夫模型
卒中評價模型是對卒中疾病發生發展的模擬和簡化。基于建立完成的卒中評價模型,輸入不同干預措施治療卒中后對應的模型參數,就可以對不同干預措施治療卒中后的健康產出和成本進行評價,因此評價模型構建的合理與否,將直接影響模型分析結果。基于卒中疾病的復雜性,即使針對同一研究項目,不同研究者也可能設計不同的模型結構,其中尤以馬爾科夫模型差異最大。從研究文獻來看,不同的經濟學評價研究中卒中模型的狀態劃分和遷移路徑的設置存在差別。
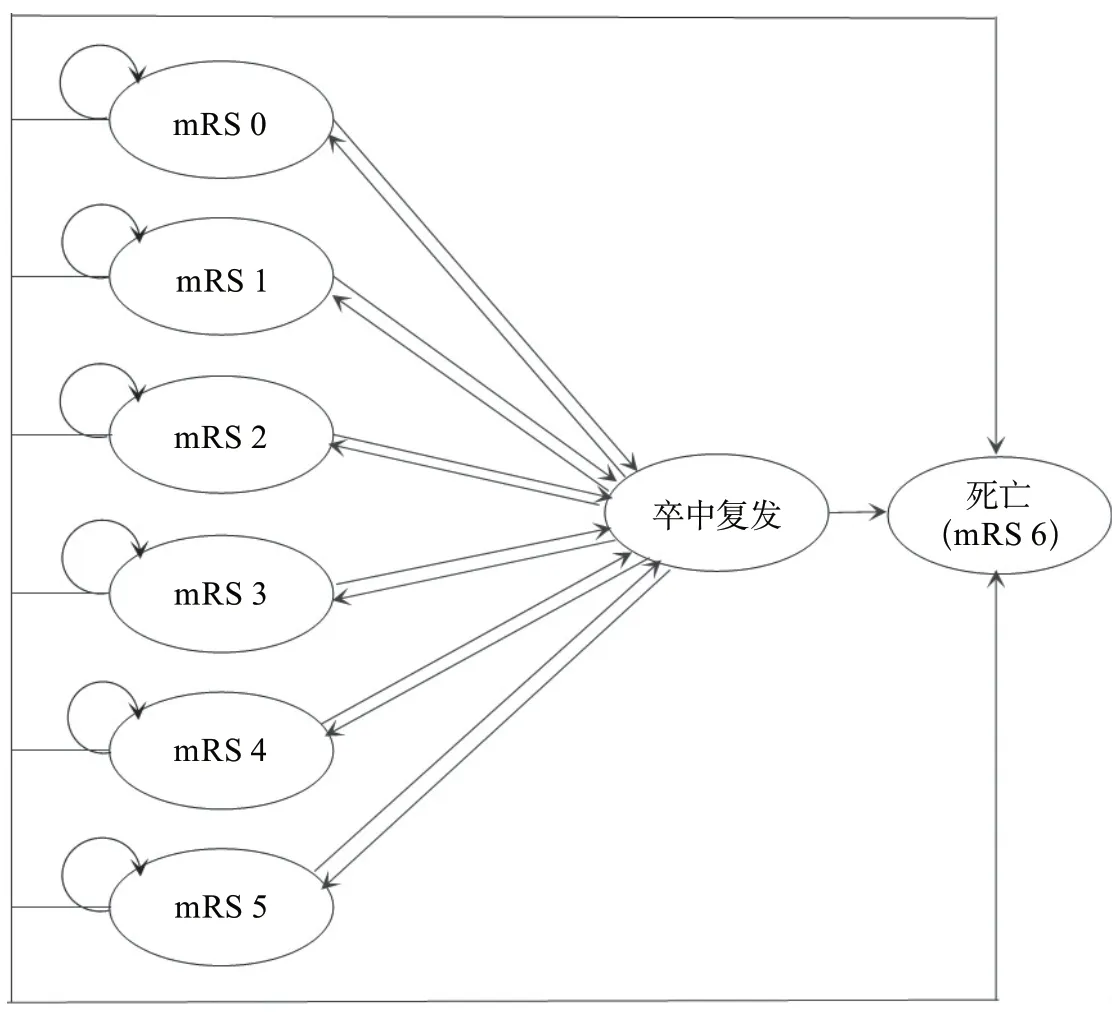
圖6 8狀態馬爾科夫模型
首先,雖然卒中疾病狀態都是基于mRS評分劃分的,但不同模型中基于mRS評分劃分模型狀態的方式不同。評價文獻中劃分方式主要有四種:第一種是將mRS 0~2的患者定義為無顯著殘疾狀態,mRS 3~5的患者定義為殘疾狀態,mRS 6的患者定義為死亡;第二種是將mRS 0~1劃分為無殘疾狀態,mRS 2~5劃分為殘疾狀態,mRS 6為死亡狀態;第三種是將mRS 0~1劃分為無殘疾狀態,mRS 2~3劃分為輕中度殘疾狀態,mRS 4~5劃分為重度殘疾狀態,mRS 6為死亡狀態;第四種是直接按照量表中的等級,即mRS 0為無癥狀狀態,mRS 1為有癥狀但無殘疾狀態,mRS 2為輕度殘疾狀態,mRS 3為中度殘疾狀態,mRS 4為中重度殘疾狀態,mRS 5為重度殘疾狀態,mRS 6為死亡狀態。國際上對功能結局指標普遍接受的統計分析方法是把資料轉換成二分類資料進行分析,把患者分為預后良好和預后不良兩類結局,但目前很多研究并未將結局資料轉換成二分類資料進行統計分析[26],因而部分研究者直接根據臨床試驗中mRS評分結果設定模型狀態,不進行分組。這種模型狀態劃分方法雖然可以更精確地模擬卒中疾病的發生發展,但同時也大大增加了模型參數收集和計算的難度。模型的構建一方面要正確反映疾病轉歸特點以及干預措施對疾病轉歸過程的影響,另一方面要適當簡化,提高參數收集和計算的可行性。前三種模型狀態的劃分方式對mRS評分進行了分組,但分組方式不同。目前臨床上沒有統一的mRS量表分界值來定義卒中預后不良的結局。Boudreau等[18]評價文獻中給出了模型狀態劃分的證據支持,但也有文獻中未作說明。
其次,對于復發狀態的設置,不同評價文獻中也不盡相同。卒中是高復發率疾病,只要風險因素存在,就有可能再復發。且卒中復發會增加治療費用、降低生命質量,因而模型中設置復發狀態是必要的。
最后,不同評價文獻中模型的遷移路徑也存在一定差異。Kaboré等[9]評價文獻中模型第一年在無顯著殘疾狀態和殘疾狀態之間會相互轉移,但其他一些模型中無顯著殘疾狀態和殘疾狀態之間是不可逆的。
本研究存在以下局限性:檢索文獻均是公開發表文獻,且僅限于用中文或英語撰寫的全文文章,不包括其他語言的文獻。此外,還排除了會議摘要或海報展示,因為這些文獻沒有提供評價模型結構的詳細信息。因此,本研究納入的文獻可能不全面,所分析的模型可能存在遺漏。
綜上所述,衛生經濟學評價中,經常通過模型對疾病發生發展進行模擬,以評價不同衛生技術的經濟性,其中評價模型往往是研究的核心和骨架。如果對模型結構進行有意識地選擇和調整,評估結果就會產生偏差,研究的可信度就難以保證,所以有必要對模型的構建進行規范。目前卒中經濟學評價模型尚未形成規范,因此需要相關臨床專家、流行病學專家、衛生經濟學專家等多領域專家的共同努力,基于我國缺血性卒中疾病特征和臨床治療路徑,對缺血性卒中衛生經濟學評價模型進行恰當地規范,從而提高缺血性卒中經濟學評價研究的規范性和可靠性。
【點睛】缺血性卒中衛生經濟學評價模型結構各異,歸納不同評價模型的基本框架和邏輯,對提高缺血性卒中經濟學評價研究的規范性和可靠性具有重要意義。