正念減壓療法在胃食管反流病患者中的應用效果研究
倪麗萍,杜麗云,叢衍群,董 惠,盧 丹,鄭培奮
浙江醫(yī)院,浙江杭州 310013
胃食管反流病(gastroesophageal reflux disease,GERD)是指胃、十二指腸內(nèi)容物異常反流至食管引起反流、燒心等食管癥狀和/或并發(fā)癥,其在世界范圍內(nèi)的患病率為13.3%,且有逐年上升趨勢[1]。目前主流的治療措施,包括內(nèi)科應用質(zhì)子泵抑制劑等藥物、內(nèi)鏡下抗反流治療以及外科抗反流手術干預等均未能充分控制GERD的癥狀和/或并發(fā)癥。研究顯示部分GERD患者存在精神、心理狀態(tài)異常,這可增強患者對癥狀的感受性,使其在受到內(nèi)外環(huán)境刺激和情緒影響時易引起癥狀復發(fā)或加重[2]。此外,負面情緒還會對患者的自我管理和醫(yī)囑依從性產(chǎn)生消極影響。正念減壓療法(mindfulness-based stress reduction,MBSR)是正念療法的一種,最早應用于醫(yī)學治療領域,其立意在輔助(而非取代)一般的醫(yī)療行為,目的在于教導患者運用自己內(nèi)在的心身力量,以正念禪修的方式來處理壓力、疼痛和疾病[3]。本研究擬將MBSR應用于GERD患者,旨在探討其對患者的焦慮、抑郁狀態(tài)及臨床癥狀的影響,以期為臨床護理治療提供參考。
1 對象與方法
1.1 對象
本研究經(jīng)醫(yī)院倫理委員會審查批準。納入標準:以“反流和/或燒心”癥狀為主訴;胃食管反流病問卷(Gerd Q)評分≥8分[4];焦慮自評量表(Self-Rating Anxiety Scale, SAS)評分與抑郁自評量表(Self-Rating Depression Scale,SDS)評分[5]提示伴有焦慮和/或抑郁狀態(tài);患者簽署知情同意書,自愿參加本研究。排除標準:半年內(nèi)胃鏡檢查顯示存在食管裂孔疝、消化性潰瘍、上消化道腫瘤等疾患;患有嚴重的心、腦、腎及呼吸系統(tǒng)疾病;妊娠及哺乳期;惡性腫瘤患者;嚴重失能無法參與研究者。脫落標準:患者或家屬不愿繼續(xù)參加研究者,入組后發(fā)生嚴重軀體疾病者,違反本研究的其他原因如轉診等。使用樣本量估算軟件PASS計算樣本量約為50例,考慮脫落情況,樣本量增加20%,最終確定樣本量為60例。采用方便抽樣法,選取2015年8月至2017年9月于浙江醫(yī)院消化內(nèi)科門診就診的60例患者,采用隨機數(shù)字表將患者分為觀察組和對照組各30例,其中觀察組1例患者因嚴重軀體疾病住院無法完成調(diào)查,對照組2例患者因轉院無法參與活動,57例患者完成全部研究,總隨訪率95%。兩組患者性別、年齡、病程及干預前Gerd Q評分、SAS評分、SDS評分等一般資料比較差異無統(tǒng)計學意義,見表1。

表1 兩組患者一般資料比較
1.2 方法
1.2.1對照組
進行常規(guī)藥物治療,艾司奧美拉唑鎂腸溶片20 mg,1次/d,早餐前30 min口服。同時發(fā)放GERD宣教彩頁并給予健康宣教:向患者解釋疾病的病因、發(fā)病機制、臨床表現(xiàn)和生活中容易誘發(fā)疾病的因素,使患者對自身疾病和生活方式有正確積極的認識,引導患者釋放焦慮、抑郁、壓力等負性情緒,保持樂觀心態(tài);叮囑患者飯后30 min內(nèi)不能平臥,不攝入刺激性食物,戒煙酒,體質(zhì)量超標者適當減重,減少每日攝入熱卡總量,睡前2~3 h避免飽餐,臥位時抬高床頭等。要求患者于入組第4周、第8周復診。藥物于入組時及入組后第4周末第一次復診時免費發(fā)放,每次4盒。干預時長為8周。
1.2.2觀察組
在對照組基礎上給予MBSR干預,地點為消化內(nèi)科胃腸動力室,每周1次,每次3~6人參加。課程每次用時45 min,分為理論講解(15 min)、練習(15 min)、討論和解答(15 min)。第1~2周:研究者介紹MBSR的基本原理和概述,發(fā)放MBSR手冊,解釋規(guī)則(如定期出勤,家庭練習,每周練習次數(shù)等);講解并練習正念靜坐冥想,即患者處于安靜的環(huán)境中,觀察腦海中出現(xiàn)的思維、念頭、情緒、沖動等,并體驗其產(chǎn)生和消失的過程,重點在于關注當下的心理體驗,客觀地接納,不批評、不排斥。逐漸引導患者在消極情緒出現(xiàn)時,客觀、及時做出合理的反應。第3周:指導患者重溫正念靜坐冥想;講解并練習正念身體掃描,即患者平臥,囑其放松身體,閉眼,待其完全放松后,根據(jù)音頻的引導,患者依序將注意力集中于身體的各個部位,從腳趾開始,依次向上,最后至頭頂,用心體會這些部位,并告知患者覺察和認同體內(nèi)的任何感受或感覺,這對減輕壓力、焦慮和身體疼痛有幫助。第4周:指導患者重溫正念身體掃描;講解并練習正念步行冥想,即引導患者留意腳部的每個動作,如抬起、向前移動及落地,感受腳掌每一個部位觸及地面的感覺,注意行走時身體的移動及雙手的擺動。第5~6周:指導患者重溫正念步行冥想;講解并練習正念瑜伽或坐禪,為其示范瑜伽動作,通過輕柔的瑜伽伸展運動,引導患者通過各種姿勢的伸展和運動,增強意識和平衡,患者練習瑜伽時感受軀體不適可進行坐禪練習,該組練習的目的在于幫助患者體會身體內(nèi)部的感受,體驗自身的感受、思緒的產(chǎn)生、發(fā)展、變化,直到消失。第7~8周:指導患者重溫正念瑜伽或坐禪;對所有練習技巧進行回顧性討論,交流、分享經(jīng)驗,總結MBSR練習后給自己帶來的改變,讓患者意識到MBSR可促進健康,鼓勵患者在學習MBSR之后將其主動運用于日常生活中。每一次干預時鼓勵患者提出練習中存在的疑問,及時予以耐心解答;并預約下一次課程時間。每次干預結束由首診護士作為研究助理完成觀察清單,以評估患者對這些項目的完成情況,使用微信語音等方式提醒患者每天練習。根據(jù)MBSR合格性指標,即至少參加MBSR課程6次、每周至少練習6 d及每天至少15~45 min。干預時長為8周。
1.3 效果評價
1.3.1評價指標
1.3.1.1 SAS和SDS評分
SAS和SDS各由20條目組成,按1~4級評分,“沒有或很少時間有”得1分,“小部分時間有”得2分,“相當多時間有”得3分,“絕大部分或全部時間都有”得4分。在自評者評定結束后,將20條目得分相加得總粗分,標準分=粗分×1.25后取整數(shù)分值[5]。標準分越高代表癥狀越嚴重。按照中國常模,SAS標準分的分界值為50分,其中50~59分為輕度焦慮,60~69分為中度焦慮,69分以上為重度焦慮;SDS標準分分界值為53分,其中53~62為輕度抑郁,63~72為中度抑郁,72分以上為重度抑郁。
1.3.1.2 Gerd Q評分
包括6個問題,其中包括4個反流相關癥狀問題,即陽性問題(A1燒心,A2反流;C1睡眠障礙,C2非處方藥物);2個反流負相關癥狀問題,即陰性問題(B1上腹痛,B2惡心)。要求患者回憶過去1周內(nèi)各癥狀發(fā)生的頻率,頻率分為4個等級,陽性問題隨癥狀發(fā)作頻率增加其評分增加,過去1周內(nèi)以上癥狀不出現(xiàn)計0分,有1 d出現(xiàn)計1分,2~3 d出現(xiàn)計2分,4~7 d出現(xiàn)計3分;陰性問題評分標準則與之相反,其頻率等級分別對應3分、2分、1分、0分,將評分總和相加,評分≥8,擬診斷為GERD[4]。評分越高代表GERD診斷越精確。
1.3.2評價方法
分別于干預前、干預4周后、干預8周后由研究者對兩組患者完成SAS、SDS評分和Gerd Q評分。
1.4 統(tǒng)計學方法
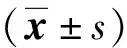
2 結果
2.1 兩組患者SAS評分比較
干預后兩組SAS評分均較干預前下降,且在時間、組間維度比較,且有統(tǒng)計學意義(P<0.05),兩組患者干預前、干預4周后、干預8周后SAS評分比較見表2。

表2 兩組患者SAS評分比較
2.2 兩組患者SDS評分比較
干預后兩組SPS評分均較干預前下降,且在時間、組間維度比較具有統(tǒng)計學意義(P<0.05),兩組患者干預前、干預4周后、干預8周后SDS評分比較見表3。

表3 兩組患者SDS評分比較
2.3 兩組患者Gerd Q評分比較
干預后兩組Gerd Q評分均較前下降,但僅在時間維度比較具有統(tǒng)計學意義(P<0.05),兩組患者干預前、干預4周后、干預8周后Gerd Q自測量表評分比較見表4。

表4 兩組患者Gerd Q評分比較
3 討論
3.1 MBSR對GERD患者焦慮以及抑郁狀態(tài)的影響
MBSR作為一種新的臨床輔助治療手段,能夠通過身體掃描、冥想和正念瑜伽的方式來改善患者的軀體不適及心理感受,在干預過程中促進患者以平和開放的心態(tài)與指導者進行溝通,從而使患者獲得心理社會支持[6]。多項研究[7-9]顯示了MBSR在減輕焦慮和壓力方面的優(yōu)勢。本研究結果顯示,干預前兩組患者SAS及SDS評分差異無統(tǒng)計學意義,干預8周后觀察組SAS及SDS評分均低于對照組,且在時間、組間維度比較差異有統(tǒng)計學意義。由此可見,MBSR干預較單純傳統(tǒng)的臨床健康教育更加有益于患者心身狀態(tài),可以更好地減輕患者的焦慮、抑郁狀態(tài)。
3.2 MBSR對GERD患者癥狀的影響
本研究中將入組GERD患者隨機分為觀察組與對照組,通過8周干預,Gerd Q自測量表評分顯示干預后較干預前患者7 d內(nèi)主訴GERD癥狀減少,差異具有統(tǒng)計學意義,提示所有入組患者癥狀均有改善,治療有效。究其原因,兩組患者均接受了良好的健康宣教,包括飲食習慣、作息規(guī)律、臥位抬高床頭等以及疾病相關醫(yī)學知識,同時接受了正規(guī)的口服藥物治療,這也與目前關于治療GERD的多數(shù)國內(nèi)外指南推薦相符。另外本研究發(fā)現(xiàn)同時接受MBSR干預的觀察組患者的整體療效在完成干預8周后與對照組相比差異并無統(tǒng)計學意義。8周的MBSR干預雖然一定程度減輕了患者的焦慮、抑郁狀態(tài),但對GERD癥狀的改善并未顯示出獨特的優(yōu)勢。這一現(xiàn)象可能有以下幾個原因:本研究時限較短,而MBSR主要涉及到“注意力調(diào)整”“身體(內(nèi)部)覺察”“情緒調(diào)整”以及“自我看法的改變”這幾個獨立又相互影響的組成部分,并最終實現(xiàn)增強“自我調(diào)節(jié)”能力;MBSR是一種心理認知狀態(tài)的改變,習慣的改變往往較為困難,需要較長時間,當正性觀念形成后對于患者今后的生活質(zhì)量所起到的改善也會表現(xiàn)出遠期優(yōu)勢,尤其對于正規(guī)治療8周而出現(xiàn)停藥后癥狀復發(fā)的GERD患者以及難治性GERD患者。綜上,MBSR對GERD患者短期內(nèi)改善癥狀的效果不明顯。
3.3 研究中的不足
對于MBSR在GERD患者中的應用研究還存在一定的局限性,例如區(qū)域限制導致了本研究樣本量較小,8周的隨訪時間較短,對GERD癥狀控制的長期影響尚有待進一步隨訪分析。同時,有研究指出,精神心理因素的影響在非糜爛性GERD患者中更為多見,非糜爛性GERD患者往往伴有焦慮或抑郁等精神心理癥狀[10]。本研究未能將患者細分為糜爛性GERD與非糜爛性GERD。未來在更大樣本量、更長隨訪時間的基礎上著重于針對非糜爛性GERD患者進行MBSR干預研究, 或能得到更有價值的臨床結論。

