自助式認知行為干預聯(lián)合鹽酸萬拉法新膠囊在GAD患者中的應用價值
張進周
廣泛性焦慮癥(generalized anxiety disorder,GAD)為臨床常見精神障礙性疾病,據(jù)報道,約33.7%患者一生受焦慮癥影響,嚴重者甚至出現(xiàn)自殺傾向[1]。目前藥物為臨床治療GAD主要手段,如鹽酸萬拉法新膠囊為苯乙胺抗抑郁藥,具有抑制5-HT、去甲腎上腺素再攝取的雙重作用,可調(diào)節(jié)神經(jīng)中樞,以達到抗焦慮作用[2]。但臨床治療過程中發(fā)現(xiàn),部分患者因缺乏有效支持、輔導,受情緒障礙影響,治療依從性較差,難以達到理想用藥效果。自助式認知行為干預主要通過電話、互聯(lián)網(wǎng)等對患者進行遠程指導,具有患者獲取方便等優(yōu)勢,英國國家健康和臨床研究所發(fā)布的臨床指南中明確提出自助式認知行為干預為預防心理疾病有效方法[3]。睡眠質(zhì)量影響人類生命活動與生存質(zhì)量,也是GAD患者身心健康的一種臨床表現(xiàn)。鑒于此,本研究選取我院GAD患者98例,旨在探討自助式認知行為干預聯(lián)合鹽酸萬拉法新膠囊對其睡眠質(zhì)量的影響。報告如下。
1 資料與方法
1.1 一般資料 選取2019年3月至2020年2月我院GAD患者98例,采用隨機數(shù)字表分為研究組49例,對照組49例。對照組男21例,女28例;年齡22~53歲,平均年齡(37.48±5.16)歲;病程3個月~3年,平均病程(1.54±0.55)年;體質(zhì)量43~72 kg,平均體質(zhì)量(57.15±6.02)kg;文化程度:小學及以下13例、初中及高中20例、大專及以上16例。研究組男19例,女30例;年齡21~54歲,平均年齡(36.69±5.40) 歲;病程4個月~4年,平均病程(1.60±0.51) 年;體質(zhì)量42~73 kg,平均體質(zhì)量(56.77±6.31)kg;文化程度:小學及以下12例、初中及高中21例、大專及以上16例。兩組基線資料(性別、年齡、病程、體質(zhì)量、文化程度)均衡可比(P>0.05)。
1.2 選取標準 納入標準:首次確診為GAD;具有微信使用習慣;具有獨立書寫、閱讀能力;知情本研究并簽署同意書。排除標準:合并甲狀腺疾病;合并心臟等器質(zhì)性病變者;嗎啡、可待因、酒精等物質(zhì)濫用者;存在自殺傾向者;語言理解、溝通能力低下者;對本研究藥物過敏者;精神活性物質(zhì)、器質(zhì)性精神病或非成癮物質(zhì)所致焦慮;合并其他精神疾病。
1.3 方法
1.3.1 對照組 采用鹽酸萬拉法新膠囊(成都康弘藥業(yè)集團股份有限公司,國藥準字H19980051)治療,口服,初始劑量25 mg/d,治療3 d后每2 d調(diào)整1次服藥劑量,每次增加25 mg,于14 d內(nèi)調(diào)整劑量至150 mg,治療期間若發(fā)生嚴重用藥反應或患者無法耐受不良反應,需減少用藥劑量。
1.3.2 研究組 于對照組基礎上采用自助式認知行為干預,具體干預內(nèi)容包括以下3個階段。
1.3.2.1 準備階段(為期2周) 建立干預平臺,由2名護師、1名精神科醫(yī)師組建認知行為干預自助小組,指導患者通過掃描科室二維碼進入“天天好心情”微信群,小組成員于微信群內(nèi)對本次干預目的、時間、過程等進行介紹,每晚19:00推送1篇GAD相關文章(如焦慮誘發(fā)因素、如何認清自身焦慮、焦慮常見應對方式、焦慮與睡眠關系等),鼓勵患者于微信群內(nèi)表達內(nèi)心想法,并進行自我評估。
1.3.2.2 實施階段(為期3.5周) ①認知思維剖析:以案例、圖文形式推送GAD患者想法與感受關系、可替代性認知、面對焦慮時所產(chǎn)生的災難化想法,鼓勵對自身面對焦慮時產(chǎn)生想法及可替代思維進行記錄,并于群內(nèi)組織進行集體討論。②行為技巧指導:推送放松訓練、暴露療法具體操作相關內(nèi)容,結(jié)合音頻、視頻指導患者依照操作內(nèi)容進行訓練,患者可選擇適合自身的方法進行實際應用。③用藥知識學習:推送遵醫(yī)用藥必要性、藥物治療注意事項、常見誤區(qū)等,以促進患者將認知行為干預與藥物治療相結(jié)合。
1.3.2.3 鞏固階段(為期2.5周) 鼓勵患者于生活中對抗那些因害怕而回避的事物,并推送如何克服焦慮癥狀、如何創(chuàng)造健康生活方式相關內(nèi)容,每天于群內(nèi)邀請1名患者,對生活中所遇到的阻礙、抗焦慮想法進行分享,并給予相應肯定、鼓勵;同時設置獎勵制度,對每天推送內(nèi)容訪問量進行后臺統(tǒng)計,以周為單位,對于總體訪問量≥80%時,于群里發(fā)放紅包獎勵,同時對于群內(nèi)活躍度較低患者及時微信聯(lián)系,詢問原因。兩組均持續(xù)干預8周。1.4 觀察指標 ①比較兩組干預前、干預8周后服藥依從性。采用Morisky 服藥依從性量表(MMAS-8)評估患者服藥依從性,量表滿分為8分,得分8分為完全依從,得分6~7分為部分依從,得分<6分為不依從性。完全依從、部分依從納入總依從率。②比較兩組干預前、干預8周后廣泛性焦慮量表(GAD-7)評分。該量表由感覺緊張或焦慮、無法停止擔憂、擔憂過多、很難放松、無法靜坐、易急躁或煩惱、害怕7個條目組成,完全不會為0分,偶然會為1分,經(jīng)常會為2分,幾乎每天都會為3分,得分越高焦慮越嚴重。③比較兩組干預前、干預8周后應對方式(MCMQ)評分。該問卷共20個條目,分為面對(8個條目)、回避(7個條目)、屈服(5個條目)3個分量表,各條目分值范圍1~4分,其中面對評分越高、回避屈服分值越低表示應對方式越積極。④比較兩組干預前、干預8周后匹茲堡睡眠質(zhì)量(PSQI)評分。該量表包括睡眠質(zhì)量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙7個維度,各維度分值范圍0~3分,總分0~21分,得分越高,睡眠質(zhì)量越差。
1.5 統(tǒng)計學分析 采用SPSS 22.0對數(shù)據(jù)進行分析,計量資料以(±s)表示,兩組間比較采用t檢驗,計數(shù)資料用率表示,χ2檢驗,P<0.05表示差異有統(tǒng)計學意義。
2 結(jié)果
2.1 兩組患者服藥依從性比較 研究組服藥依從率89.80%高于對照組73.47%(P<0.001),見表1。
2.2 兩組患者GAD-7評分比較 干預前兩組緊張或焦慮、無法停止擔憂、擔憂過多、無法靜坐、易急躁或煩惱、害怕、很難放松評分比較差異無統(tǒng)計學意義(P>0.05);干預8周后研究組緊張或焦慮、無法停止擔憂、擔憂過多、無法靜坐、易急躁或煩惱、害怕、很難放松評分低于對照組(P<0.001),見表2。
2.3 兩組患者應對方式評分比較 干預前兩組面對、回避、屈服評分比較差異無統(tǒng)計學意義(P>0.05);干預8周后研究組面對評分高于對照組,回避、屈服評分低于對照組(P<0.001),見表3。
2.4 兩組患者PSQI評分比較 干預前兩組睡眠質(zhì)量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙評分比較差異無統(tǒng)計學意義(P>0.05);干預8周后研究組睡眠質(zhì)量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙評分低于對照組(P<0.05),見表4。
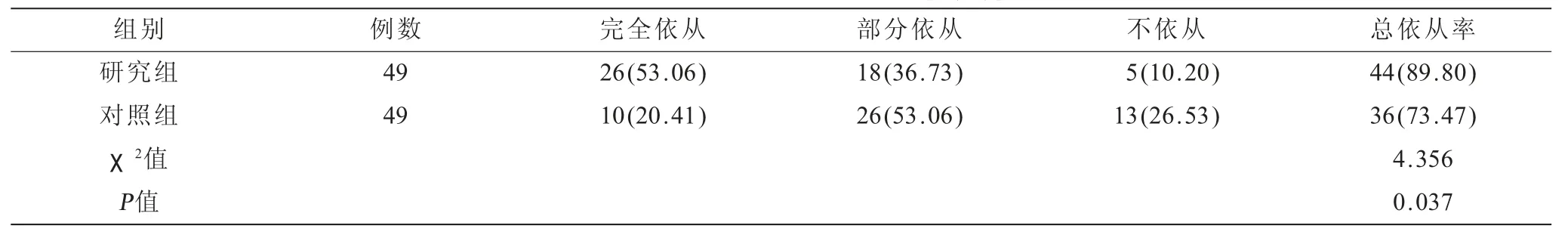
表1 兩組患者服藥依從性比較[n(%)]
表2 兩組患者GAD-7評分比較(±s) 單位:分

表2 兩組患者GAD-7評分比較(±s) 單位:分
注:GAD-7=廣泛性焦慮量表;與同期對照組比較,aP<0.05。
維度 研究組(n=49) t值 P值 對照組(n=49) t值 P值干預前 干預8周后 干預前 干預后緊張或焦慮 1.98±0.37 1.26±0.28a 10.862 <0.001 2.01±0.35 1.51±0.35 7.071 <0.001無法停止擔憂 2.03±0.35 1.38±0.21a 11.147 <0.001 1.98±0.34 1.67±0.24 5.214 <0.001擔憂過多 1.87±0.32 1.39±0.22a 8.592 <0.001 1.90±0.30 1.60±0.26 5.290 <0.001無法靜坐 1.94±0.31 1.30±0.25a 11.249 <0.001 1.89±0.33 1.68±0.21 3.758 <0.001易急躁或煩惱 1.79±0.26 1.32±0.20a 10.030 <0.001 1.82±0.25 1.50±0.29 5.850 <0.001害怕 1.72±0.25 1.28±0.19a 9.809 <0.001 1.75±0.23 1.47±0.21 4.696 <0.001很難放松 2.10±0.29 1.42±0.30a 11.408 <0.001 2.15±0.30 1.70±0.32 7.181 <0.001
表3 兩組患者應對方式評分比較(±s) 單位:分

表3 兩組患者應對方式評分比較(±s) 單位:分
組別 例數(shù) 時間 面對 回避 屈服研究組 49 干預前 15.66±2.55 20.08±2.06 15.25±1.40對照組 49 16.03±2.48 19.33±2.15 14.88±1.52 t值 0.728 1.763 1.253 P值 0.468 0.081 0.213研究組 49 干預8周后 24.15±2.81 13.15±1.51 10.03±1.02對照組 49 20.33±2.74 16.97±1.60 12.74±1.25 t值 6.813 12.154 11.758 P值 <0.001 <0.001 <0.001
表4 兩組患者PSQI評分比較(±s) 單位:分

表4 兩組患者PSQI評分比較(±s) 單位:分
注:PSQI=匹茲堡睡眠質(zhì)量;與同期對照組比較,aP<0.05。
維度 研究組(n=49) t值 P值 對照組(n=49) t值 P值干預前 干預后 干預前 干預后睡眠質(zhì)量 2.02±0.35 1.44±0.24a 9.567 <0.001 1.98±0.36 1.70±0.21 4.703 <0.001入睡時間 2.15±0.30 1.51±0.25a 11.472 <0.001 2.19±0.28 1.79±0.24 7.593 <0.001睡眠時間 2.07±0.35 1.49±0.29a 8.932 <0.001 2.10±0.33 1.80±0.30 4.709 <0.001睡眠效率 1.97±0.29 1.38±0.21a 11.535 <0.001 1.95±0.26 1.69±0.20 5.548 <0.001睡眠障礙 1.78±0.25 1.02±0.18a 17.270 <0.001 1.80±0.36 1.41±0.18 6.783 <0.001催眠藥物 1.85±0.33 1.25±0.36a 8.600 <0.001 1.81±0.34 1.49±0.30 4.940 <0.001日間功能障礙 1.74±0.31 1.18±0.25a 9.843 <0.001 1.79±0.28 1.40±0.27 7.019 <0.001
3 討論
GAD為焦慮障礙的一種亞型,流行病學調(diào)查顯示,近年來其患病率呈逐漸上升趨勢,我國焦慮癥患者主訴多為軀體癥狀,綜合醫(yī)院門診中焦慮障礙檢出率達4.1%,對患者生命質(zhì)量、社會功能造成嚴重影響,國外研究發(fā)現(xiàn),美國焦慮障礙患者終身患病率達5%~6%,其治療及預后為全球一大難點[4-5]。
GAD發(fā)病機制尚未完全明確,臨床多認為其發(fā)生與NE、5-HT系統(tǒng)功能異常有關。鹽酸萬拉法新膠囊為5-HT再攝取抑制劑,經(jīng)臨床證實該藥物具有良好抗焦慮作用,但藥物治療存在復發(fā)、不良反應等問題,故臨床治療GAD不應僅局限于藥物治療。相關研究發(fā)現(xiàn),由心理層面進行干預,更易于GAD患者配合治療、護理工作,保持良好身心狀態(tài),減少疾病復發(fā)率[6]。認知行為干預為新階段護理發(fā)展新趨勢,以認知技術為基礎,將認知訓練、行為練習相結(jié)合,但傳統(tǒng)認知行為干預需多次同患者進行面對面交流,極大減少了認知行為干預受眾群體數(shù)量,自助式認知行為干預應運而生,借助宣傳手冊、互聯(lián)網(wǎng)等進行遠程護理干預,具有普及面積廣、推送內(nèi)容便捷等優(yōu)勢[7-8]。本研究結(jié)果顯示,干預8周后研究組GAD-7評分低于對照組,服藥依從率高于對照組(P<0.05),提示自助式認知行為干預聯(lián)合鹽酸萬拉法新膠囊可改善GAD患者焦慮情緒,提高患者服藥依從性。作者借助微信平臺為患者提供自助式認知行為干預,于準備階段推送GAD相關文章,可提高患者疾病相關認知,于實施階段進行認知思維剖析、行為技巧指導、用藥知識學習,幫助患者將認知理念轉(zhuǎn)變與行為矯正相結(jié)合,促進二者建立良性循環(huán),提高患者用藥依從性,改善焦慮情緒。由本研究結(jié)果可知,干預8周后研究組面對評分高于對照組,回避、屈服評分低于對照組(P<0.001),究其原因,本研究于鞏固階段鼓勵患者對抗那些因害怕而回避的事物,邀請病友分享自身抗焦慮經(jīng)驗,以發(fā)揮榜樣作用,提高患者面對疾病信心。既往研究表明,GAD患者受焦慮情緒影響,多數(shù)伴有睡眠問題,如入睡困難、早醒、間斷睡眠等[9-10]。本研究發(fā)現(xiàn),干預8周后研究組睡眠質(zhì)量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能障礙評分低于對照組(P<0.05),可見,自助式認知行為干預聯(lián)合鹽酸萬拉法新膠囊可改善GAD患者睡眠情況。可能與以下內(nèi)容有關:準備階段焦慮與睡眠關系知識講解部分,能夠提高患者睡眠重視度,促進患者建立良好睡眠習慣;實施階段通過放松訓練文本、音頻指導,可幫助患者適當放松,以提高睡眠質(zhì)量。
綜上所述,自助式認知行為干預聯(lián)合鹽酸萬拉法新膠囊可改善GAD患者焦慮情緒,提高患者服藥依從性,促進患者應對方式轉(zhuǎn)變,提高其睡眠質(zhì)量。

