探討信息化血糖管理模式對髖部骨折合并2型糖尿病在手術中的應用及優勢分析
杜 浩
(鄭州市骨科醫院重癥醫學科 鄭州 450000)
髖部骨折患者常由于術后活動量小、應激反應大等導致血糖出現劇烈波動,而機體血糖調整速度無法滿足患者自身要求。目前,臨床上對于髖部骨折聯合2型糖尿病患者管理體系相對欠佳,信息化血糖管理模式聯合國內外糖尿病管理先進經驗,可對患者進行血糖管理[1]。因此,本研究引進信息化血糖管理技術管理髖部骨折聯合2型糖尿病患者,現報道如下。
1 資料與方法
1.1 一般資料
收集我院2019年1月~2019年12月就診的髖部骨折合并2型糖尿病患者140例,采用抽簽法分為對照組和觀察組各70例。觀察組男46例,女24例;平均年齡(68.47±6.43)歲;股骨頸骨折28例,股骨粗隆骨折31例,股骨粗隆下骨折11例。對照組男48例,女22例;平均年齡(69.27±7.32)歲;股骨頸骨折27例,股骨粗隆骨折33例,股骨粗隆下骨折10例。兩組患者性別、年齡、骨折類型等一般資料比較,具有可比性(P>0.05)。本研究經過我院倫理委員審批及同意。納入標準:(1)符合《中國2型糖尿病防治指南(2017年版)》[2]診斷標準;(2)知情同意并自愿參加本研究者。排除標準:(1)有認知、語言障礙者;(2)慢性疾病終末期或伴有嚴重并發癥者;(3)1型糖尿病者。
1.2 方法
對照組行常規護理,由護士將患者指尖血糖值記錄在記錄單上,骨科醫師結合患者反饋數據進行血糖管理。
觀察組在對照組基礎上行信息化血糖管理模式:(1)團隊組建:內分泌科醫生2名、骨科醫師1名、臨床藥師1名、糖尿病專科護士4名。(2)信息化血糖管理平臺構建:采用北京華益精點生物技術有限公司血糖信息化管理系統(IGMS)及GLUPAD智能血糖儀對患者血糖值進行動態監測,將檢測的數據上傳至IGMS系統。若患者隨機血糖低于3.9mmol/L,為紅色警報線;若患者空腹血糖值高于7.8mmol/L,餐后高于10mmol/L,為黃色警報線。系統可對符合條件的患者發出警報聲。(3)信息化血糖管理平臺實施:①完善信息化血糖管理模式制度,明確各崗位職責,實施規范培訓,提升團隊人員整體水平,以實施同質化干預;②建立溝通微信群,內分泌科醫生與骨科醫師共同針對患者情況制定并調整整體治療方案;藥師指導安全用藥,講解科學服藥方法及不良反應觀察;專科護士負責指導科學運動、血糖監測知識與技能;對于疾病復雜的患者可進行一對一健康教育。
1.3 觀察指標
(1)觀察患者住院時間、手術前1d血糖達標率(標準血糖:4.4~7.2mmol/L,低血糖:低于3.9mmol/L,高血糖:高于11.1mmol/L)。
(2)觀察不良事件發生率:觀察患者出院前出現的不良反應。
1.4 統計學方法
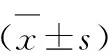
2 結果
2.1 兩組患者住院時間、血糖達標率比較
觀察組住院時間均短于對照組,觀察組術前1d血糖達標率高于對照組,差異有統計學意義(P<0.01),見表1。
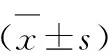
表1 兩組患者住院時間、血糖達標率比較
2.2 兩組患者不良事件發生率比較
觀察組不良事件發生率(4.29%)低于對照組(11.43%),差異無統計學意義(P>0.05),見表2。

表2 兩組患者不良事件發生率比較[n(%)]
3 討論
有研究發現,髖骨骨折患者易出現胰島素分泌不足或胰島素抵抗,進而導致患者體內血糖水平增高[3]。同時,2型糖尿病患者易出現微血管病變,影響患者預后,因此于患者手術期嚴格控制血糖水平是有效治療的前提。
本研究共納入140例髖骨骨折合并2型糖尿病患者進行分析,結果顯示觀察組患者住院時間均短于對照組(P<0.01),觀察組術前1d血糖達標率高于對照組(P<0.01)。提示信息化血糖管理可有助于臨床掌握患者血糖變化情況,進而保障患者安全。曹東華[4]認為,信息化血糖管理通過為護理提供技術指導,從而提高了工作效率及醫療護理質量,與本研究結果一致。
此外,患者術后易出現并發癥。信息化血糖管理模式有助于減少血糖監測頻率偏差,避免低血糖對患者造成損害。同時,IGMS可對患者血糖進行24h實時監控,進一步保證患者的個體化治療[5]。本研究中,觀察組不良事件發生率(4.29%)低于對照組(11.43%)(P>0.05),出現這一結果可能因為本研究樣本量較少,但信息化血糖管理模式可有效降低患者術后并發癥發作率,較為安全。
綜上所述,與常規血糖管理模式相比,以信息化血糖管理模式可有效提高患者圍手術期血糖達標率,降低不良事件率,為此類患者的專業化管理提供了實踐經驗。

