激素替代療法對分化型甲狀腺癌術后甲狀旁腺功能減退癥患者的臨床療效
王 征,張 浩,李偉漢,高 潔,宋春峰,邱新光
(南陽市中心醫院,南陽 473000)
手術是治療甲狀腺癌的主要手段,可有效改善患者病情、延長患者生存時間,但術后約有75%~90%的患者仍可能發生甲狀旁腺功能減退癥[1]。有研究表明[2],接受甲狀腺全切+中央區淋巴結清掃術的患者中;約有23.6%的患者可能發生暫時性低鈣血癥,約有7.2%的患者可能發生永久性甲狀旁腺功能減退癥。目前,臨床對分化型甲狀腺癌術后甲狀旁腺功能減退癥患者通常采用補充維生素D和鈣劑等傳統方法治療,以緩解患者主要癥狀,但該種治療方法無法解決鈣磷失衡及骨代謝異常等問題,仍有部分患者反復出現低鈣癥狀、腎功能損傷增加、腦基底節鈣化等多種病理損傷風險,死亡風險升高,且預后欠佳[3]。激素替代療法是內分泌功能減退類疾病的主要治療方法,是給予患者外源性激素活性的藥物,通過幫助患者糾正激素分泌不足,從而達到治療目的的一種治療手段[4]。重組人甲狀旁腺激素(parathyroid hormone,PTH)是一種能夠調節血鈣水平的激素,適用于治療甲狀旁腺及骨代謝疾病。目前,雖然臨床關于激素替代療法治療分化型甲狀腺癌術后甲狀旁腺功能減退癥的相關研究較多,但各研究結果存在差異,其有效性與安全性尚不明確。基于此,本研究旨在探討激素替代療法對分化型甲狀腺癌術后甲狀旁腺功能減退癥患者PTH水平的影響,以期為后續分化型甲狀腺癌術后甲狀旁腺功能減退癥患者的激素替代治療提供參考經驗。現報道如下。
1 資料與方法
1.1 一般資料
收集2016年3月~2019年7月本院接受標準治療方案+激素替代療法治療的病例52例作為觀察組,回顧性分析分化型甲狀腺癌術后甲狀旁腺功能減退癥患者病歷資料;同期本院接受標準治療方案治療的46例分化型甲狀腺癌術后甲狀旁腺功能減退癥患者病歷資料作為對照組。對照組:男性25例,女性21例;年齡41~67歲,平均年齡(53.53±5.86)歲;體重指數17.25~22.67 kg/m2,平均體重指數(21.62±0.87) kg/m2。觀察組:男性30例,女性22例;年齡42~67歲,平均年齡(53.61±5.87)歲;體重指數17.29~22.74 kg/m2,平均體重指數(21.75±0.89) kg/m2。兩組一般資料無統計學差異(P>0.05),具有可比性。
納入標準:① 符合《甲狀旁腺功能減退癥臨床診療指南》[5]中相關診斷標準者。② 首次接受甲狀腺全切+中央區淋巴結清掃全切術,且未移植甲狀旁腺者。③ 術前甲狀旁腺功能、血鈣正常者。④ 病歷資料、影像學資料均完善者。
排除標準:① 合并心、肝、腎等臟器相關疾病者。② 消化道吸收功能障礙者。③ 合并其他內分泌性疾病者。④ 近1個月內應用對糖、脂肪代謝、肝腎功能等產生影響的藥物者。⑤ 精神疾病障礙者。⑥ 術前接受過碘制劑或頸部放射等治療者。
1.2 方法
1.2.1對照組
參照《甲狀旁腺功能減退癥臨床診療指南》[5]的標準治療方案,給予口服鈣劑和骨化三醇治療。鈣劑用法:選用葡萄糖酸鈣口服溶液[哈藥集團三精制藥有限公司,國藥準字H10910063,規格10%(無糖型、含糖型)]口服,1~2支/次,tid;骨化三醇軟膠囊[正大制藥(青島)有限公司,國藥準字H20030491,規格0.25 μg]口服,1~2粒/次,qd。在患者PTH恢復正常后,維持治療3個月。
1.2.2觀察組
采用標準治療+激素替代療法治療方案(標準治療方法與對照組一致)。激素替代療法具體如下:皮下注射給予注射用重組特立帕肽[Recombinant Human Parathyroid Hormone,rhPTH,上海聯合賽爾生物工程有限公司,國藥準字S20170004,規格200 IU(20 μg)/瓶]20 μg/次,qd,維持治療3個月。
1.3 評價指標
① 比較兩組治療前、治療1個月、治療3個月血鈣、PTH水平。采用靜脈采血法分別采集兩組治療前、治療1個月、治療3個月清晨空腹靜脈血3 ml,2000 r/min離心5 min,取上清液待檢。選用UniCel DxC 600 Synchron全自動生化分析系統[貝克曼庫爾特商貿(中國)有限公司]檢測評估血鈣水平;選用羅氏40型全自動任選式酶聯免疫分析儀(瑞士羅氏集團)檢測評估PTH水平。本院血鈣正常參考范圍:2.12~2.74 mmol/L;PTH正常參考范圍:15~65 pg/ml。② 記錄并比較兩組血鈣和PTH恢復到正常范圍的時間。③ 記錄并比較兩組惡心嘔吐、便秘、心率加快、高鈣尿癥等不良反應發生率。惡心嘔吐判定標準:通過患者主訴及臨床表現進行評估;便秘:每周排便次數<3次,且排便費力、糞質硬結、量少;心率加快:心跳次數>100次/min;高鈣尿癥:正常飲食,24 h尿鈣排泄>4 mg/kg,或男性24 h尿鈣排泄>300 mg、女性24 h尿鈣排泄>250 mg。
1.4 統計學方法
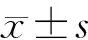
2 結果
2.1 血鈣水平
兩組治療1個月、治療3個月血鈣水平高于治療前,且觀察組各時點血鈣水平高于對照組,具有統計學差異(P<0.05)。見表1。
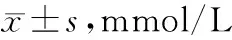
表1 兩組治療前、治療1個月、治療3個月血鈣水平比較
2.2 PTH水平
兩組治療1個月、3個月PTH水平高于治療前,且觀察組各時點PTH水平高于對照組,具有統計學差異(P<0.05)。見表2。
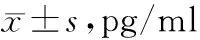
表2 兩組治療前、治療1個月、3個月PTH水平比較
2.3 血鈣和PTH水平恢復時間
觀察組血鈣和PTH水平恢復時間短于對照組,具有統計學差異(P<0.05)。見表3。
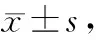
表3 兩組血鈣和PTH水平恢復時間比較天
2.4 不良反應
兩組惡心嘔吐、便秘、心率加快和高鈣尿癥不良反應發生率比較,無統計學差異(P>0.05)。見表4。
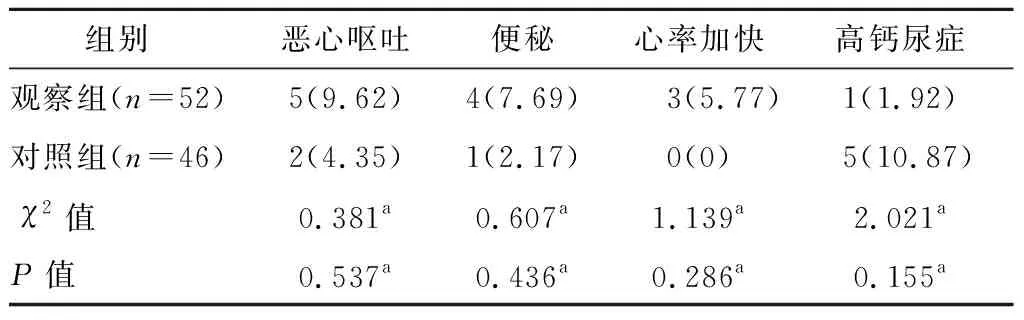
表4 兩組不良反應發生率比較n(%)
3 討論
手術是治療分化型甲狀腺癌的常用手段,但因甲狀旁腺解剖的多變性和腫瘤手術的徹底性,手術可能會損害甲狀旁腺實質、破壞甲狀旁腺血供及因意外切除等致甲狀旁腺受損,從而增加患者術后甲狀旁腺功能減退癥的發生風險[6]。甲狀旁腺功能減退癥的病理機制主要是PTH分泌量降低,導致血鈣水平下降、血磷升高,從而易引發低鈣血癥[7]。因此,患者術后通常需長時間靜脈或口服補鈣治療。
目前,甲狀腺術后甲狀旁腺功能減退癥患者通常采用鈣劑和維生素D等傳統治療方法治療,以維持血鈣的穩定水平,減少低鈣血癥的發生,控制低鈣血癥的相關癥狀及體征,且減少尿鈣、避免高鈣血癥的發生[8]。但臨床對甲狀腺腫瘤術后甲狀旁腺功能減退癥患者給予鈣劑和維生素D治療時,部分患者多有癥狀改善不明顯或未改善等情況,甚至某些患者會出現肌肉痙攣、繼發癲癇,整體治療獲益較差,故常需要大劑量用藥而維持穩定的血鈣水平[9]。然而大劑量用藥又會導致過度治療問題,極易誘發高鈣尿癥,繼而導致腎結石、腎鈣質沉著癥及不可逆的腎臟損傷,治療整體獲益也不理想[10]。同時活性維生素D代謝物可能會促進腸道磷酸鹽的吸收而引發高磷血癥,增加死亡風險,臨床應用仍有局限[11]。
激素替代療法主要采用靜脈注射,含有缺失激素的藥劑,替代缺失的激素[12]。通常采用該種治療方法為絕經前后的婦女補充性激素,不僅可有效緩解由于卵巢功能衰退、雌激素分泌不足導致的以自主神經紊亂為主(包括心理障礙在內)的一系列癥狀,還可有效預防因性激素長期缺乏而可能引發的心血管病、骨質疏松癥及老年性癡呆等疾病,且治療效果較好[13]。近年來,激素替代療法已逐漸應用于甲狀旁腺功能減退癥的治療,但該種治療方法的有效性及安全性尚不清楚,仍需加以明確。陳曦等[14]研究提出,相比于傳統療法,激素替代療法可更好地維持血鈣和尿鈣水平,且無需聯合骨化三醇、噻嗪類利尿劑等藥物,更接近患者的生理狀態,可有效補充甲狀腺術后甲狀旁腺功能減退癥患者所缺乏的激素。本研究結果顯示,觀察組治療1和3個月血鈣和PTH水平高于對照組,且血鈣和PTH水平恢復時間短于對照組。其中PTH具有調節鈣質動態平衡的作用,可調動儲存于骨骼中的鈣,增加腎臟中鈣三醇的合成分泌[15]。在骨骼中,大量PTH可促進骨再建,且小劑量間歇性的PTH能夠提高破骨細胞形成、分化,促使骨骼中的鈣進入血液中,從而升高血鈣水平[16]。并且,PTH可促進腸道、腎遠曲小管和集合管等對鈣的重吸收,進一步提高血鈣含量,預防患者發生低鈣血癥,維持患者機體內離子的平衡狀態[17]。同時,血鈣水平能夠調節PTH的合成分泌,當存在于甲狀旁腺細胞上的鈣敏感受體感知到血鈣水平降低時,PTH水平可快速升高[18]。本研究中患者接受治療后血鈣和PTH水平降低,分析其原因可能是由于激素替代治療可通過直接補充缺失激素,從而在短時間內促使血鈣及磷酸鹽恢復正常水平,與上述文獻研究結果一致。此外,本研究還觀察了不同治療方案的安全性,結果顯示,兩組惡心嘔吐、便秘、心率加快和高鈣尿癥不良反應發生率相近,提示激素替代治療甲狀腺術后甲狀旁腺功能減退癥的安全性良好。Palermo等[18]研究結果顯示,治療3個月患者的平均血清鈣濃度上升至(8.9±1.1) mg/dl,且在研究結束時仍保持穩定水平,同時生活質量量表(SF-36)各領域的平均評分均有所改善,證實了激素替代療法對甲狀旁腺功能減退癥患者的有效性和安全性,與本研究結果一致。但本研究也存在一定不足,如激素替代療法可有效補充甲狀腺術后甲狀旁腺功能減退癥患者的激素水平,可改善病情,但其具體用藥劑量和給藥方式仍需進一步完善,且激素替代療法對骨骼、腎臟等其他器官的影響還需進一步觀察。同時,因本研究納入樣本量少、研究時間短,安全性還需要在未來展開大樣本、長時間、前瞻性、多中心的研究加以驗證。
綜上所述,激素替代療法可有效改善甲狀腺術后甲狀旁腺功能減退癥患者血鈣和PTH水平,促進患者病情恢復,且不良反應較少,安全性良好,值得臨床應用。

