體驗式教學在腦癱患兒家長康復指導中的應用
李紅霞 汪瓊紅
腦性癱瘓(下簡稱腦癱)的核心表現為運動發育和姿勢異常[1]。改善腦癱患兒的運動功能、提高生活自理能力, 是目前腦癱患兒主要的康復目標[2]。腦癱患兒在醫療機構康復干預同時,家庭的康復干預也是不可或缺的[3]。腦癱患兒的家庭干預依賴于家長對疾病的認知和對康復治療的配合程度[4]。常規的康復指導以講授為主,患兒家長由于缺乏腦癱相關知識和實踐基礎,往往不能體會動作要領,達不到預期的效果。如何更好地為腦癱患兒及家長提供相應的生活與技術支持,顯得格外重要[5]。體驗式教學將體驗式學習和教學過程相結合,讓家長在體驗中參與和互動,從而獲得知識與技能[6]。為了提高腦癱患兒的運動功能,我院康復科于2019年1月應用體驗式教學指導家長家庭康復,對比常規康復指導效果,現報告如下。
1 資料與方法
1.1 一般資料
選取2018年1—12月中在某6個月連續進行康復干預的1~3歲腦癱患兒及家長各30例為對照組,2019年1—12月中在某6個月連續進行康復干預的1~3歲腦癱患兒及家長各30例為觀察組。對照組男20例,女10例,月齡13~34個月,平均月齡(22.93±6.10)個月;腦癱類型:痙攣型四肢癱5例,痙攣型雙癱13例,痙攣型偏癱7例,不隨意運動型1例,混合型4例;家長學歷:初中及以下6例,高中9例,專科及以上15例。觀察組男18例,女12例,月齡12~36個月,平均月齡(22.77±6.11)個月;腦癱類型:痙攣型四肢癱4例,痙攣型雙癱14例,痙攣型偏癱6例,不隨意運動型1例,混合型5例;家長學歷:初中及以下8例,高中10例,專科及以上12例。入選患兒均符合2015年腦癱指南診斷條件[7]。所有患兒第一次入院后常規行髖關節正側位片檢查。納入標準:參與康復指導的腦癱患兒家長是主要照顧者和陪伴者;家長溝通無障礙、有一部手機并能正確使用。排除標準:(1)腦癱患兒或家長無法堅持干預6個月者;(2)患兒伴有髖關節脫位或發育異常、臂叢神經損傷、脊柱裂等嚴重影響運動功能者。兩組患兒一般資料差異無統計學意義(P>0.05),具有可比性。
表1 兩組患兒干預前后GMFM評分比較(%,±s)

表1 兩組患兒干預前后GMFM評分比較(%,±s)
?
表2 兩組患兒干預前后FMFM評分比較(分,±s)
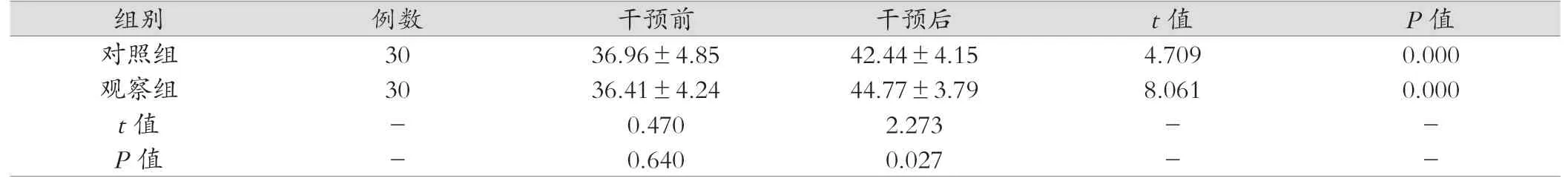
表2 兩組患兒干預前后FMFM評分比較(分,±s)
?
1.2 方法
1.2.1 對照組采用常規康復指導 患兒入院后常規給予運動治療、作業治療、推拿、理療等康復干預,根據患兒的發育水平和接受能力行感覺統合訓練、言語訓練、認知訓練、口部運動治療等干預。每項20 ~ 30分鐘,一周6次。患兒每次住院治療15天予辦理出院,由家長行家庭康復干預15天后再次入院。如此循環進行連續的康復干預。出院前治療師、責任護士給予家長粗大、精細運動及日常生活能力等常規家庭康復指導。出院后7天內責任護士進行電話回訪,詢問家長每天給患兒做訓練的時間及效果。
1.2.2 觀察組采用體驗式教學法對家長進行家庭康復指導(1)觀察組患兒入院后康復干預及住院周期同對照組。由康復醫生、責任護士、治療師組成一個康復團隊并建立微信群,患兒入院后責任護士邀請家長加入微信群,了解患兒的健康狀況、需求、能力、興趣愛好、習慣并進行建檔;康復團隊根據病史、體格檢查及康復評定結果制定康復治療計劃。責任護士在入院當天通過微信公眾號發送相關疾病健康教育的推文,患兒入院第一周組織家長參加1次腦癱知識講座,講解腦癱的病因、臨床表現、治療方法及日常護理方法等[8]。培訓時間控制在45~60分鐘,培訓結束后留10~15分鐘答疑或討論,課后將課件發在群里供家長利用碎片化時間復習。(2)康復團隊在患兒入院第二周組織家長和患兒進行一對一的實操的培訓。康復團隊根據現階段腦癱患兒的類型和發育水平及主要康復目標對家長進行一對一講解,接著由專業物理治療師對患兒進行頭控、翻身、坐、爬、站、行走等粗大運動訓練;由專業作業治療師對患兒進行手眼協調、抓握、關節活動度等精細運動的訓練;由責任護士對患兒進行正確的睡姿、抱姿、坐姿、站姿、進食、更衣、如廁、體位轉移等日常生活能力的訓練。接著讓家長扮演患兒進行分解演練及解說;最后讓家長在各自患兒身上演練。康復團隊在旁指導,全程錄視頻,發現錯誤或做不到位的手法及時指出糾正。課后將視頻發給家長以便出院后再學習。(3)住院期間,康復團隊隨時了解家長的掌握情況,強調運動訓練和姿勢控制的重要性,發現偏差及時糾正,提高家長的技能水平,也提高了家長的依從性和信心。患兒出院時囑咐家長每天在小兒狀態較好的情況下可結合游戲、言語提示、觸體協助等方法鼓勵患兒做主動運動,多與患兒互動,提高患兒康復干預的積極性,以患兒不感到疲勞為宜,可分次完成。(4)患兒出院后持續跟蹤隨訪并給予監督,通過電話隨訪、微信回訪及時了解腦癱患兒的實際干預情況及為家長答疑解惑。
1.3 評價指標
兩組患兒分別于干預前及干預后6個月由同一治療師采用粗大運動功能測試量表(gross motor function measure, GMFM)和精細運動功能評估表(fine motor function measure scale, FMFM)進行評估。(1)GMFM量表是目前國際上使用最廣泛的腦癱粗大運動功能評估量表[9]。該量表共88項,分為臥位和翻身、坐位、爬和跪、站位、走跑跳五個功能區,評分方法:總百分比=每個功能區的得分與各自總分相除后乘以100%之和再除以5[10]。(2)FMFM可合理判斷腦癱患兒的精細運動功能水平,該量表共61項,包括視覺追蹤、上肢關節活動能力、抓握能力、操作能力、手眼協調能力5個方面,原始分滿分183分,通過查表記錄相應的能力分值(0~100分)[11]。
1.4 統計學方法
使用SPSS 18.0版統計學軟件處理數據,計數資料用(n,%)表示,采用χ2檢驗。計量資料用(±s)表示,采用t檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患兒干預前后GMFM評分比較
干預前兩組患兒的GMFM量表評估評分對比差異無統計學意義(P>0.05),經過持續6個月干預后,對照組和觀察組評分明顯高于干預前,差異有統計學意義(P<0.05)。觀察組干預后評分高于對照組,差異有統計學意義(P<0.05)。見表1。
2.2 兩組患兒干預前后FMFM評分比較
干預前兩組患兒的FMFM量表評估能力分值對比差異無統計學意義(P>0.05),經過持續6個月干預后, 對照組和觀察組能力分值明顯高于干預前,差異有統計學意義(P<0.05)。觀察組干預后能力分值高于對照組,差異有統計學意義(P<0.05)。見表2。
3 討論
3.1 0~3歲是腦癱患兒運動發育的關鍵期
腦癱是以運動功能障礙為主的致殘性、終身性疾病[12]。早期康復治療主要以運動療法為主[13]。0~3歲小兒腦發育尚未成熟,此時期若給予腦癱患兒足夠的運動及感覺刺激,可使其腦細胞的體積增大,軸突增多和神經髓鞘形成,從而改善其運動功能[14]。本研究結果顯示,對照組和觀察組康復干預6個月后,粗大運動功能和精細運動功能評分均高于干預前,差異有統計學意義(P<0.05)。
3.2 體驗式教學有助于提高腦癱患兒家長的康復技能
康復訓練是專業性很強的一項操作技能,傳統的康復指導注重講授,缺乏讓家長親自動手的機會。家長由于缺乏實踐基礎,不能熟練掌握操作技能,自信心不足。腦癱患兒由于運動姿勢及肌張力的異常,同時可伴有語言和認知功能的障礙,在康復過程中常用哭鬧表示疼痛或不適,家長由于擔心孩子疼痛或對孩子造成傷害等原因,從而放棄干預或減少干預時間、次數,更多依賴專業機構人員的康復,家庭康復依從性較差。體驗式教學法彌補了傳統教學的不足,將技能的重點、難點融入學習中[15]。家長扮演患兒的角色,由專業康復人員進行針對性一對一指導,可以提升家長的理論水平和實際操作能力,更精準為患兒進行家庭康復干預。同時,在住院期間康復團隊時刻關注患兒的康復情況,讓家長將運動干預和姿勢控制與日常生活緊密結合,如正確的睡姿、抱姿,發現異常,及時糾正。有利于控制異常姿勢,促進正常姿勢的產生。
3.3 體驗式教學能夠提高腦癱患兒對康復干預的積極性
家長是孩子的第一任老師。孩子對家長有著天生的依賴性,家長給孩子做康復,可減少孩子的抵觸心理,更樂于配合。采用主動訓練的方式干預,可提高患兒的康復的積極性和參與性。讓孩子在游戲中學習,家長參與互動,有利于家長與患兒的溝通,提升親子感情,減少患兒的恐懼心理。家庭是患兒長期生活的場所,熟悉的環境讓患兒更放松,利于康復干預的連續性。同時減少了醫院感染的風險,方便家長照顧,減少了醫療費用,減輕家庭負擔。
3.4 定期住院規范干預,有利于及時跟蹤腦癱患兒的康復實況
腦癱患兒常伴有智力缺陷、行為異常、認知及語言障礙等癥狀[16]。每個月15天的住院康復,康復團隊再次根據患兒該階段的發育情況修訂近期的康復計劃,及時調整、增減干預項目,全面改善腦癱患兒的社會適應能力。為患兒回歸家庭、社會奠定基礎。本研究結果顯示,采用體驗式教學對腦癱家長進行康復指導,患兒粗大和精細運動功能評分高于常規康復指導,差異有統計學意義(P<0.05)。
綜上所述,采用體驗式教學法指導家長參與腦癱患兒的家庭康復干預,可以提高腦癱患兒家長的理論基礎和康復技能,提高家長的積極性和自信心,同時提高了腦癱患兒學習的主動性,有利于康復干預的連續性,從而有效提高了腦癱患兒的運動功能。

