快速康復外科護理在腦動脈瘤介入栓塞圍術期的應用效果
呂鳳英 吳細鳳 王素卿
腦動脈瘤又稱顱內動脈瘤,是指腦內動脈壁的結構發育不良,或因腦外傷、動脈硬化等因素造成動脈壁損傷及老化,導致局部血管壁向外膨大,進而形成囊狀的瘤體[1]。該病患者在日常生活中,如果因情緒波動或是用力過猛、過于疲勞等,導致顱內血壓升高,致使動脈瘤破裂,輕則使患者全身或半身癱瘓,重則直接威脅生命[2]。因此,腦動脈瘤被視為頭顱內的“定時炸彈”。針對該病采用介入栓塞治療的圍術期內,護理人員應當分術前、術中、術后三個階段,分別制定針對性較強的護理方案,目的在于:平復患者消極心緒,引導其積極配合治療,提高介入治療成效,使患者早日康復出院[3]。目前,臨床治療腦動脈瘤的主要方式為手術治療及介入治療。其中,介入治療的難度較高,會在患者的股動脈處穿刺,植入導管導絲,將微導管送到腦動脈瘤的開口處,植入三個及以上的彈簧圈,對腦動脈瘤進行栓塞,達到防止其破裂,保護患者生命安全的目的[4]。本研究旨在分析快速康復外科護理模式應用于腦動脈瘤介入栓塞治療法圍術期時的臨床應用效果,現梳理相關內容,面向社會公布。
1 資料與方法
1.1 一般資料
本院急診、神經外科等科室于2019年8月—2020年8月共收治腦動脈瘤患者104例,將之作為分析對象。
納入標準:(1)借助頭顱動脈CTA、腦血管造影檢查等方式,確診為腦動脈瘤的患者;(2)臨床癥狀表現為頭痛、嘔吐、意識障礙的患者;(3)治療依從性較高,自愿參與本研究并簽署知情同意書的患者。
排除標準:(1)送抵本院時(及之前),已經出現腦動脈瘤破裂現象,經搶救無效后死亡的患者;(2)合并心血管疾病,肝腎等臟器功能嚴重受損的患者;(3)對尼莫地平、氨基己酸、甘露醇等藥物過敏的患者;(4)治療依從性較差,對本研究不予認同的患者。
采用隨機法對104例患者進行隨機分組,具體情況如下。
(1)觀察組:52例,男:女=27∶25,年齡34~65歲,平均(49.64±1.24)歲。
(2)對照組:52例,男:女=28∶24,年齡33~64歲,平均(50.37±1.31)歲。
針對兩組患者的一般資料行統計學分析比對,性別、年齡分布差異無統計學意義(P>0.05)。
1.2 研究方法
在腦動脈瘤介入栓塞圍術期內,采用常規神經外科護理模式護理對照組患者,包含健康知識宣講、生命體征監測,用藥指導等;采用快速康復外科護理模式,護理觀察組患者,具體內容如下。
(1)術前。①引導患者入住病房后,幫助患者整理隨身攜帶物品,包括更換病號服,對外帶生活用品進行常規消毒等。②向患者及家屬介紹腦動脈瘤的病因、危害性;在此基礎上,以通俗易懂的語言和極大的耐心,進一步向患者方介紹腦動脈瘤介入栓塞治療的具體過程,解答患者提出的疑問,幫助患者降低對該疾病的恐懼感,避免情緒激動,平復其心緒,保持樂觀、積極向上的態度。③在病房內適當添加暖色系物品,注重對溫度、濕度、空氣清新程度的調整,為患者創造出良好的休息環境。④告知患者:在圍術期內,需注意對各項動作的幅度進行控制,包含扭動頸部、咳嗽、起身等,避免過大的壓力作用于顱內,導致腦動脈瘤破裂。⑤縮短術前禁水時間,減少或盡量不使用鼻胃管減壓。
(2)術中。①在介入栓塞治療前2小時,為患者提供適量的葡萄糖,指導其飲用,防止患者在治療期間出現低血糖現象,進而對治療過程造成干擾。②帶幫助患者安穩坐于輪椅之上,將之推進手術室后,按照醫師的要求,使患者以相應的姿勢臥在手術床上;該過程需保證患者機體的舒適感,可在腰腹等處下方增設靠枕。③醫師植入導管導絲的過程中,護士必須時刻觀察患者生命體征(血壓、血糖)監測結果,發現任何異常均需及時告知醫師。④如實記錄術中補液劑量及患者的尿量,防止患者著涼[5]。
(3)術后。①協助醫師完成整理工作,確認醫療器材無任何遺漏情況后,將患者護送回病房。②幫助患者保持平臥的姿勢,搖動病床,適當抬高頭頸部,為其帶好吸氧面罩。③為避免患者機體酸堿失衡,可進行持續性輸液。④監測患者的血氣指標,發現疑似并發癥跡象時,立刻告知醫師。⑤患者清醒后,告知其介入治療已經取得成功,叮囑其應注意靜養,避免情緒激動[6]。
(4)術后康復護理。①術后8 h后,患者即可起身活動。由護士幫助患者緩慢調整機體姿勢,從平臥轉換為倚靠式的坐姿,保證背部與床板緊密接觸。②從上肢開始活動,控制適當的力度,動作幅度不宜過大。③幫助患者下床,擦拭身體,避免發生壓瘡等不良情況。④每日分早、中、晚三次,幫助患者進行小范圍活動(如散步、打太極拳等),每次持續時間約為5~10 min,不可產生疲勞感。⑤適當補充維生素、纖維素、微量元素等營養物質;早期食物應以流食為主,逐漸恢復胃腸消化功能,并保持大便通暢。⑥運用多種模式,幫助患者充分止痛,加快術后康復速度。首先,細化鎮痛藥物給藥流程,如氟比洛芬酯、雙氯芬酸鈉等藥物的使用必須具備合理性;其次,醫護人員需與患者進行充分溝通,幫助患者轉移注意力,降低主觀痛感;⑦在必要的情況下,可采用按摩身體等方式,幫助患者舒緩疼痛。
1.3 觀察指標界定
(1)以Barthel量表評價兩組患者護理后的自理能力,Barthel量表總分共110分,得分越高表明能力越強[7]。Barthel量表共分為進食、洗澡、修飾、穿衣、控制大便、控制小便、如廁、床椅轉移、平地行走、上下樓梯共計10項,具體的評分標準如下。
①進食。能夠獨立完成(能夠借助合適的餐具將食物送入口中,完成咀嚼及吞咽)得10分,部分獨立或需要他人進行部分幫助(如他人喂食等)得5分,完全無法自行進食,需別人進行全面幫助得0分。
②洗澡。能夠獨立(可自行進出浴室,完成機體擦拭、沖洗,無需他人幫扶)進行得10分,部分獨立得5分,需他人全面協助得0分。
③面部及頭發修飾。獨立進行(自行洗臉、刷牙、梳頭、刮胡子等)得10分,部分獨立5分,他人全面幫助0分。
④穿衣。獨立(穿脫衣物、系扣子、拉拉鏈、彎腰穿拖鞋、系鞋帶等)10分,部分獨立5分,他人全面幫助0分。
⑤控制大便。可完全控制10分,每周失控次數為1~3次得5分,每周失控4次以上得0分。
⑥控制小便。可完全控制得10分,24小時內失控次數為1次得5分,24小時內失控次數≥2次得0分。
⑦自行如廁。自行完成如廁全過程,完成下體清潔、穿好衣物得10分,部分獨立得5分,全程由他人協同得0分。
⑧床椅轉移。自行完成(實現從床移動到椅子處,無論是否經過休息,可自行返回)得15分,部分需要他人幫助得10分,需要他人極大幫助得5分,完全依靠他人完成得0分。
⑨平地行走。自行完成(連續行走距離需超過45 m)得15分,部分借助他人力量支撐軀體得10分,需他人進行極大程度配合得5分,完全依靠他人推著輪椅行走得0分。
⑩上下樓梯。自行完成(能夠完成至少1層樓高樓梯的上下)得10分,需他人部分幫助得5分,他人幫扶程度較大不得分。
根據患者的最終得分情況,按照如下標準進行自理能力評級。
①無需依賴:患者得分為100分,完全無需他人幫助,生活基本恢復正常;
②輕度依賴:得分61~99分,僅在小部分特定事項中需要他人幫助,生活無憂;
③中度依賴:得分41~60分,很多事項均需他人幫助,生活質量較低。
④重度依賴:得分在40分及以下,幾乎所有事項均需他人幫助,完全無法自主完成,毫無生活質量可言。
統計兩組患者的住院時長。
(2)向兩組患者發放調查問卷,收集其對護理工作的滿意程度,分為特別滿意、比較滿意、一般、不滿意四個等級。具體標準為:①特別滿意:認可護理人員的工作,對于自身與護士的溝通過程、需求滿足率等均感到滿意;②比較滿意,極少部分存在“瑕疵”,整體較為滿意;③一般,患者并未給出很明確的回答,但言語及神情中透露出些許不滿;④不滿意,患者明確表示對護理工作感到不滿,并指出護理人員工作中存在的不足之處。總滿意率=(特別滿意例數+比較滿意例數)/總例數×100%[5]。
1.4 統計學分析
本研究產生的所有數據均納入SPSS 23.0統計學軟件進行分析。其中,針對計量資料行t檢驗,所有結果均以(±s)的形式予以呈現;針對計數資料行χ2檢驗,相關結果以(n,%)的形式呈現;當P<0.05時,表明組間差異具有統計學意義[8]。
2 結果
2.1 兩組患者術后恢復情況對比
觀察組Barthel評分、住院時長分別為(79.61±6.42)分、(7.68±0.36)d,均優于對照組的(73.33±6.31)分和(9.12±0.46)d,P值均<0.05,差異有統計學意義。
表 1 兩組患者術后恢復情況對比 (±s)

表 1 兩組患者術后恢復情況對比 (±s)
?
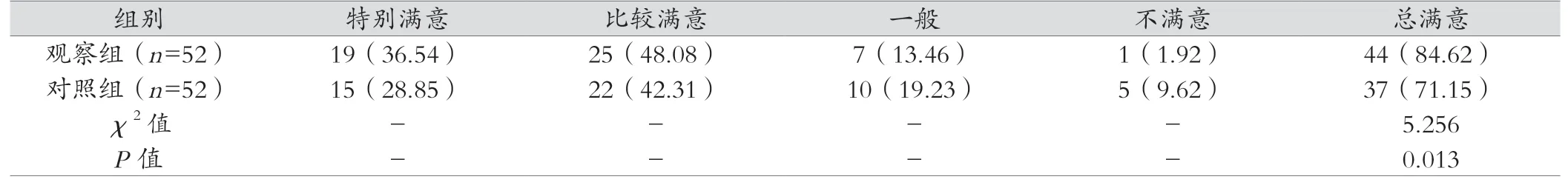
表2 兩組患者對護理的滿意度對比 [例(%)]
2.2 兩組患者對護理滿意度對比
觀察組患者對護理的滿意度為84.62%(特別滿意、比較滿意分別為19例、25例),優于對照組71.15%(15例、22例),P<0.05,差異有統計學意義。
3 討論
現代醫學理論認為,應在保證治療成效不變的前提下,盡量提高患者術后康復速度。常規的神經外科護理模式,僅僅圍繞生命體征監測、用藥指導等有限的內容開展,并未“激發”患者的主觀能動性,使其長時間處于“被動接受護理”的狀態。此舉并不利于患者術后恢復[9]。而快速康復外科護理的特別之處在于,能夠從患者、醫護人員、醫院三個層面,分別使臨床受益[10]。
(1)患者層面:術后康復速度的提升建立在舒適度提升和滿意度提升的基礎上。換言之,患者的術后恢復效果不僅不會降低,反而會得到提升。在減少住院時長的情況下,患者治療疾病的成本也會隨之降低,可在一定程度上避免“因病返貧”[11]。
(2)醫護人員方面:①快速康復外科護理模式的建立意味著醫療技術的提高、診療路徑的規范化,能夠整體性地提高醫護人員的工作能力;②加快患者術后康復速度,可以使醫護人員產生成就感,進而以高昂的斗志投入工作,有助于逐漸形成充滿激情的醫療工作團隊;③護理工作的節奏更加緊湊,基于連續性的護理工作,可使臨床數據更加豐富、完整;④可解決傳統護理模式下頻繁產生的醫患糾紛,有利于形成和諧的醫患關系[12]。
(3)醫院層面:①縮短患者的住院時間,可降低患者死亡風險、降低并發癥發生幾率,有助于提高醫院的口碑;②降低醫保支出,可整體性提高我國社會的效益,可成為解決養老金、醫保缺口的一種有效途徑[13]。
本研究結果顯示,接受快速康復外科護理的患者,其住院時長普遍低于接受普通護理的患者;在Barthel評分中,觀察組的平均水平顯著優于對照組,表明快速康復外科護理的實際效果占優。由此可見,快速康復外科護理能夠顯著提高患者的自理能力及對護理工作的滿意度[14]。
綜合而言,快速康復外科護理模式具備全程化、系統化、全面化的特性[15-16]。隨著“充分止痛、術后盡快下床、早期恢復口服飲食”等理念不斷推廣且深入人心,此種新型護理模式必將獲得更加廣闊的應用范圍。

