不同劑量左甲狀腺素鈉片對妊娠合并甲狀腺功能減退患者的療效
郭華林,黃新琴,賀燕
(1.河南省生殖健康科學技術研究院 體檢科,河南 鄭州 450002;2.河南中醫藥大學第一附屬醫院 婦產科,河南 鄭州 450000)
甲狀腺功能減退(簡稱甲減)在臨床上較為常見,是一種低代謝綜合征,女性患病率高于男性[1]。妊娠期婦女體內激素水平處于快速變動時期,更易發生甲減,妊娠合并甲減可增加糖尿病、高血壓等合并癥發生風險,導致新生兒窒息等不良妊娠結局[2],故需及時干預。目前臨床主要采用左甲狀腺素鈉片治療妊娠合并甲減,其是一種人工合成的四碘甲狀腺原氨酸鈉鹽,具有一定的療效,但在用藥劑量方面,目前尚無定論[3]。促甲狀腺激素(thyroid stimulating hormone,TSH)是臨床上判定甲狀腺功能最敏感的一種指標,其水平升高,甲狀腺激素水平降低,則可考慮為甲狀腺疾病導致的甲減。在妊娠合并甲減患者的治療中,依據TSH水平調整左甲狀腺素鈉片用藥劑量,或可取得更好的治療效果。基于這一設想,本研究針對妊娠合并甲減患者進行隨機對照研究,分析比較依據TSH水平調整左甲狀腺素鈉片劑量與常規劑量的治療效果,以期為該病的治療提供有效參考。
1 資料與方法
1.1 一般資料以2016年6月至2019年5月河南中醫藥大學第一附屬醫院收治的符合標準的60例妊娠合并甲減患者為研究對象,按照隨機數表法分組,每組30例。對照組年齡23~36歲,平均(28.4±2.1)歲;初產婦16例,經產婦14例;孕周22~36周,平均(27.4±1.9)周。研究組年齡24~37歲,平均(29.1±2.4)歲;初產婦17例,經產婦13例;孕周23~34周,平均(26.5±1.7)周。兩組年齡、產次、孕周數據相比,差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會批準。患者均自愿參與本研究,簽署知情同意書。
1.2 納入排除標準(1)納入標準:①符合妊娠和產后甲狀腺疾病診治指南[4]中妊娠合并甲減的診斷標準;②單胎妊娠;③既往無甲狀腺疾病或免疫性疾病史。(2)排除標準:①合并嚴重心、肺、肝、腎疾病;②合并惡性腫瘤;③存在急性感染;④合并精神疾病或認知障礙;⑤生活無法自理;⑥依從性差;⑦拒絕參與或中途退出本研究。
1.3 治療方法兩組均常規飲食,限制脂肪攝入,補充蛋白質和碘,同時接受以下藥物治療。(1)對照組:口服左甲狀腺素鈉片(MERCK SANTE s.a.s.,注冊證號H20140052,每片50 μg),每次25 μg,治療2周后TSH水平若仍未恢復至正常水平(0.35~4.94 mIU·L-1),則增加劑量至50 μg(為最大給藥劑量),每天1次,再持續治療2周。(2)研究組:依據TSH水平調整左甲狀腺素鈉片劑量:如TSH水平為2.5~5.0 mIU·L-1,口服劑量為12.5 μg,每天1次;如TSH水平為5.1~8.0 mIU·L-1,口服劑量為25 μg,每天1次;TSH水平>8.0 mIU·L-1,口服劑量為50 μg,每天1次。連續服用2周后,復查TSH水平,依據其水平調整劑量,直至TSH水平降至妊娠期參考值范圍[5](妊娠13~27周,0.2~3.0 mIU·L-1;妊娠28~40周,0.3~3.0 mIU·L-1)。用藥過程中,密切觀察兩組患者是否有心率加快、心律失常、血壓改變,定期監測血甲狀腺激素水平,必要時可暫緩加量或減少用量。
1.4 觀察指標(1)治療4周后臨床療效:顯效,為癥狀體征消失,甲狀腺激素水平恢復正常;有效,為癥狀體征有所減輕,甲狀腺激素水平有所恢復;無效,為癥狀體征無變化甚至加重,甲狀腺激素水平無明顯變化[6]。治療總有效率為顯效例數與有效例數之和占總例數的百分比。(2)治療前、治療4周后甲狀腺激素和葉酸水平,甲狀腺激素包括血清游離三碘甲狀腺原氨酸(free triiodothyronine,FT3)、游離甲狀腺素(free thyroxine,FT4)、TSH。檢測方法:采集外周靜脈血3 mL,離心后保留血清,采用羅氏公司E601自動生化儀,運用熒光免疫層析法測定甲狀腺激素水平,以放射免疫分析法測定葉酸水平。(3)母嬰結局:包括分娩方式(陰道分娩、剖宮產)、妊娠合并癥(高血壓、膽汁淤積、糖代謝異常)及新生兒不良結局(新生兒窒息)。
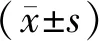
2 結果
2.1 兩組臨床療效比較研究組治療總有效率高于對照組(P<0.05)。見表1。

表1 兩組臨床療效比較(n,%)
2.2 兩組甲狀腺激素和葉酸水平比較治療前,兩組FT3、FT4、TSH及葉酸水平相比,差異無統計學意義(P>0.05);治療后,兩組FT3、FT4及葉酸水平高于治療前,TSH水平低于治療前,研究組FT3、FT4及葉酸水平高于對照組,TSH水平低于對照組,差異有統計學意義(P<0.05)。見表2。
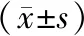
表2 兩組治療前后甲狀腺激素和葉酸水平比較
2.3 兩組母嬰結局比較研究組陰道分娩率高于對照組,剖宮產率低于對照組,妊娠合并癥發生率低于對照組,新生兒窒息率低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組母嬰結局比較[n(%)]
3 討論
甲狀腺激素是人體生長發育所必須的激素,能夠促進胎兒代謝和生長發育,提高神經系統興奮性,促進鈣磷代謝和骨骼生長。對于女性而言,一旦出現甲狀腺激素缺乏,則可能出現月經紊亂、無排卵等癥狀,甚至導致不孕[7]。對于妊娠合并甲減患者,如未及時進行有效糾正,可能導致胎兒神經系統發生不可逆性損害,嚴重影響胎兒健康,且不符合我國優生優育的政策,因此需及時有效地糾正妊娠合并甲減患者的甲狀腺功能異常。妊娠和產后甲狀腺疾病診治指南[4]指出:母胎甲減或亞臨床甲減均可增加不良妊娠結局的發生,必須治療,治療達標可提高妊娠合并甲減孕婦后代智力。但是,對于治療劑量的選擇,無明確規定,這主要是由于妊娠不同時期,母體甲狀腺激素水平呈現不同的變化[8]。血清TSH水平是判斷甲狀腺激素水平最為敏感的指標,在妊娠早期,血清TSH水平最低,隨著血清人絨毛膜促性腺激素(human chorionic gonadotropin,hCG)水平的下降,其對血清TSH的抑制作用逐漸減弱,故血清TSH水平逐漸回升,但是妊娠各期血清TSH水平無明顯界限,因此在進行治療時,無法明確左旋甲狀腺素鈉替代治療的具體劑量[9]。因此,本研究對左旋甲狀腺素鈉的劑量進行了探討。
本研究分別采用常規劑量左甲狀腺素鈉片(對照組)和依據TSH水平調整左甲狀腺素鈉片劑量(研究組)這兩種方案對妊娠合并甲減患者進行治療,結果提示采用個體化的用藥劑量在疾病的治療上更具優勢。研究組僅有1例治療無效,這可能與個人體質有關。本研究還就患者的甲狀腺激素和葉酸水平進行了探討,結果顯示與對照組比較,研究組方案能夠更好地改善患者的甲狀腺激素水平和葉酸水平,這與陳琳等[10]的研究結果類似。本研究還對患者的妊娠結局進行了比較分析,觀察指標包括分娩方式、妊娠合并癥以及新生兒窒息情況,結果顯示依據TSH水平調整左甲狀腺素鈉片劑量的方案能夠有效改善患者妊娠結局。除了甲狀腺激素和葉酸水平恢復本身的作用,病情好轉也給患者帶來更多的心理安慰,減少了患者的擔憂,這可能也是母嬰結局改善的原因之一。
綜上所述,依據TSH水平調整左甲狀腺素鈉片劑量對于妊娠合并甲減的治療效果更好,可以更好地調整甲狀腺激素和葉酸水平,改善母嬰結局。

