某院Ⅰ類切口手術抗菌藥物的使用情況及分析
郭秉榮,王姝,翟文杰,張源
(晉中市第一人民醫院臨床藥學與試驗中心,山西 晉中)
0 引言
Ⅰ類切口手術為清潔手術,手術臟器為人體無菌部位,局部無炎癥、無損傷,也不涉及呼吸道、消化道、泌尿生殖道等人體與外界相通的器官。手術部位無污染,通常不需預防用抗菌藥物。目前在抗菌藥物的預防性使用上存在著許多不合理現象,導致細菌耐藥性的發生及不良反應等后果的發生。近些年國家開展了一系列專項整治活動,其中對Ⅰ類切口手術預防性使用抗菌藥物尤為重視。為此對某院Ⅰ類切口手術圍手術期抗菌藥物的使用情況進行了回顧性分析,討論其用藥的合理性。
1 資料與方法
1.1 資料來源
抽取2019年7月至9月Ⅰ類切口手術患者200例,逐份記錄其基本情況及用藥情況。
1.2 調查方法
記錄患者病歷號、性別、年齡、臨床診斷、手術名稱、傷口愈合等級、出入院日期、手術日期、藥物名稱、劑量、給藥方式等信息,以《抗菌藥物臨床應用指導原則》為依據進行統計分析。
1.3 評價標準
根據文獻[1,2],對每份病歷進行合理性評價。
2 結果
2.1 一般情況
200例患者中男107例,女93例,年齡2-93歲。未成年12例,老年20例,見表1。

表1 患者年齡分布(例)
2.2 Ⅰ類切口手術圍手術期抗菌藥物預防應用評價標準
根據《抗菌藥物臨床應用指導原則2015年版》中圍手術期抗菌藥物的預防性應用,I 類切口手術圍手術期抗菌藥物預防應用的標準見表2。

表2 Ⅰ類切口手術圍手術期抗菌藥物預防應用評價標準
2.3 使用抗菌藥物種類構成
抽取的病例中,93例使用了抗菌藥物,其中84例為預防性使用,46例使用頭孢呋辛鈉、25例使用頭孢唑林鈉和12例使用克林霉素為選擇抗菌藥物品種合理,1例使用頭孢哌酮鈉不合理。9例為治療性使用,2例使用頭孢呋辛鈉,3例使用萬古霉素,4例使用甲磺酸左氧氟沙星,用于治療社區獲得性肺炎和泌尿系感染等。見表3。

表3 使用的抗菌藥物品種情況
2.4 抗菌藥物給藥時機與用藥時間
抽取的病例中,共有107例沒有術前使用抗菌藥物,給藥時機在皮膚、黏膜切開前0.5-1h 內共70例,術前未預防使用術中使用抗菌藥物共4例為不合理用藥情況,無術中追加。抗菌藥物用藥時間未超過24h 的病例共66例,超過24h 共8例為用藥時間長。見表4。

表4 抗菌藥物給藥時機與用藥時間(例)
2.5 抗菌藥物不合理使用情況
抽取的病例中,存在抗菌藥物品種選擇、給藥時機、給藥劑量和用藥時間不合理的情況。見表5。
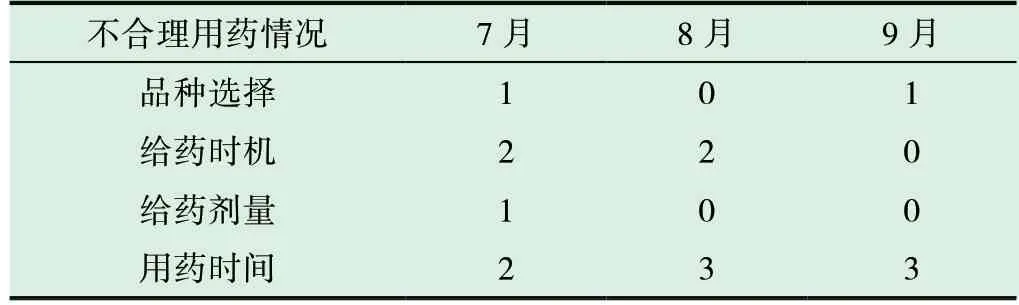
表5 抗菌藥物不合理使用情況分析(例)
3 討論
3.1 預防用藥指征
一般清潔手術,手術部位無污染的,通常不需預防用藥[1]。本調查中,Ⅰ類切口抗菌藥物使用率為46.5%,超出≤30%的要求[3,4]。無指征的預防性使用抗菌藥物,不僅容易產生細菌耐藥性,而且還容易增加不良反應,增加患者的經濟負擔。
3.2 抗菌藥物給藥時機
抗菌藥物給藥多為靜脈輸注,應在皮膚、黏膜切開前0.5-1h 內或麻醉開始時給藥,在輸注完畢后開始手術,保證手術部位暴露時局部組織中抗菌藥物已達到足以殺滅手術過程中沾染細菌的藥物濃度。Ⅰ類切口手術一般不預防使用抗菌藥物,確需使用時,要嚴格掌握適應證、藥物選擇、用藥起始與持續時間。給藥方法要按照《抗菌藥物臨床應用指導原則》有關規定,術前0.5-2h,或麻醉開始時首次給藥;手術時間>3h 或失血量>1500ml,術中可給予第二劑;總預防用藥時間一般不超過24h,個別情況可延長至48h[5-8]。本次調查中有4例為給藥時機不當,都為術前未預防給藥,術中使用抗菌藥物,錯過了抗菌藥物預防用藥的最佳時機。手術中應用抗菌藥物,往往達不到預防感染的目的,給藥時間晚,在手術過程中藥物無法達到有效的需要濃度,不能有效地抑制或殺滅已侵入組織的細菌。
3.3 抗菌藥物用藥時間
I 類切口手術抗菌藥物的預防性使用時間應不超過24h,心臟手術可視情況延長至48h[1]。但是過度延長抗菌藥物的用藥時間并不能進一步提高預防效果,且若預防用藥時間超過48h,則會導致耐藥菌感染機會增加。本次調查中,抗菌藥物預防使用時間>24h 的有8例,為不合理用藥情況。
3.4 抗菌藥物品種選擇
預防使用抗菌藥物應按照2015 版抗菌藥物臨床應用指導原則中的規定進行選擇,在本次調查中,發現存在患者無頭孢過敏情況下使用克林霉素預防感染和抗菌藥物選用級別較高及優先選用限制使用級抗菌藥物的情況。手術切口部位感染主要是由革蘭氏陽性球菌引起,預防性使用抗菌藥物首選第一、二代頭孢菌素[1],頭孢哌酮鈉屬于第三代頭孢對革蘭氏陰性桿菌作用強的廣譜抗生素,不宜作為圍手術期常規預防使用抗菌藥物。
3.5 抗菌藥物使用劑量
衛生部推薦的Ⅰ類切口手術常用預防抗菌藥物頭孢呋辛鈉單次使用劑量為1.5g。[4]本次調查中,有1例單次使用頭孢呋辛鈉2g。預防性使用抗菌藥物時應使用治療量的低限,大劑量會增加抗菌藥物的強度及患者的經濟負擔。
3.6 溶媒的選擇與用量
1.5g 的頭孢呋辛至少用12.0ml 的滅菌注射用水溶解,搖勻后再緩慢靜脈滴注,本次調查中使用頭孢呋辛的患者,全都使用0.9%NaCl 溶液100ml 作為溶媒,均符合要求,合理率達100%。
本次調查分析表明,該院從2015年12月貫徹落實《抗菌藥物臨床應用指導原則(2015年版)》,已有一定成效,圍手術期抗菌藥物的使用合理率提高了。因此,醫院臨床藥學部門與相關科室應加強監管,采取有效的干預措施,規范醫使用藥行為,提高用藥合理性,從而降低用藥風險。醫院應繼續加強關于抗菌藥物應用相關知識的培訓考核,轉變醫師用藥觀念,防止細菌耐藥性的產生。

