可視雙腔支氣管導管在肥胖患者單肺通氣中的應用效果觀察
史志國, 韓 毅, 高廣闊, 王 春, 劉 濤, 曹曉曼, 魏碧玉, 劉 偉
(首都醫科大學附屬北京胸科醫院, 1. 麻醉科, 2. 胸外科, 北京, 101149)
肥胖已經成為威脅人類健康的全球性嚴重問題,且肥胖患者數量有逐年增加的趨勢[1]。肥胖患者氣管插管失敗率約為14%[2], 此外因肥胖患者的氣道解剖和肺循環力學均會發生改變,肥胖是開胸手術患者發生圍術期并發癥的獨立危險因素[3]。雙腔支氣管導管行肺隔離為胸外科手術麻醉中最主要的一種肺隔離方式[4], 但相對于單腔支氣管導管,雙腔支氣管導管管徑較粗,置入位置較深,操作難度較大[5], 且麻醉維持過程中由于手術牽拉,術中容易移位,增大了麻醉管理難度。將可視雙腔支氣管導管應用于麻醉中,麻醉醫師可在直視下完成插管操作,術中可隨時監測可視雙腔支氣管導管的位置,能為麻醉管理提供便利。本研究觀察了可視雙腔支氣管導管在肥胖患者開胸手術氣管插管中的應用效果,現將結果報告如下。
1 資料與方法
1.1 一般資料
本研究經首都醫科大學附屬北京胸科醫院醫學倫理委員會審核批準,所有患者均簽署知情同意書。選取2018年1月—2020年12月首都醫科大學附屬北京胸科醫院收治的55例肥胖肺癌患者作為研究對象,患者體質量指數(BMI)≥28 kg/m2, 均行胸外科手術治療,且均選擇左側雙腔支氣管導管置入。納入標準: ① 美國麻醉醫師協會(ASA)分級為Ⅱ級或Ⅲ級者; ② 無長期大量吸煙史者; ③ 無明顯心、肝、腎功能異常者。排除標準: ① 術前長期應用激素治療者; ② 術前動脈血氧飽和度低于90%者; ③ 有困難氣道者; ④ 術前存在急性上呼吸道疾病或慢性阻塞性肺疾病(COPD)、哮喘等疾病者。剔除7例麻醉過程中插管困難和改變插管方式的患者,其中3例患者氣道暴露困難, 4例患者因雙腔支氣管導管型號選擇不正確更換雙腔支氣管導管。將剔除后的48例患者隨機分為可視組和對照組,每組24例。2組患者性別、年齡、BMI、術前平均動脈壓(MAP)、心率(HR)比較,差異無統計學意義(P>0.05)。見表1。
表1 2組患者一般資料比較
1.2 方法
入室后常規建立靜脈通路,行橈動脈穿刺置管,監測患者血壓、血氧飽和度、腦電雙頻指數等。麻醉誘導依次予舒芬太尼0.3 μg/kg, 咪達唑侖0.02 mg/kg靜脈注射, 1%丙泊酚靶控輸注(血漿靶濃度3 μg/kg), 羅庫溴銨1 mg/kg靜脈注射(所有患者均按標準體質量計算)。可視組以可視喉鏡暴露聲門,行可視左雙腔支氣管導管置入; 對照組以可視喉鏡暴露聲門,行左雙腔支氣管導管置入,后以纖維支氣管鏡定位,確定支氣管導管位置。麻醉誘導時,若血壓低于誘導前20%, 給予去氧腎上腺素20 μg靜脈注射,若HR低于45次/min, 給予阿托品0.5 mg靜脈注射,若HR高于100次/min, 給予艾司洛爾20 mg靜脈注射。
1.3 觀察指標
① 雙腔支氣管導管定位時間、導管移位后重新定位時間及相關藥物(艾司洛爾、去氧腎上腺素、阿托品、烏拉地爾)應用情況; ② 給藥前5 min(T1時點)、誘導前即刻(T2時點)、雙腔支氣管導管置入即刻(T3時點)、置入后3 min(T4時點)、置入后5 min(T5時點)患者的MAP、HR變化; ③ 患者術中雙腔支氣管導管移位情況、氣管支氣管損傷情況以及術后咽部疼痛、聲音嘶啞等情況。
1.4 統計學分析
2 結 果
2.1 不同時點血流動力學變化比較
T1、T2、T4、T5時點, 2組患者HR、MAP比較,差異均無統計學意義(P>0.05); T3時點,可視組HR、MAP均低于對照組,差異有統計學意義(P<0.05)。見表2。
表2 2組患者不同時點血流動力學指標變化比較
2.2 咽部、聲帶和氣管支氣管損傷情況
可視組術后咽部疼痛、聲音嘶啞發生率和術中氣管支氣管損傷發生率均低于對照組,差異有統計學意義(P<0.05)。見表3。
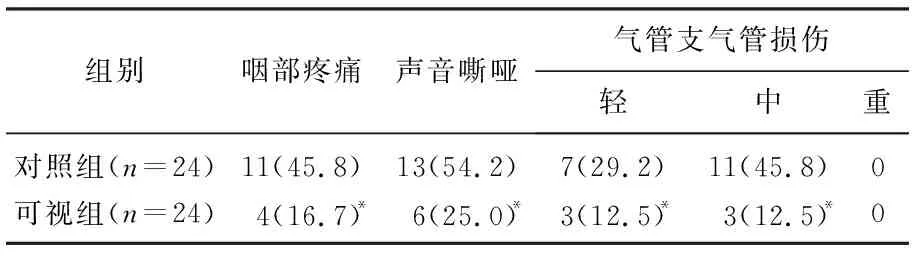
表3 2組患者咽部、聲帶和氣管支氣管損傷情況[n(%)]
2.3 導管情況及藥物應用情況比較
可視組導管定位時間、導管移位后重新定位時間均短于對照組,差異有統計學意義(P<0.05)。2組術中導管移位、不良事件發生情況及相關藥物應用情況比較,差異均無統計學意義(P>0.05)。見表4。
表4 2組患者導管情況及相關藥物應用情況比較
3 討 論
肥胖患者由于胸廓順應性的降低和肺儲備能力的下降,麻醉誘導后膈肌上升,導致功能余氣量進一步減少,麻醉誘導給予吸氧去氮后維持正常氧分壓的時間較正常體質量患者明顯縮短, BMI≥30 kg/m2的患者無通氣期耐受,缺氧時限僅3 min[6], 雙腔支氣管導管若不能及時置入,患者有可能出現低氧血癥和體內CO2蓄積,增大麻醉風險[7-8],因此,精確快速地置入雙腔支氣管導管對患者極其重要。
本研究結果顯示,相較于對照組,可視組氣管插管時的MAP、HR波動更小,差異有統計學意義(P<0.05)。麻醉誘導時,雙腔支氣管導管的置入會對氣道造成刺激,使得交感神經過度興奮,兒茶酚胺等過多釋放,導致血壓升高、心率增快和心肌耗氧量增加[9-10]。相關研究[11-12]指出,過高的血壓、HR會使圍術期心腦血管疾病的發生率明顯升高,因此麻醉誘導維持患者循環穩定極其重要。本研究結果還顯示,采用可視雙腔支氣管導管插管的可視組術后咽部疼痛、聲音嘶啞的發生率低于對照組,差異有統計學意義(P<0.05)。術后咽部疼痛是雙腔支氣管導管置入的主要并發癥之一[13], 可視雙腔支氣管導管的應用可更迅速和精確地置入主支氣管,避免雙腔支氣管導管反復操作對聲帶、咽后壁的刺激,降低咽部損傷的發生率。
但是可視雙腔支氣管導管也存在一些弊端,可視組麻醉誘導后有1例患者需重新更換雙腔支氣管導管,因為可視雙腔支氣管導管管徑相對于普通支氣管導管管徑較粗,增加了麻醉管理的風險。本研究中,可視組有4例患者可視雙腔支氣管被痰液和氣道分泌物堵塞,予吸痰管吸痰后仍有2例需用纖維支氣管鏡進行定位。
低氧血癥為單肺通氣的嚴重并發癥之一,對麻醉醫生來說是一項巨大挑戰[14], 術中低氧血癥與雙腔支氣管導管移位密切相關[15]。本研究顯示,氣管插管后因患者體位的變化和外科手術操作的影響,對照組術中有11例患者需在纖維支氣管鏡引導下調整雙腔支氣管導管位置,平均用時約107.5 s, 可視組則有13例患者需要調整氣管導管位置(根據可視雙腔支氣管導管顯示器調整氣管導管位置),平均用時約25.8 s。對照組有2例患者發生低氧血癥,需重新調整氣管導管位置,可視組無1例患者因氣管導管移位所致低氧血癥。
綜上所述,可視雙腔支氣管導管可減少肥胖患者胸外科手術麻醉中氣管插管時MAP、HR的波動,縮短氣管插管時間,減輕氣管支氣管損傷,降低術后咽部疼痛、聲音嘶啞發生率,在肥胖患者的單肺通氣中具有一定應用價值。

