頸圍聯合HbA1c在肥胖伴OSA患者篩查中的價值分析
劉言衛,曹鵬偉,曹 峰,王 松,何 巖,徐巖巖,賈犇黎,汪 泳
目前,肥胖已成為威脅人類健康的主要問題之一,與肥胖相關的合并癥也越來越受到重視。流行病學調查顯示阻塞性睡眠呼吸暫停(obstructive sleep apnea,OSA)的發病率和肥胖發病率呈線性關系,OSA可導致糖尿病、腦血管疾病、夜間猝死等并發癥。因此,在肥胖人群中早期識別與診斷OSA尤為重要。國際公認OSA的診斷金標準為多導睡眠監測(polysomnography,PSG),但其操作復雜且價格昂貴,普及難度較大。目前,OSA的篩查工具多為診斷準確率較低的問卷,常用的有Epworth嗜睡量表(ESS)和Stop-Bang問卷。ESS用于評估患者日間嗜睡情況,但特異性較低;Stop-Bang問卷敏感性相對較高,但特異性同樣較低。因此尋找簡便準確的篩查指標已成為當下的熱點。有研究表明OSA與糖尿病密切相關,而肥胖常與OSA并存,二者均為糖代謝異常的高危因素。該研究聯合血糖相關指標及一般測量指標來探討肥胖患者發生OSA的危險因素,并對其篩查價值進行研究,以尋找最佳早期篩查指標。
1 材料與方法
1.1 病例資料
收集2018年11月—2020年5月就診于安徽醫科大學第二附屬醫院減重代謝中心的單純性肥胖(32例)及肥胖合并OSA患者(87例),其中男性31例、女性88例。納入標準:① 年齡18歲以上;② 自愿接受整夜7 h 以上睡眠的PSG;③ 能完整提供問卷調查結果;④ 有健全的自主行為能力和認知能力;⑤ BMI≥30 kg/m;⑥ 具有完整的臨床資料。排除標準:① 已接受OSA相關治療;② 嚴重心臟、肺、肝、腎功能不全;③ 明確為神經肌肉疾病。本研究方案經安徽醫科大學第二附屬醫院倫理委員會批準,所有參試患者均簽署知情同意書。1.2 研究方法
1
.2
.1
一般資料的測量 由專人測量所有受試者的身高、體質量、頸圍、腰圍、腹圍,并計算BMI。1
.2
.2
PSG 患者當晚填寫問卷調查,于安徽醫科大學第二附屬醫院呼吸睡眠中心使用美國Embla S4500多導睡眠監測儀進行PSG,監測當日禁服安眠藥,禁飲咖啡、可樂、酒、茶等興奮性飲料。監測項目包括腦電圖、眼電圖、頜舌肌肌電圖、心電圖、胸腹呼吸運動、口鼻氣流、血氧飽和度等。PSG技術和評定指標依據美國睡眠醫學會《睡眠及相關事件判讀手冊》(AASM2.3版)的標準執行,根據呼吸暫停低通氣指數(apnea-hypopnea index,AHI)對患者進行診斷并區分OSA嚴重程度:AHI<5次/h為無OSA,5次/h≤AHI<15次/h為輕度OSA,15次/h≤AHI<30次/h為中度OSA,AHI≥30次/h為重度OSA。并以此將肥胖患者分為非OSA組和OSA組。1
.2
.3
血糖測量 所有受試者禁食12 h,晨起空腹采靜脈血,分離血清檢測。糖化血紅蛋白(glycated hemoglobin,HbA1c)采用西門子醫學診斷公司提供的HbA1c測定試劑盒(免疫比濁法)測定。空腹血糖(fasting plasma glucose,FPG)、口服葡萄糖耐量試驗后的2 h血糖(2 hours plasma glucose, 2hPG)采用美國德靈公司生產的RxL2Max全自動生化分析儀測定。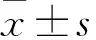
2 結果
2.1 患者一般情況、PSG、2hPG、FPG和HbA1c值
本研究共納入119例肥胖患者。非OSA組共32例,其中男性1例(3.1%),女性31例(96.9%),年齡19~47(30.0±7.8)歲,BMI(36.1±5.2)kg/,頸圍(38.2±2.2)cm,腰圍(109.3±12.3)cm;OSA組共87例,其中男性30例(34.5%)、女性57例(65.5%),年齡19~52(32.4±8.3)歲,BMI(43.9±7.5)kg/m,頸圍(45.4±5.4)cm,腰圍(127.2±16.1)cm。兩組間年齡差異無統計學意義(P
>0.05)。OSA組患者頸圍、腰圍及BMI高于非OSA組(P
<0.05,圖1A),且2hPG、FPG及HbA1c值均高于非OSA組(P
<0.05,圖1B)。OSA組患者ESS量表及STOP-Bang量表評分高于非OSA組,平均指
圖1 非OSA組與OSA組頸圍及HbA1c水平分布特征的比較A:頸圍;B:HbA1c水平;與非OSA組比較:*P<0.05
脈氧飽和度(Mean pulse oxygen saturation,MSpO)、最低指脈氧飽和度(Lowest pulse oxygen saturation,LSpO)低于單純肥胖組(P
<0.05)(表1)。
表1 肥胖合并OSA組和單純肥胖組一般情況及臨床特征比較
2.2 肥胖合并OSA組影響因素分析
對OSA發生的可能影響因素進行統計學分析,通過單因素Logistic回歸分析結果顯示兩組年齡差異無統計學意義(P
>0.05);性別、頸圍、腰圍、BMI、2hPG、FPG、HbA1c、MSpO、LSpO、ESS及STOP-Bang評分等影響因素均有統計學意義(P
<0.05)(表2)。納入以上有意義的指標,采用多因素Logistic回歸前向法分析結果顯示,肥胖患者發生OSA的獨立危險因素為頸圍和HbA1c(P
<0.05)(表3)。
表2 單因素Logistic回歸分析肥胖患者OSA發生的危險因素

表3 多因素Logistic回歸分析肥胖患者OSA發生的危險因素
2.3 ROC分析
2
.3
.1
單一指標ROC分析 ROC分析結果顯示:頸圍作為診斷指標時,曲線下面積(AUC)為0.909,最佳截斷值為41.750,在此截斷值下,靈敏度達71.3%,特異度為96.9%;血清HbA1c作為診斷指標時,AUC為0.813,最佳截斷值為5.550, 在此截斷值下,靈敏度達90.8%,特異度為62.5%;兩者均高于ESS及STOP-Bang評分(AUC為0.638、0.739;靈敏度為67.8%、58.6%;特異度為62.5%、84.4%),見表4、圖2。由此可見頸圍及HbA1c對肥胖合并OSA均有較好的診斷價值。2
.3
.2
多指標聯合診斷 聯合頸圍和HbA1c進行多變量聯合診斷,結果顯示,AUC為0.934,在最佳截斷值下,靈敏度達85.1%,特異度為96.9%,約登指數為0.819,較單一指標增高,見表4、圖2。可見聯合診斷與單指標相比更具有診斷價值。
表4 各指標對 OSA診斷的效果評價

圖2 用于肥胖患者OSA檢測的ROC曲線
2.4 HbA1c、頸圍與AHI相關性分析
對HbA1c、頸圍與AHI之間進行Pearson相關分析,結果顯示AHI與頸圍(r
=0.589,P
<0.01)、HbA1c(r
=0.352,P
<0.01)呈正相關。2.5 HbA1c和頸圍聯合檢測肥胖患者中OSA患者的概率
以頸圍及HbA1c的最佳截斷值為界限繪制HbA1c和頸圍聯合檢測肥胖患者中患OSA的概率圖,見圖3。當HbA1c≥5.55%,頸圍≥41.75 cm時,肥胖患者中發生OSA的概率為100%。當HbA1c≥5.55%、頸圍<41.75 cm或頸圍≥41.75 cm、HbA1c<5.55%時概率分別為60%和80%。
圖3 HbA1c聯合頸圍檢測肥胖患者中患OSA的概率
3 討論
2016年,據世界衛生組織估計,全球超重和肥胖患病率已分別達到39%和13%。隨著肥胖患病率的上升,與肥胖相關的疾病,如OSA的患病率也同步上升。未經治療的中重度OSA可導致罹患血管疾病事件的風險大幅增加。早期識別肥胖合并OSA的患者并給予積極治療,可降低相關并發癥的發生率。目前PSG是OSA診斷的金標準,但鑒于操作復雜、價格昂貴,很難在臨床上普及。因此,提高肥胖患者中OSA的檢出率,尋找切實可行的方法進行OSA臨床篩查是一個亟待解決的問題。

越來越多的研究表明,OSA與高血糖和胰島素抵抗密切相關。Papanas et al研究表明,非糖尿病男性患者OSA的嚴重程度與HbA1c和FPG水平升高有關;Kurosawa et al對日本2型糖尿病患者的研究表明OSA的嚴重程度與HbA1c水平升高有關。此外,Fleming et al研究表明HbA1C、C反應蛋白和促紅細胞生成素水平同時升高時應引起對OSA的高度懷疑,并可能作為OSA的篩查工具。本研究結果顯示,OSA組較非OSA組患者具有更高的HbA1c、FPG和2hPG,而僅有HbA1c是肥胖患者發生OSA的獨立危險因素,用其作為篩查指標具有較好的診斷意義。高血糖可降低頸動脈體對低氧刺激的反應性,可能導致氧和二氧化碳調節失調,從而改變呼吸狀態引起OSA的發生。反之,當OSA患者夜間出現間歇性低氧和睡眠破碎時,會使體內數種激素發生變化,導致交感神經系統激活,兒茶酚胺釋放增加,從而造成糖耐量異常和胰島素敏感性降低;此外,下丘腦-垂體-腎上腺軸受到刺激,引起皮質醇水平升高,使胰島素釋放減少,從而進一步影響糖代謝;有研究指出,OSA患者體內可溶性瘦素受體水平較低,使得游離瘦素水平升高,這種瘦素抵抗狀態也與胰島素抵抗有關,而脂肪細胞分泌的脂聯素可以增加胰島素敏感性,但在低氧環境下,脂聯素水平會降低,同樣會一定程度降低胰島素敏感性。本次研究顯示,HbA1c與AHI指數呈現正相關,這與以上多項研究結果基本相符;但兩者相關性較弱,可能與樣本量欠缺密切相關,有待進一步探討。
盡管現已有很多關于OSA篩查指標的研究,但對肥胖患者中OSA的篩查指標的研究甚少。該文通過分析肥胖合并OSA患者的臨床特點及危險因素,篩選出頸圍及HbA1c作為肥胖患者中合并OSA的初步篩查指標,同時首次將血清學指標HbA1c與人體一般測量指標頸圍聯合評估,結果表明聯合評估對OSA的診斷效果較單一指標更佳。這為臨床醫師及早篩查出肥胖合并OSA的患者并進行早期干預措施提供了一種廉價、簡便實用的新途徑。

