經臨時性襻式回腸造口行遠端灌洗對還納術后患者腸功能恢復影響的回顧性隊列研究
呂桂芬 戴莉莉 方瑞華 周歡 朱靈芝 趙子夜 于恩達 李淑英
低位直腸癌的根治性手術方式包括經腹-會陰聯合切除術(abdominoperineal resection,APR)和經腹前切除術(anterior resection,AR)。由于行AR術可避免切除肛門和永久性造口,患者術后生活質量更好,因而成為更普遍的選擇[1-2]。然而為了保證吻合口的有效愈合,對于腫瘤位于腹膜返折以下的患者,常規選擇行末端回腸襻式造口術以分流腸內容物,減少腸管蠕動,確保吻合口的充分愈合,一般于3~6個月后再行造口還納手術[3-5]。在此期間,襻式造口的遠端腸管雖然處于曠置狀態,但仍會有腸腔分泌物產生以及分流不及時帶來部分排泄物,這為還納手術后的腸功能恢復帶來一定影響,也加重了術后腸梗阻發生的可能[6-7]。
造口遠端灌洗是對襻式造口的患者自造口遠端行順行造口灌洗,該方法利用重力作用和虹吸原理,將一定容量的液體由造口處向遠端腸管灌入,刺激腸管加快蠕動,液體帶動腸腔分泌物一起經肛門排出的一種灌洗方法[8]。本研究通過回顧性收集AR術后患者造口還納圍手術期臨床數據,分析遠端造口灌洗對患者康復效果的影響。
資料與方法
一、一般資料
候選觀測對象為上海長海醫院肛腸外科2019年3月至2019年8月間連續收治的行造口還納術的直腸癌術后患者,根據納入、排除標準確定研究隊列。是否進行造口遠端灌洗由手術醫生根據需要決定,由責任護士實施。
研究期間共收治接受手術的直腸癌患者161例,排除7例非前切除術及20例未行預防性造口者后,行AR術并接受預防性造口者134例。排除1例因肛門括約肌功能不良未行造口還納術的患者,共有133例納入本研究。其中男性81例(60.9%),女性52例(39.1%),平均年齡(58.54±11.84)歲。按照是否行造口遠端灌洗分為灌洗組(68例,51.1%)和非灌洗組(65例,48.9%)。
二、納入與排除標準
1.納入標準:病理明確診斷為直腸癌;腫瘤與齒線的距離在2 cm~10 cm之間;腸鏡檢查提示吻合口愈合良好;肛門收縮功能良好;行造口還納手術。
2.排除標準:手術時遠端關閉的患者;存在直腸陰道瘺的患者;腸鏡提示吻合口狹窄或閉鎖的患者。
三、研究方法
1.器材準備:(1)自制造口灌洗器:使用一次性灌腸包及十字形奶嘴,奶嘴的十字開口直徑以與肛管緊密貼合為宜,肛管頭端與奶嘴的距離約7cm;(2)生理鹽水1000mL;(3)一次性便盆。器材組裝方式見圖1。
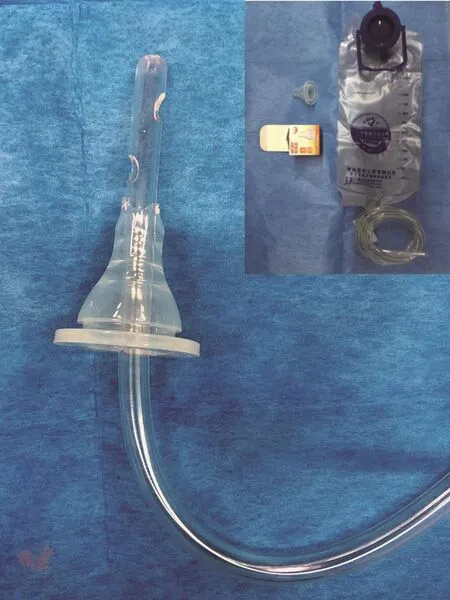
圖1 灌洗裝置(右上組裝前)
2.灌洗方法:灌洗組患者于術前一天接受造口遠端灌洗,具體方法:患者取坐位或平臥位,取下造口袋,使用自制造口灌洗器,肛管插入前先行手指探查,確定方向,肛管插入深度為手指探查的長度,一般約5 cm~7 cm。以生理鹽水行造口灌洗,灌洗完1 000 mL的時間控制在10 min~15 min,速度過慢可能無法達到沖洗的作用,且液體易被腸管吸收。灌洗過程中囑患者做排便及控便動作。非灌洗組按常規未行造口灌洗。兩組患者術前均未行口服瀉藥腸道準備。
四、觀察指標
記錄兩組患者術后的排氣時間、排便時間(實時記錄)、進食時間、住院時間、住院總費用、術后腸梗阻(住院信息系統記錄),觀察指標行組間比較。術后腸梗阻定義根據Vather等[9]系統評價的結果:術后第4日及以后出現下列至少2項癥狀/體征:惡心或嘔吐(排除藥物導致);近24小時無法耐受經口攝食;最近24小時沒有排氣;腹脹、腹部膨隆;影像學檢查證實。
五、統計學分析方法
采取SPSS 20.0軟件進行統計分析。計量資料以均數±標準差(±s)表示,組間比較采用t檢驗。計數資料以例數和百分比表示,使用χ2檢驗或Fisher精確檢驗進行組間比較。P<0.05認為差異有統計學意義。
結 果
一、一般信息比較
灌洗組和非灌洗組患者在年齡(t=0.319,P>0.05)、性別(χ2=0.043,P>0.05)、直腸吻合口距齒線距離(χ2=?1.863,P>0.05)的差異均不具有統計學意義,可比性好(表1)。所有患者的術后觀察指標均完整記錄,無失訪資料。
二、圍手術期信息比較
納入患者圍手術期具體信息見表1。灌洗組患者的術后排 氣 時 間 (t=2.544, P<0.05)、 排 便 時 間 (t=3.864,P<0.05)、進食時間(t=3.409,P<0.05)、住院時間(t=4.695,P<0.05)均顯著短于非灌洗組,差異具有統計學意義。灌洗組的住院總費用顯著低于非灌洗組(t=2.254,P<0.05)。此外,灌洗組和非灌洗組分別有4例(5.9%)和7例(10.8%)發生術后腸梗阻,但差異無統計學意義(χ2=1.056,P>0.05)。
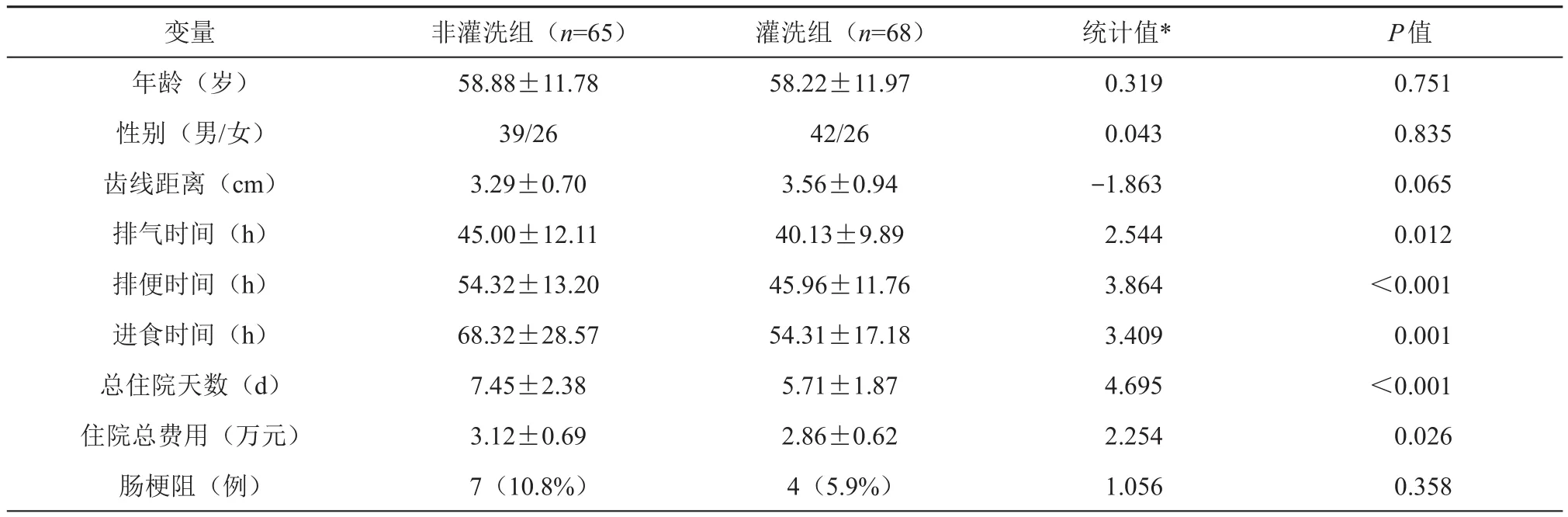
表1 灌洗組及非灌洗組的觀察指標比較
討 論
直腸癌是消化系統常見的惡性腫瘤之一,其發病率和死亡人數的上升趨勢已持續十年以上[10-11]。作為城市地區的代表,上海市數據高于同期全國平均水平,2014年結直腸癌發病率位列第2位,其中直腸癌占比近50%[12]。直腸癌的治療原則是以手術為核心的綜合治療,對于有手術條件的患者來說,接受根治性手術是獲得最大生存獲益的必然選擇[13-14]。對于腫瘤位置距離齒狀線較近的病例,即低位直腸癌患者,經典手術方式為APR。但在患者希望保留肛門的強烈意愿和腫瘤低位保肛安全性新證據的共同助力下,AR術因其具有在切除腫瘤同時保留肛門從而最大程度的保障患者術后生活質量的優點,而備受推崇,并被指南所推薦[15-17]。
為最大程度降低術后吻合口漏的風險,低位直腸癌手術策略多采取I期切除腫瘤并行回腸預防性造口,再行II期造口還納術。襻式回腸造口最早在1967年由Turnbull等[18]提出,多用于臨時性腸內容物轉流,保護遠端吻合口,預防吻合口漏的發生或降低其危害。經過持續不斷的術式改良,襻式回腸造口已成為直腸腫瘤最經典的選擇之一。然而手術中遠端腸管不閉合,會導致腸液轉流不充分,部分腸液經由造口遠端進入到結腸,由于沒有足夠的重量刺激腸管蠕動,腸內容物多存留于遠端腸管[8,19-20]。此外,腸內容物轉流造成的遠端腸管曠置會引起廢用性結腸炎的發生,結腸黏膜萎縮明顯,影響造口還納術后的腸功能的恢復。
本研究中我們通過行造口遠端灌洗,意在排空腸腔內容物,同時刺激結腸,提前“喚醒”曠置腸管的功能,進而促進術后腸功能的恢復[19]。部分患者在還納手術前接受了排糞造影檢查,但曠置腸管蠕動異常可能導致鋇劑殘留,行造口遠端灌洗同時能達到沖洗腸腔的目的,可避免鋇劑殘留對腸功能的影響。本研究數據,我們發現造口遠端灌洗確實可以帶來圍手術期獲益。灌洗組患者術后的排氣、排便及進食時間均顯著短于非灌洗組,說明灌洗組患者能夠更快地恢復排氣與排便,更早進食,這提示遠端灌洗對患者腸功能恢復是有利的,達到了快速康復的效果。兩組患者在住院時間、住院總費用的差異,可以理解為灌洗組因為能夠促進患者快速康復,從而縮短了住院時間,并進一步減少了住院費用,這與加速康復外科(enhanced recovery after surgery,ERAS)理念相一致,有助于提高醫院運轉效率,節約患者時間和經濟成本,一舉兩得,值得推廣。
對本研究中造口遠端灌洗促進圍手術期康復效果的理解不應停留在通常意義的腸道準備層面,盡管造口遠端灌洗最早確實被用來進行造口還納術前造口遠端腸道準備。隨著ERAS理論的發展和實踐經驗的積累,術前常規腸道準備已經被證明對患者并無獲益,因此不提倡采用[21]。然而對于回腸袢式造口術后所面臨的廢用性結腸炎并沒有針對性的討論。與生理狀態下的結腸內狀況不同,廢用性結腸內依然存在消化液分泌、細胞壞死脫落以及微生物,但食物殘渣尤其是纖維素的缺失導致腸內容物的性狀呈現出色澤灰白、極度粘稠、粘附于腸壁難于排空的狀態。廢用性腸管的內容物如果在術后大量存在,勢必對造口還納術后腸功能的恢復造成影響。兩組患者術后腸梗阻發生率存在統計學非顯著的差異。造口遠端灌洗理論上可通過排出腸內容物從而降低腸梗阻發生的可能,這一可能性是否確實存在及其是否有現實意義,有待于我們進一步進行更大樣本的驗證。
本研究為回顧性隊列研究,研究設計上存在著回憶偏倚、選擇偏倚等先天缺陷影響結果的真實性,缺少對于疾病分期、輔助治療等可能影響患者恢復因素的收集和比較,無法對其效應進行評估。研究樣本量有限,有必要持續研究對結論加以驗證。此外,肛門括約肌功能是影響還納術后控便能力的重要因素。低位直腸癌手術中為達到腫瘤切除的安全范圍,大大增加了損傷肛門括約肌的可能性,因此這類患者行還納手術后的控便能力能否恢復正常將嚴重影響其術后生活質量,是臨床醫生關注的重點問題[22-24]。造口遠端灌洗是否能在這方面起到診斷或者康復的輔助作用,值得我們未來進一步研究。

