妊娠期糖尿病患者應用個體化醫學營養治療的價值分析
張琳
(云南省西雙版納州人民醫院,云南 景洪 666100)
0 引言
臨床上,妊娠期糖尿病的發生率高。妊娠期糖尿病的發生和胰島素抵抗,孕期肥胖等有關,因此需要控制妊娠期糖尿病患者的血糖,控制體重,改善母嬰預后[1-2]。本研究將我院70例妊娠期糖尿病患者,分析了妊娠期糖尿病患者應用個體化醫學營養治療的價值,具體如下。
1 資料與方法
1.1 一般資料。將云南省西雙版納州人民醫院2016年4月至2018年4月收治的70例妊娠期糖尿病患者,隨機分兩組,每組35例,個體化醫學營養治療組年齡21~39歲,平均(27.18±2.27)歲;初產婦19例,經產婦16例;孕周26~32周,平均(28.89±2.91)周;文化程度小學9例,初中17例,高中9例。常規治療組年齡21~38歲,平均(27.81±2.28)歲;初產婦20例,經產婦15例;孕周26~33周,平均(28.81±2.65)周;文化程度小學8例,初中17例,高中10例。兩組資料無顯著差異(P>0.05),具有可比性。
1.2 干預方法。常規治療組給予常規治療,個體化醫學營養治療組開展個體化醫學營養治療。①由營養師根據妊娠期糖尿病患者身高,體重指數和勞動強度計算的總卡路里設計的標準化飲食計劃[3];②健康教育:口頭介紹妊娠期糖尿病基礎知識,妊娠期糖尿病并發癥知識和預防方法,飲食原則,總熱量計算方法,飲食烹飪方法選擇,飲食考慮,運動療法,糖尿病口服藥物知識,監測血糖,以及作為自我保健方法;③個體化醫學營養治療。根據孕前體重,推薦能量攝入。標準體重的妊娠期糖尿病患者孕早期每天攝入的熱量126 Kj/kg,妊娠中晚期每天增加146 Kj/kg。肥胖的妊娠期糖尿病患者孕早期每天攝入的熱量105 Kj/kg以內,妊娠中晚期每天增加70 Kj/kg;④為了確保妊娠期糖尿病患者遵守規定,特殊護士與家人建立了溝通機制。家庭負責監督妊娠期糖尿病患者的日常飲食,并以微信的形式向護士報告;⑤血糖的控制目標。每周復查一次血糖,將血糖控制在合理范圍之內,若患者無出現明顯的饑餓感,則控制餐前半小時或者空腹血糖在3.3~5.3 mmol/L,睡前的血糖在4.4~6.7 mmol/L,餐后兩小時血糖在4.4~6.7 mmol/L,若干預之后血糖仍然不理想則需要和內分泌科醫生之間進行量化溝通,制定飲食控制方案和胰島素治療方案,以改善妊娠結局[4]。
1.3 觀察指標。比較兩組滿意度、血糖治療達標率;妊娠期糖尿病和營養之間的關系認知、妊娠期糖尿病的營養知識要點認知;干預前后空腹以及餐后的血糖指標、糖化血紅蛋白、體重指數以及腰臀比、生活質量;不良母嬰結局出現率。
1.4 統計學處理。SPSS 25.0軟件,t、χ2分析用于數據處理;P<0.05為差異顯著。
2 結果
2.1 滿意度、血糖治療達標率。個體化醫學營養治療組的滿意度、血糖治療達標率是35(100.00%),常規治療組則是27(77.14%)(P<0.05)。見表1。
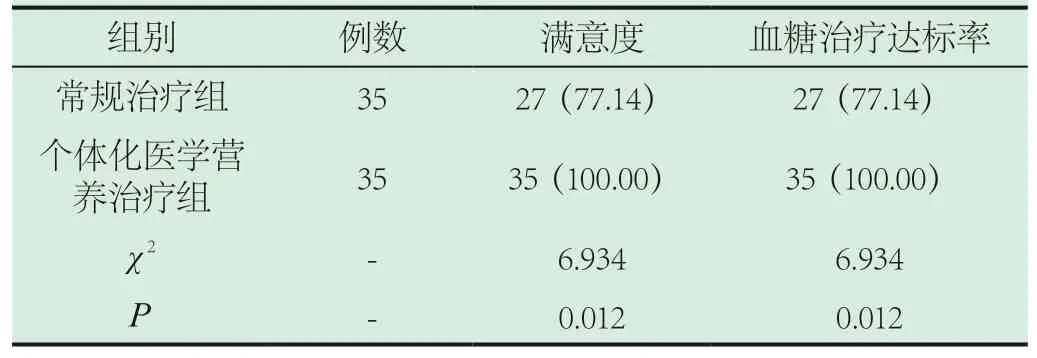
表1 兩組滿意度、血糖治療達標率比較[n(%)]
2.2 空腹以及餐后的血糖指標、糖化血紅蛋白、體重指數以及腰臀比、生活質量。干預后個體化醫學營養治療組空腹以及餐后的血糖指標、糖化血紅蛋白、體重指數以及腰臀比、生活質量優于常規治療組(P<0.05)。見表2。
表2 治療前后空腹以及餐后的血糖指標、糖化血紅蛋白、體重指數以及腰臀比值比較()
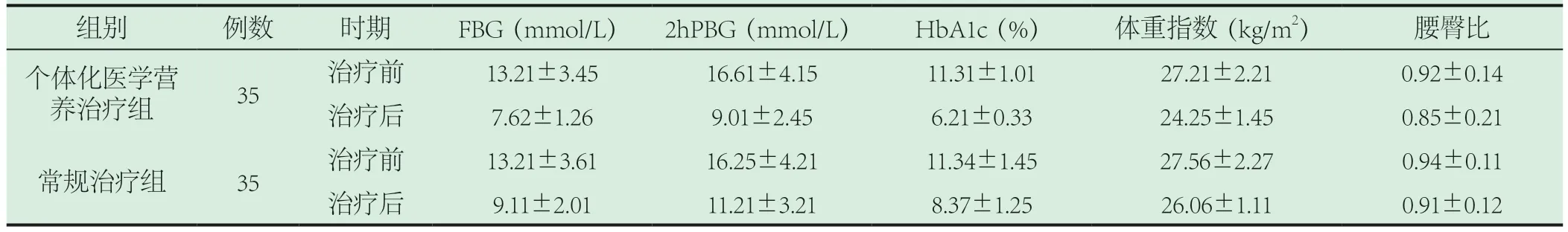
表2 治療前后空腹以及餐后的血糖指標、糖化血紅蛋白、體重指數以及腰臀比值比較()
組別 例數 時期 FBG(mmol/L) 2hPBG(mmol/L) HbA1c(%) 體重指數(kg/m2) 腰臀比個體化醫學營養治療組 35 治療前 13.21±3.45 16.61±4.15 11.31±1.01 27.21±2.21 0.92±0.14治療后 7.62±1.26 9.01±2.45 6.21±0.33 24.25±1.45 0.85±0.21常規治療組 35 治療前 13.21±3.61 16.25±4.21 11.34±1.45 27.56±2.27 0.94±0.11治療后 9.11±2.01 11.21±3.21 8.37±1.25 26.06±1.11 0.91±0.12
2.3 妊娠期糖尿病和營養之間的關系認知、妊娠期糖尿病的營養知識要點認知。個體化醫學營養治療組妊娠期糖尿病和營養之間的關系認知、妊娠期糖尿病的營養知識要點認知優于常規治療組(P<0.05)。見表3。
表3 兩組妊娠期糖尿病和營養之間的關系認知、妊娠期糖尿病的營養知識要點認知比較()
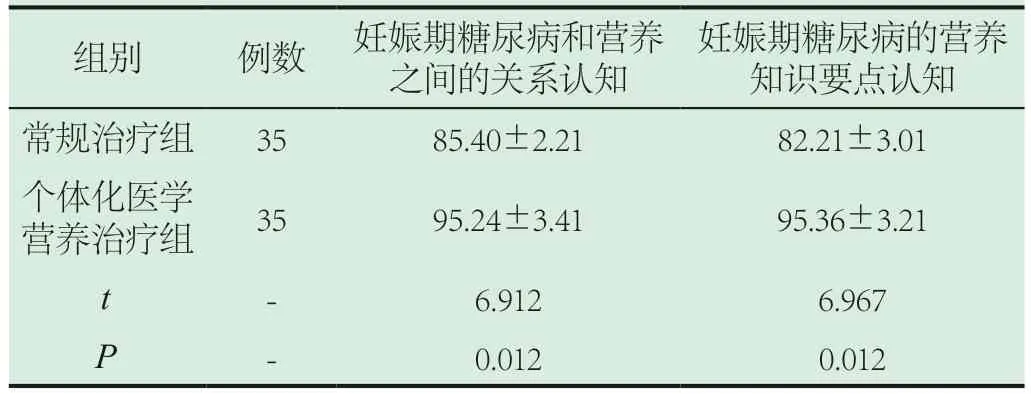
表3 兩組妊娠期糖尿病和營養之間的關系認知、妊娠期糖尿病的營養知識要點認知比較()
妊娠期糖尿病的營養知識要點認知常規治療組 35 85.40±2.21 82.21±3.01個體化醫學營養治療組 35 95.24±3.41 95.36±3.21 t - 6.912 6.967 P - 0.012 0.012組別 例數 妊娠期糖尿病和營養之間的關系認知
2.4 不良母嬰結局出現率。個體化醫學營養治療組不良母嬰結局出現率更少(P<0.05)。個體化醫學營養治療組出現3例,常規治療組出現了9例,見表4。

表4 兩組不良母嬰預后出現率比較[n(%)]
3 討論
妊娠糖尿病是一組慢性代謝異常,具有長期疾病,難以治愈和許多并發癥。它對妊娠糖尿病孕婦的健康和生活質量有不同的影響[5]。飲食計劃是基于國外報道的孕婦飲食標準的標準化飲食計劃。低糖飲食的設計使人體開始分解大量的脂肪并將其轉化為葡萄糖,從而使人體消耗大量的脂肪,從而大大降低了孕婦的體重指數,降低母親和嬰兒不良結局的發生率。
本研究中,常規治療組給予常規治療,個體化醫學營養治療組開展個體化醫學營養治療。結果顯示個體化醫學營養治療組滿意度、血糖治療達標率、空腹以及餐后的血糖指標、糖化血紅蛋白、體重指數以及腰臀比、生活質量、妊娠期糖尿病和營養之間的關系認知、妊娠期糖尿病的營養知識要點認知、不良母嬰結局出現率和常規治療組比較均更好,P<0.05。
綜上所述,妊娠期糖尿病患者實施個體化醫學營養治療效果確切,可有效控制患者的血糖和體重,提高產婦的認知水平和依從行為,改善生活質量,減少不良母嬰結局的發生。

