糖尿病患者和非糖尿病體檢者泌尿系結石與高尿酸血癥的相關性分析
張睿花
(吉林省人民醫院 體檢中心,吉林 長春 130021)
0 引言
眾所周知,高尿酸血癥是痛風的重要發病因素,而尿酸多經由腎臟排泄,尿酸無法正常代謝情況下,其患病率與泌尿系統結石的高發病率密切相關,可增加尿酸結石發生風險[1]。尿酸的代謝出現異常,導致尿酸升高、尿pH降低等引起尿酸鹽晶體在尿路沉積,促進了尿酸結石的形成,也通過結石基質、晶體抑制物質、異質促進成核等作用導致鈣結石的發生率增加。研究認為,高尿酸血癥患者的泌尿系統結石發病率顯著高于健康血尿酸者,且血尿酸水平升高,泌尿系統結石的患病率結石的發病率也在不斷增高[2]。最版的《中國泌尿外科疾病診斷治療指南中》指出,代謝異常、局部因素及藥物性因素是導致泌尿系統結石的主要危險因素[3]。而糖尿病屬于慢性代謝性疾病類型,我國當前糖尿病患者數量居世界首位,明確其發病的相關影響因素,這對于疾病后期治療具有重要指導意義。糖尿病與泌尿系統結石的發生存在著密切關系,目前的研究多發現研究表明糖尿病能增加尿酸結石的形成,可能是因為糖尿病患者尿液pH值降低及胰島素抵抗,而低尿PH值是關鍵的危險因素,相比非糖尿病患者,糖尿病患者的24h增加了尿草酸的排泄量,增加了草酸鈣結石的機會[4]。在糖尿病人群中,高尿酸血癥的高患病率與泌尿系統結石高發病率的相關,只要科學、規范地用藥,發生泌尿系統結石罕見并發癥的風險較少。本文就此探討我院2018年5月至2019年12月篩選的糖尿病患者、非糖尿病體檢者作為研究對象,分析其泌尿系結石與高尿酸血癥的相關性,現報道如下。
1 資料與方法
1.1 一般資料。80例參照組資料來源于吉林省人民醫院2018年5月至2019年12月行健康體檢的非糖尿病人員,男45例,女35例,年齡41~72歲,平均(50.67±4.24)歲,平均體質量(21.63±1.34)kg·(㎡)-1;另選取2018年5月至2019年12月收治的糖尿病患者79例作為研究組,男44例,女35例,年齡40~73歲,平均(50.74±4.22)歲,平均體質量(21.69±1.32)kg·(㎡)-1。納入標準:①經尿糖測定、糖化血紅蛋白測定確診糖尿病者;②年齡18歲以上者;③檢查資料完整者;④神志清楚者;⑤非妊娠狀態者;⑥對研究項目簽署知情,配合度高者。排除標準:①臨床病歷資料不全者;②視聽言語整合及認知障礙者;③嚴重疾病或者功能障礙者;④單腎、慢性腎臟疾病者;⑤免疫系統疾病者;⑥既往有糖尿病病史者;⑦妊娠期或哺乳期者。兩組研究對象性別、年齡、體質量等基礎資料對比,差異無統計學意義(P>0.05),可對比。
1.2 方法。對兩組病例資料進行回顧性分析,收集患者性別、年齡、體質量等基礎信息,借助泌尿系統B超并于膀胱充盈狀況下行泌尿系統結石檢查,實驗室檢查項目包含血尿酸、空腹血糖等項目。糖尿病診斷:參照WHO制定的2型糖尿病[5]相關診斷標準,空腹血糖≥7.0 mmol/L、餐后2 h血糖≥11.1 mmol/L;高尿酸血癥判定:成年男性血尿酸水平>420 μmol/L,絕經前女性血尿酸水平>360 μmol/L,絕經或女性血尿酸水平>420 μmol/L[6]。
1.3 觀察指標。對比兩組人員高尿酸血癥發生率、泌尿系統結石檢出率,同時對比兩組人員不同血尿酸水平下的泌尿系統結石發病率。
1.4 統計學處理。借助SPSS 23.0軟件包進行此研究。n(%)表是計數資料多少及占比,采用χ2對其進行檢驗。P<0.05描述組間顯著性差異。
2 結果
2.1 兩組人員高尿酸血癥發生率、泌尿系統結石檢出率。兩組人員高尿酸血癥發生率泌尿系統結石檢出率對比,差異有統計學意義(P<0.05),組間高尿酸血癥發生率、泌尿系統結石檢出率對比見表1。
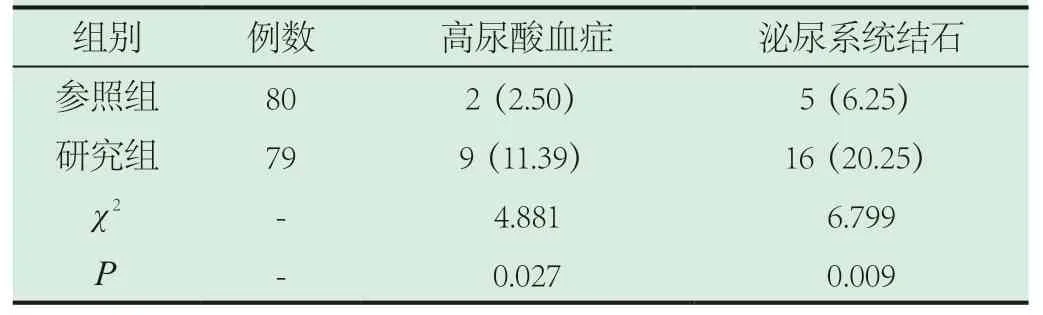
表1 兩組人員高尿酸血癥發生率、泌尿系統結石檢出率對比[n(%)]
2.2 兩組人員不同血尿酸水平下的泌尿系統結石發病率。兩組人員血尿酸水平≤300μmol/L時,均未檢測出泌尿系統結石患者;泌尿系統結石發病率隨血尿酸水平上升和增加,兩組人員血尿酸水平301~360μmol/L、361~420μmol/L范圍內,兩組泌尿系統結石發病率,差異無統計學意義(P>0.05);研究組血尿酸水平>420μmol/L的高尿酸血癥患者泌尿系統結石發病率(12.66%)高于對照組(2.50%)對比,差異有統計學意義(P<0.05)。組間不同血尿酸水平下的泌尿系統結石發病率對比見表2。
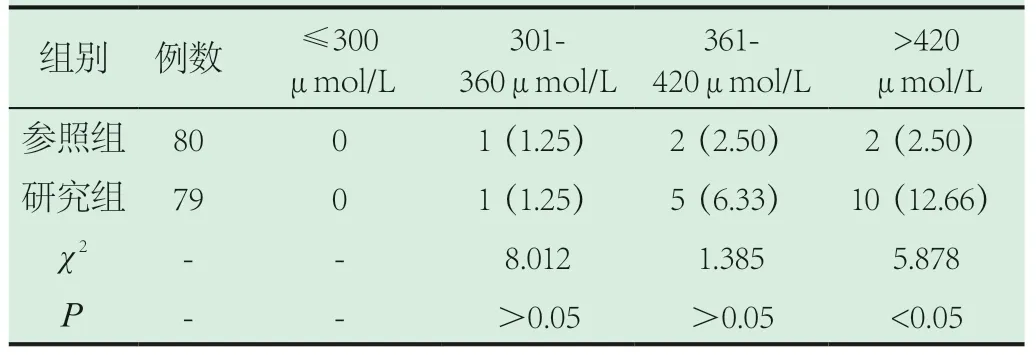
表2 兩組人員不同血尿酸水平下泌尿系統結石發病情況[n(%)]
3 討論
糖尿病是一組由由于遺傳、環境、自身免疫因素等引起的,患者長期存在的高血糖,該病主要是由于胰島素分泌不足和胰島素抵抗兩大病因引起,血管及心臟等組織器官功能減退及衰竭。糖尿病患者和非糖尿病人群均會出現泌尿系結石與高尿酸血癥,其中泌尿系結石與高尿酸血癥在兩類人群中又有一定的關聯,這方面的研究對疾病臨床診治意義重大。
尿酸排泄與與泌尿系統結石發病率之間的關聯性:大部分尿酸經腎臟隨尿液排出體外,少部分通過糞便和汗液排出[7]。24h尿酸濃度的增高和尿尿酸排出量的增多是結石形成的重要原因,而尿尿酸含量的測定有多種指標,選擇適當的指標為臨床診治提供科學的依據[8]。基線時的尿酸清除率為臨床合理使用相關促尿酸排泄藥提供依據,而不溶性尿尿酸濃度測定在后續隨訪過程中會出現泌尿系統結石的情況[9]。
不同成分的泌尿系統結石誘發因素:研究顯示研究顯示,機體代謝異常與結石的形成密切相關,也可形成鈣結石,不同成分、形狀、質地的結石形成機制有所差異[10]。尿酸結石形成的主要原因是高尿酸尿癥、持續酸性環境、尿量減低,其中持續性酸性尿致使尿酸性腎結石形成。正常情況下,腎小管上皮細胞分泌氨在腎小管上皮細胞內,經細菌尿素酶作用下水解產生氨[11]。通過NH形式離開相應細胞,并通過體液傳送彌散全身;當NH進入腎小管腔內時,馬上和與H+結合,形成NH4+,發揮緩沖作用,引起尿液PH升高,最初酸負荷融入到尿中形成堿負荷[12]。而高尿酸血癥患者腎小管產生較少氨(可能是由于遺傳性尿酸排泄障礙所致的小管損傷),酸化尿液[13]。而在酸性尿條件下,離子化的尿酸開始向不溶性尿酸轉變,若尿液PH值一般低于5.5,尿酸為非離解狀態,有過飽和溶液的形成,則形成尿酸結石[14]。而尿酸引發誘發鈣結石的形成機制的研究,目前認為與成石過程中一種特殊的異質成核過程有關,若尿PH值5.5范圍內,過飽和尿酸在含鈉的尿液中解離并形成尿酸鈉,后者可以誘導碳酸鈣的異質成核,形成結晶[15]。此外,尿酸一鈉與尿液中鈣結石、結晶形成有關的趨化因子介質結合起來,對草酸鈣結晶生長的抑制活性有減弱其抑制活性的作用,并逐漸形成草酸鈣結晶[16]。不同成分的泌尿系統結石成分不一樣,其形成的危險因素也有差異。高尿酸血癥與泌尿系統尿酸結石發生及復發關系密切,除尿酸結石外,高尿酸血癥與含鈣結石發生及復發關系密切,可能與誘導碳酸鈣的異質性成核過程有關[17]。對高尿酸血癥患者進行相關檢查分型,選擇降尿酸的藥物可能會減少泌尿系統結。對此,對糖尿病或高尿酸血癥患者,尤其是糖尿病患者常同時存在高尿酸血癥,應全力救治和篩查泌尿系統結石,危險因素進行控制和干預,進行疾病預防,促進健康[18]。
本次研究結果中,研究組泌尿系統結石檢出率均高于參照組,提示糖尿病患者是泌尿系統結石的高發人群。糖尿病患者尿液pH值偏低情況下,尿酸溶解度低、尿鈣水平持續性升高,而尿液中葡萄糖可對尿酸重吸收產生競爭性抑制,增加了尿酸排泄量,故糖尿病患者泌尿系統結石多以草酸鈣結石最為常見[19]。
此次結果亦顯示,研究組高尿酸血癥發生率高于參照組,提示糖尿病患者為高尿酸血癥的高危發病人群。報道稱造成尿酸生成增多或排泄減少的主要原因為人體內嘌呤代謝異常,致使血液中尿酸鹽濃度升高后引發高尿酸血癥[20]。而糖尿病患者的重要發病因素之一為高胰島素血癥,胰島素水平直接決定了腎臟對于尿酸的重吸收能力,高胰島素血癥環境下血液中尿酸鹽濃度進一步上升;其次,糖尿病進一步發展可導致糖尿病腎病并發癥,患者表現為不同程度的腎功能減退,勢必造成尿酸排泄量減少,故血液中尿酸鹽濃度水平升高;第三,阿司匹林、利尿劑等糖尿病常用治療藥物及亦可對尿酸排泄產生一定抑制[21]。
本次在對兩組不同血尿酸水平范圍人員泌尿系統結石發病率的分析結果中,泌尿系統結石發病率隨血尿酸水平上升而呈現增長趨勢,在血尿酸水平>420μmol/L的糖尿病合并高尿酸血癥患者中,泌尿系統結石發病率達到12.66%,同非糖尿病患者發病率的2.50%對比,差異無統計學意義(P>0.05),是高尿酸血癥和泌尿系統結石發病率正相關性的客觀證據。本研究由于所選研究(文獻)都是回顧性,無法明確結石發生與血尿酸升高先后次序,兩者的因果關系及具體作用機制有待前瞻性研究進一步探討。另外此次研究當中投入的樣本容量有限,相關臨床指標的應用不足,此次研究多有不足之處,后續對此有關研究仍需加大對此的研究廣度和深度,以豐富相關內容,并為有關研究及臨床實踐提供可行性參考和幫助。
綜上所述,在糖尿病患者中,高尿酸血癥是引發泌尿系統結石的高危因素,依照血尿酸水平檢測結果及時進行臨床用藥指導,可一定程度降低泌尿系統結石發生率。另外通過泌尿系結石與高尿酸血癥的二者間關系可指導相關臨床疾病的判斷和診治,這方面意義重大。

