不同麻醉方式對老年股骨頸骨折行人工股骨頭置換術的效果及預后的影響分析
彭倩
(江蘇省無錫市人民醫院 麻醉科,江蘇 無錫 214023)
0 引言
股骨頸骨折屬于臨床骨科較為常見的一類骨折疾病,若不及時施行對癥治療,可對患者日常活動能力及生活質量產生影響。隨著醫學技術飛速發展,老年患者接受手術治療的可行性亦越來越高,人工股骨頭置換術是目前治療股骨頸骨折的常見術式,對恢復患者運動能力具有較好作用,但由于手術均具有侵入性,為確保手術順利開展,對其施行麻醉干預非常必要,而目前麻醉方式較多,選擇何種麻醉方式依然具有一定爭議,故本研究特此對行人工股骨頭置換術老年股骨頸骨折患者施行全身麻醉、腰硬聯合麻醉干預,報道如下。
1 資料與方法
1.1 一般資料。經倫理委員會批準后施行研究,借助擲幣法將2019年8月至2021年8月江蘇省無錫市人民醫院90例行人工股骨頭置換術老年股骨頸骨折患者分為對照組、觀察組,各45例。觀察組年齡為61~82歲,平均(65.02±2.73)歲,男19(42.22%)例、女26(57.78%)例;手術時間為122~156 min,平均(135.24±15.61)min;致傷原因:7例墜落傷,15例車禍傷,23例摔傷。對照組年齡為61~81歲,平均(65.05±2.69)歲,男20(44.44%)例、女25(55.56%)例;手術時間為123~154 min,平均(135.18±15.54)min;致傷原因:6例墜落傷,16例車禍傷,23例摔傷。兩組資料經統計得P>0.05,可對比。納入標準:①無麻醉或手術禁忌證者;②初次接受行人工股骨頭置換術者;③簽署知情協議者;④≧60歲者;⑤ASA分級為Ⅰ-Ⅱ級者。排除標準:①肝腎功能障礙者;②近期接受過抗凝、抗血小板治療者;③合并全身感染、脊柱外傷、脊柱畸形、惡性腫瘤者;④既往有精神疾病史者;⑤既往有認知功能障礙疾病者。
1.2 方法。所有患者于麻醉前半小時給予肌內注射0.5 mg阿托品,給予建立靜脈通路,并密切監測各項體征指標。對照組施行全身麻醉,即先給予患者靜脈注射2 mg/kg丙泊酚+0.1 mg/kg維庫溴銨+0.1 mg/kg咪達唑侖+3~5 μg/kg芬太尼以施行麻醉誘導,3 min后給予氣管插管,術中給予靜脈滴注2~3 mg/(kg·h)丙泊酚以維持麻醉,同時,間斷給予靜脈注射1 μg/kg 芬太尼+0.04 mg/kg維庫溴銨,給予持續吸入1.5%~2%異氟醚,并結合實際情況合理調節麻醉深度。觀察組施行腰硬聯合麻醉,取健側臥位,于L3-4椎間隙施行穿刺,并刺入蛛網膜下腔,回抽見腦脊液后提示穿刺成功,然后緩慢注入1 mL+0.75%布比卡因+0.5 mL+10%葡萄糖溶液,退出腰麻針,向頭端置入硬膜外導管,約3 cm,確保麻醉平面在T10以下,若患者術中血壓低于基礎值25%或低于100/60 mmHg時,需給予靜脈注射6 mg麻黃堿,若心率低于55次/min,需給予靜脈注射0.25 mg阿托品。
1.3 評估指標。對比兩組麻醉效果、血壓、心率、感覺阻滯起效及維持時間、運動阻滯起效及維持時間、認知功能評分,主要比較麻醉前(T0)、插管時(T1)、截骨時(T2)及手術結束即刻(T3)心率、血壓。麻醉效果:統計優+良占比和。術中安靜,未見肢體活動為優;術中有輕微無意識活動,但對手術操作影響較小為良;術中有明顯肢體活動,影響手術操作為差。認知功能評分[1]:分別于術前、術后1 d、術后3 d借助計算機成套認知測驗系統(總分100分)施行評估,0~20、21~30、31~40、41~50、>50分分別提示重度受損、中重度受損、中度下降、輕度下降、正常。
1.4 統計學分析。軟件選用SPSS 18.0,計數、計量資料分別行χ2、t檢驗,P<0.05,則結果有差異。
2 結果
2.1 對比兩組麻醉效果。兩組麻醉優良率對比無顯著差異(P>0.05)。如表1。
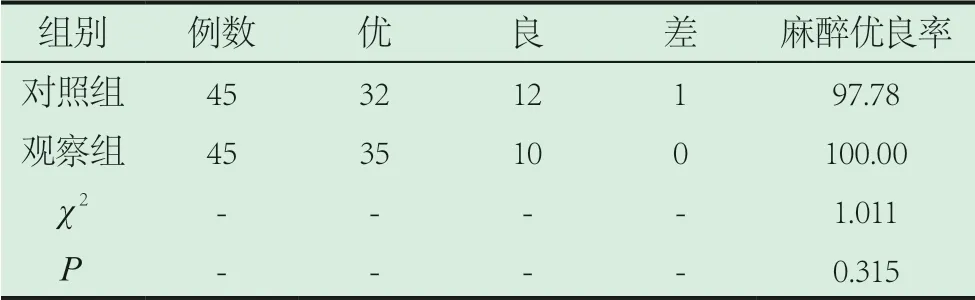
表1 對比兩組麻醉效果(n,%)
2.2 對比兩組心率、血壓。觀察組T1、T2時刻心率較對照組更高,血壓較對照組更低(P<0.05)。如表2~4。
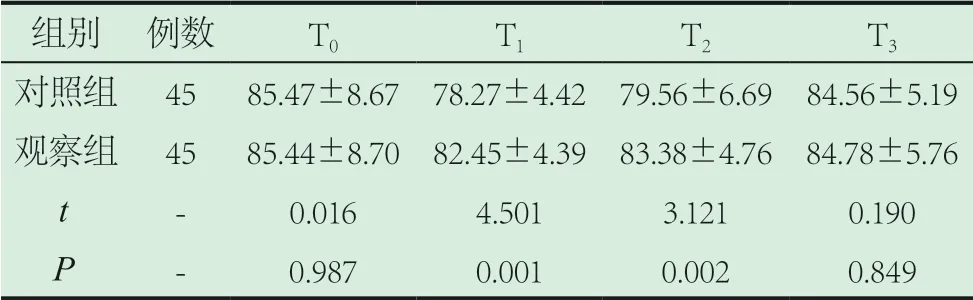
表2 對比兩組舒張壓(mmHg)
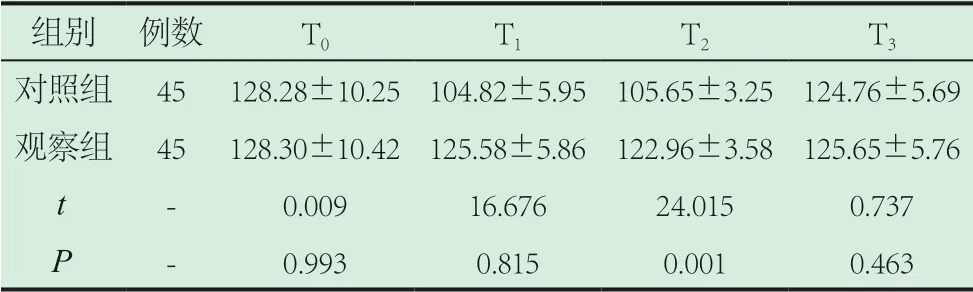
表3 對比兩組收縮壓(mmHg)
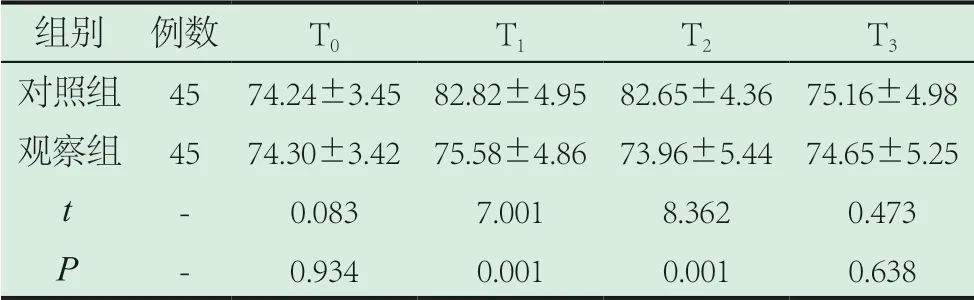
表4 對比兩組心率(次/min)
2.3 對比兩組認知功能評分。觀察組術后1 d、3 d認知功能評分較對照組更高(P<0.05)。如表5。
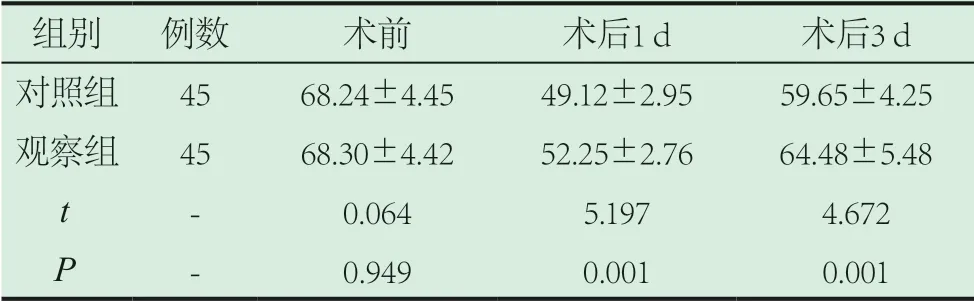
表5 對比兩組認知功能評分
2.4 對比兩組感覺阻滯起效及維持時間、運動阻滯起效及維持時間。觀察組感覺阻滯及運動阻滯起效時間均短于對照組,且觀察組感覺阻滯及運動阻滯維持時間均長于對照組(P<0.05)。如表6。

表6 對比兩組感覺阻滯起效及維持時間、運動阻滯起效及維持時間(min)
3 討論
老年患者屬于股骨頸骨折常見患病人群,隨著人口老齡化問題加劇,股骨頸骨折患病人數顯著增多,其中手術是救治上述骨折疾病的有效手段[2],但由于老年患者各項身體機能下降,如機體應激代償能力、耐受能力均出現不同程度降低,加上常合并有其他并發癥,故手術風險較年輕患者更高[3],術后出現認知功能障礙等并發癥的概率亦更高。不同麻醉方式可對機體中樞神經系統產生不同影響,而認知功能障礙的發生和中樞神經系統存在明顯關聯,故為降低術后認知功能障礙發生率,有必要選擇安全性更高的麻醉方式。
全身麻醉、腰硬聯合麻醉均屬于臨床常用麻醉方式,為探究上述麻醉方式安全性,本研究對行人工股骨頭置換術老年股骨頸骨折患者分別施行上述麻醉方案,研究顯示[4],兩組麻醉優良率對比無顯著差異,提示施行全身麻醉、腰硬聯合麻醉均能獲得較好的效果,對醫師順利開展手術具有積極意義[5-7]。同時,數據顯示,觀察組T1、T2時刻心率較對照組更高,血壓較對照組更低,提示相比于全身麻醉,施行腰硬聯合麻醉更有助于減小血壓及心率波動,從而有助于減小手術風險。此外,數據顯示,觀察組術后1 d、3 d認知功能評分較對照組更高,亦提示施行腰硬聯合麻醉的安全性更高,更有助于減小對患者術后認知功能的影響,出現上述現象很可能和作用機制不同有關[8-9],如全身麻醉作用于整個中樞神經系統,易對機體中樞記憶蛋白表達產生一定影響,從而增加術后認知功能障礙概率,而腰硬聯合麻醉主要作用于脊髓,對中樞神經影響更小,加上全身麻醉用藥劑量更多,導致在體內蓄積更多,從而在一定程度上抑制神經系統,進而影響認知功能。另外,數據顯示,觀察組感覺阻滯及運動阻滯起效時間均短于對照組,且觀察組感覺阻滯及運動阻滯維持時間均長于對照組,提示施行腰硬聯合麻醉的起效時間更短,且維持時間更長,對保證手術順利開展具有積極意義。張敬瑩[10]在文中亦詳細分析了全身麻醉、腰硬聯合麻醉的效果,通過分析其認為,對患者施行全身麻醉、腰硬聯合麻醉均能獲得較好的麻醉效果,但腰硬聯合麻醉對患者血流動力學指標的影響較小,且患者不良反應發生率更低,該結論和本研究較類似,均認為施行腰硬聯合麻醉的可行性更高。
綜上所得,對行人工股骨頭置換術老年股骨頸骨折患者施行全身麻醉、腰硬聯合麻醉均能獲得較好的效果,但腰硬聯合麻醉對血流動力學及認知功能影響更小,安全性更高,值得推廣。

