小劑量維生素A佐治兒童呼吸道感染性疾病的臨床療效
王智芳
(無錫和爾適中醫門診部 兒科,江蘇 無錫 214000)
0 引言
呼吸道感染有高發性,一般兒童抵抗力差,更容易被病菌入侵,常造成呼吸道內的炎癥病變,有咳痰、發熱等表現,若持續未得到緩解,可能造成慢性呼吸道病變,影響兒童生活[1]。現階段對該類病變的治療以抗感染為主,在各抗感染藥物作用下,能加速炎癥恢復,但部分兒童耐受性欠佳,存在抗感染效果差的情況,需不斷調整抗感染治療,形成耐藥性,增加呼吸道感染治療難度[2]。研究指出,呼吸道感染的致病因素較多,病機輔助,除常見的先天性因素、免疫力差外,還有部分兒童因為缺乏維生素而造成此病變。其中維生素A的缺失是造成呼吸道損傷的高危因素,存在上皮細胞角質化的情況,在此機制下會損傷到兒童的抗感染能力,有較高的呼吸道感染風險。在此理論下,維生素A得到治療,增加小劑量維生素A,能補充機體所需,且不會存在過度吸收的情況,能保證微量元素的穩定性,可增強機體素質,加速呼吸道感染的恢復[3-4]。對此,研究以52例呼吸道感染兒童為樣本。
1 資料與方法
1.1 一般資料。以52例呼吸道感染兒童為樣本,均在家長同意后抽簽分組,有參考組、實驗組,樣本量均是26例,研究在2020年8月至2021年8月實施。參考組:男16例,女10例,年齡2~14歲,平均(8.54±1.70)歲,病程1~6 d,平均(3.79±1.34)d。實驗組:男15例,女11例,年齡2~13歲,平均(8.07±1.63)歲,病程1~7 d,平均(4.01±1.69)d。兩組患者一般資料對比,差異無統計學意義(P>0.05)。入院原則:均存在呼吸道感染性病變;未超過14歲;家屬同意研究;此前未行抗感染治療;對維生素A及其他抗感染藥物不過敏;委員會通過研究。排除原則:先心病者;存在其他感染性病變;家屬無法配合各兒童的治療;有其他呼吸道病變;氣管插管者。
1.2 方法。參考組:一般性抗感染治療,在吸氧、止咳治療后,需準備阿奇霉素顆粒(H20093277),該藥物需在10 mg/kg的劑量下口服,每天讓兒童口服一次。實驗組:增加維生素A(H33022324)治療,此藥物需在晨間8~9點口服,單次口服一顆。兩組兒童均行用藥一周。
1.3 觀察指標。有效性①兒童未出現喘息、咳嗽等情況,體溫恢復,未觀察到肺啰音,為顯效;②兒童存在輕微的喘息、咳嗽等表現,體溫恢復,僅能觀察到小部分肺啰音,為好轉;③兒童存在炎癥的喘息、咳嗽等表現,體溫較高,肺啰音較多,為無效。炎癥指標的觀察,需在用藥前后獲取兒童的靜脈血,根據檢驗需求行離心操作,并在試劑輔助下完成IL-4以及IL-6的檢驗。癥狀消失時間,所涉及的感染癥狀主要有咳嗽、發燒,還涉及喘息、呼吸困難等。免疫指標需在空腹前提下獲得各兒童的靜脈血,標本量為4 mL,在無菌抗凝管中放置標本,后行離心處理,此期間保持3500 r/min的轉速,完成后經速率散射比濁法完成各指標的檢驗,項目有IgG和IgM。
1.4 統計學計算。SPSS 24.0中,χ2屬于呼吸道治療有效性等計數資料的檢驗值,t屬于炎癥指標、癥狀消失時間等計量資料的檢驗值,P<0.05,差異有統計學意義。
2 結果
2.1 兩組有效性對比。呼吸道病變治療有效性數據在實驗組(96.15%)比參考組(73.08%)高(P<0.05)。見表1。
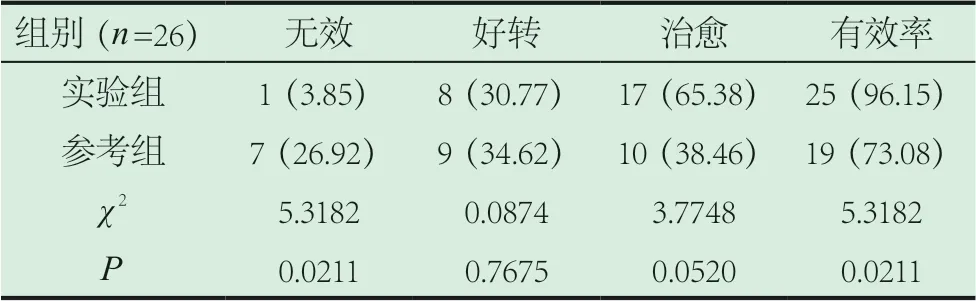
表1 兩組有效性對比[n(%)]
2.2 兩組炎癥指標對比。用藥前經IL-4以及IL-8評估各兒童的炎癥情況,在實驗組、參考組無意義(P>0.05)。用藥后經經IL-4以及IL-8評估各兒童的炎癥情況,差異較大,在實驗組均比參考組低(P<0.05)。見表2。
表2 兩組炎癥指標對比(±s)

表2 兩組炎癥指標對比(±s)
IL-4(pg/mL) IL-6(pg/mL)用藥前 用藥后 用藥前 用藥后實驗組 68.13±6.92 34.45±4.07 65.37±6.54 42.08±4.66參考組 68.60±6.07 47.18±5.91 65.01±6.30 47.95±5.40 t 0.2604 9.0457 0.2021 4.1963 P 0.7957 0.0001 0.8406 0.0001組別(n=26)
2.3 兩組癥狀消失時間對比。統計兒童呼吸道感染的各癥狀消失時間,符合正態分布,在實驗組均比參考組短(P<0.05)。見表3。
表3 兩組癥狀消失時間對比(±s,d)

表3 兩組癥狀消失時間對比(±s,d)
組別(n=26) 咳嗽 發燒 喘息 呼吸困難實驗組 1.89±0.55 1.57±0.63 3.09±1.42 2.15±0.71參考組 3.90±1.22 3.46±1.30 5.18±1.33 3.07±1.29 t 7.6586 6.6711 5.4775 3.1858 P 0.0001 0.0001 0.0001 0.0025
2.4 兩組免疫指標對比。用藥前需檢測各兒童的IgG、IgM指標,對應的數據檢驗后在實驗組和參考組無差異(P>0.05)。用藥后需檢測各兒童的IgG、IgM指標,對應的數據檢驗后均得到提升,具體數據在實驗組比參考組高(P<0.05)。見表4。
表4 兩組免疫指標對比(±s)
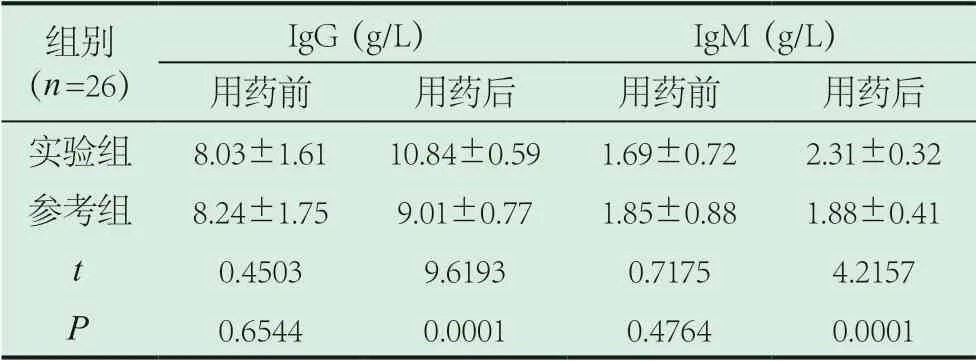
表4 兩組免疫指標對比(±s)
組別(n=26)IgG(g/L) IgM(g/L)用藥前 用藥后 用藥前 用藥后實驗組 8.03±1.61 10.84±0.59 1.69±0.72 2.31±0.32參考組 8.24±1.75 9.01±0.77 1.85±0.88 1.88±0.41 t 0.4503 9.6193 0.7175 4.2157 P 0.6544 0.0001 0.4764 0.0001
3 討論
呼吸道感染在現代較常見,一般病菌會經呼吸道入侵到機體內,可造成鼻腔、咽喉等位置的不適,在病菌作用下有較炎癥的炎癥病變,除損傷到呼吸道外,常累及到肺部及腦部神經等,造成肺炎、腦炎等病變,對兒童造成不可逆的機體損傷。為抑制呼吸道感染的加重,臨床將兒童治療重點放在抗感染方面[5]。臨床抗感染藥物較多,其中阿奇霉素使用頻率高,口服方式能加速藥液吸收,其有效物質能結合細菌核糖體,可阻礙病菌蛋白合成,能減少機體內的病菌,降低炎癥水平。此藥物口服后,能提高靶器官藥物濃度,可強化抗感染機制。但兒童的耐受性不同,持續性的阿奇霉素治療可能會降低呼吸道感染治療效果,且會讓兒童出現耐藥性,存在較大的治療難度,使呼吸道感染病變不斷加重[6-7]。為加快呼吸道病變的恢復,減輕兒童呼吸道損傷,需為其提供其他治療方案。
近年有研究指出,維生素A和呼吸道感染病變有較強的關聯,前者是維持代謝的重要元素,維生素A若在正常范圍內,可增強抵抗力,發揮抗感染機制。然而現代各兒童常有先天性儲存不足等問題,而家長對此重視度不高,未能為兒童即使補充維生素A,會直接影響到兒童的免疫力,在較差的免疫機制下會增加感染性病變。呼吸道病變出現后,存在上皮細胞脫落等情況,若缺乏維生素A,會降低各兒童呼吸道黏膜的致密性,伴隨細胞的脫落,可能會堵塞到兒童的氣管,加重呼吸道病變[8-9]。為加速呼吸道感染的恢復,臨床提出維生素A佐治方案,即在抗感染的基礎上增加維生素A。此過程中能為兒童補充足夠的維生素A,可保持較高的上皮細胞代謝效果,能加速上皮細胞的再生,利于增強兒童的機體免疫力,也能糾正呼吸道內的細胞結構,以強化抗感染治療效果,減輕呼吸道不適癥狀[10]。
IgG是機體中的重要抗體,能發揮呼吸道保護機制,可增強吞噬細胞刺激效果,以吞噬機體中的有害細胞,在蛋白質多肽抗原的應答過程中能發揮特異性作用,可增強機體抵抗力。IgM則提示機體的微生物吞噬效果,此物質能維持機體的免疫機制,當病毒或微生物入侵后,會降低吞噬細胞功能,導致該指標的上升。經維生素A治療后能維持呼吸道黏膜的完整性,可減少黏膜脫落事件,以減輕各呼吸道癥狀[11-12]。補充足夠的維生素A能增加機體內免疫球蛋白的合成量,且能在兒童T淋巴細胞增殖過程中達到促進作用,以增強兒童的免疫功能,有效阻止病菌的入侵,以降低感染發生率,緩解呼吸道不適癥狀。此外,維生素A攝入后,能增強兒童免疫功能的穩定性及平衡性,降低各類促炎因子的釋放,可有效抑制炎癥反應,形成保護屏障,防止呼吸道病變加重。由于維生素A屬于微量元素,和機體的免疫功能存在緊密相關性,大劑量攝入可能造成機體微量元素失衡等情況,而研究以小劑量為攝入前提,能維持兒童代謝穩定性,可減少維生素A攝入過多造成的不良事件,以降低感染病變治療風險,減輕兒童機體損傷[13-14]。
本研究中,呼吸道病變治療有效性數據在實驗組(96.15%)比參考組(73.08%)高,P<0.05。王嘉惠[15]的研究中,呼吸道病變治療有效性數據在觀察組(97.62%)比對照組(83.33%)高,P<0.05。提示維生素A有顯著作用,可提升呼吸道感染的治療有效性,能減輕各兒童的機體損傷,且能增強其免疫力,對于預防感染病變有積極作用。此外,小劑量的特點,能防止兒童攝入過多維生素A造成的微量元素失衡等情況,可減少并發癥,在加速呼吸道感染恢復的基礎上,能降低維生素A治療風險,得到感染兒童家屬的認可。
綜上所述,小劑量維生素A不會增加不良事件,且能提升有效性,改善炎癥癥狀,可加速各兒童的恢復,防止呼吸道感染病變加重。

