三維偽連續式動脈自旋標記及體素內不相干運動成像評估腦膠質瘤IDH1基因分型
楊 婷,顧太富,張 冉,肖新蘭
(南昌大學第二附屬醫院影像中心,江西 南昌 330006)
腦膠質瘤起源于神經上皮,是中樞神經系統最常見原發性惡性腫瘤,2016年版世界衛生組織對腦膠質瘤分級分型提出了在組織病理學診斷基礎上結合分子診斷的新概念[1]。異檸檬酸脫氫酶1(isocitrate dehydrogenase, IDH1)是與診斷膠質瘤及評估預后密切相關的分子標志物,臨床應用廣泛。多項研究[2-3]認為IDH1突變型膠質瘤患者總生存期及無進展生存期更長,且術后放射及化學治療療效更佳。由于腫瘤存在異質性,對穿刺活檢標本的組織病理學檢查不能反映整個腫瘤,可致術前誤判膠質瘤分級及其基因特征[4]。三維偽連續式動脈自旋標記(three-dimensional pseudo-continuous arterial spin labeling, 3D-pCASL)及體素內不相干運動成像(intravoxel incoherent motion imaging, IVIM)均可提供組織的灌注信息,后者并可提供水分子擴散信息,有助于評估腦膠質瘤IDH1基因狀態。本研究比較3D-pCASL及IVIM用于術前鑒別IDH1突變型與野生型腦膠質瘤的臨床價值。
1 資料與方法
1.1 一般資料 回顧性分析2017年1月—2020年1月78例于南昌大學第二附屬醫院經病理證實的腦膠質瘤患者。納入標準:①經術后病理或立體定向活檢證實為膠質瘤,且有IDH1基因檢測結果;②術前MRI資料完整,圖像質量合格。排除標準:①于外院接受手術;②術前接受其他抗腫瘤治療;③腦膠質瘤術后復發。將患者分為IDH1野生組(野生組,n=51)及IDH1突變組(突變組,n=27)。野生組男30例、女21例,年齡31~65歲,平均(52.3±15.8)歲;其中41例高級別(WHO Ⅲ~Ⅳ級)、10例低級別腦膠質瘤(WHO Ⅰ~Ⅱ級)。突變組男16例、女11例,年齡13~76歲,平均(45.2±10.3)歲,其中11例高級別、16例低級別腦膠質瘤。
1.2 儀器與方法 采用GE Signa EXCITE HDxt或GE Discovery 750W 3.0T MR掃描儀,8通道相控陣頭顱線圈,采集常規頭部平掃MRI、功能MRI(3D-pCASL、IVIM)及軸位、矢狀位、冠狀位增強T1WI,對比劑為釓噴酸葡胺注射液0.1 mmol/kg體質量,流率2.5 ml/s。參數:3D-pCASL,FOV 240 mm×240 mm,層厚4.0 mm,層間距0,激勵次數3,掃描時間4 min 16 s,標記后延遲時間1 525 ms;IVIM,TR 4 500 ms,TE 84.5 ms,FOV 240 mm×240 mm,層厚4.0 mm,層間距1.5 mm,b值為25、50、75、100、150、200、300、400、500、600、800、1 000 s/mm2,掃描時間7 min 48 s。
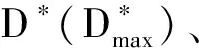

圖1 患者男,62歲,腦膠質母細胞瘤(WHO Ⅳ級),IDH1野生型 A~F分別為平掃T2WI、增強T1WI、CBF偽彩圖、D值偽彩圖、D*值偽彩圖及f值偽彩圖(圓形為ROI),病灶
1.4 統計學分析 采用SPSS 25.0統計分析軟件。以Shapiro-Wilk檢驗對計量資料行正態性檢驗,符合者以±s表示,否則以中位數(上下四分位數)表示,行兩獨立樣本t檢驗或非參數Mann-WhitneyU檢驗。以χ2檢驗比較計數資料。采用組內相關系數(intraclass correlation efficient, ICC)分析觀察者內測量值的一致性,ICC>0.75為一致性較好。針對差異有統計學意義的參數繪制鑒別膠質瘤IDH1突變的受試者工作特征(receiver operating characteristic, ROC)曲線,評價其診斷效能,獲得其曲線下面積(area under the curve, AUC)及敏感度、特異度、閾值。P<0.05為差異有統計學差異。
2 結果
2.1 組間臨床資料比較 組間性別差異無統計學意義(χ2=0.001,P=0.970)。野生組年齡高于突變組(t=2.089,P=0.040),且高級別膠質瘤占比高于突變組(χ2=12.490,P<0.001)。

表1 2組腦膠質瘤實質區各參數比較[中位數(上下四分位數)]
2.3 診斷效能 CBFmax、rCBF鑒別IDH1野生型與突變型腦膠質瘤的AUC分別為0.71、0.73, CBFmax閾值取91.28 ml/(100 g·min)時,其診斷敏感度、特異度分別為74.10%、74.50%;rCBF閾值為1.53時,其診斷敏感度、特異度分別為55.60%、84.30%,見圖2。

圖2 CBFmax及rCBF鑒別IDH1野生型與突變型腦膠質瘤的ROC曲線
3 討論
PARSONS等[5]指出,膠質瘤等多種惡性腫瘤存在IDH異常表達。IDH是三羧酸循環過程的關鍵性限速酶,目前發現有IDH1、IDH2和IDH3基因,其中IDH1基因與膠質瘤發生發展密切相關[6],IDH1基因表型亦是影響膠質瘤預后的重要因素。
本研究中IDH1野生組與突變組膠質瘤患者性別差異無統計學意義,野生組年齡大于突變組,提示IDH1基因表型與性別無關[7];年齡是影響膠質瘤預后的因素之一,年齡大常提示預后不良[8]。不同類型膠質瘤IDHl基因突變概率不一,突變主要發生于WHO Ⅱ、Ⅲ級膠質瘤和繼發性膠質母細胞瘤,原發性WHO Ⅳ級腦膠質瘤較少發生突變[9]。本研究低級別膠質瘤IDHl突變率高于高級別膠質瘤,與既往研究結果一致。
IDH1突變與腫瘤血管生成密切相關。IDH1突變既能通過上調缺氧誘導因子-1α(hypoxia-inducible factors-1α, HIF-1α)水平促進血管內皮生長因子分泌,導致腫瘤內部血管生成,亦可抑制腫瘤血管生長[10]。IDH1突變低級別膠質瘤HIF-1α水平下降、血管缺乏[11];IDH1突變可抑制血管生成因子表達,降低星形細胞腫瘤微血管密度[12]。梅東東等[13]分析腦膠質瘤MRI特征與IDH基因表型的相關性,發現IDH突變型膠質瘤MRI強化率[強化率=(增強后信號強度-增強前信號強度)/增強前信號強度]低于IDH野生型。組織強化率高意味著血管增生或血管生成速度較快[14]。本研究中,野生組膠質瘤CBFmax及rCBF均明顯高于突變組,可能與其血管豐富有關。HILARIO等[15]發現IDH突變型高級別膠質瘤的容積轉移常數(volume transfer constant, Ktrans)明顯小于IDH野生型,而Ktrans值與血腦屏障破壞程度、腫瘤內新生血管數量密切相關,提示IDH野生型膠質瘤的侵襲性及惡性程度更高。3D-pCASL參數rCBF鑒別腦膠質瘤野生型與突變型的效能較CBFmax更佳,rCBF更有利于平衡患者間由于年齡等個體因素所致血流灌注差異。

綜上所述, 3D-pCASL參數CBFmax、rCBF對判斷腦膠質瘤IDH1基因分型具有一定效能;IVIM參數的穩定性欠佳,其價值有待進一步觀察。

