低分子肝素治療易栓癥致反復自然流產患者妊娠結局的Meta分析
孫 旸,陳 曉,付曉宇,劉冀琴,吳思雨(.中國人民武裝警察部隊特色醫學中心婦產科,天津 006;.中國人民解放軍總醫院第七醫學中心婦產科,北京 00700;.中國人民武裝警察部隊特色醫學中心檢驗科,天津 006)
反復自然流產(recurrent spontaneous abortion,RSA)是指連續發生2次及以上的自然流產現象,其發生率為5%左右,且隨流產次數增加再發流產的風險明顯增加[1]。其病因復雜,除染色體、解剖、感染及內分泌因素外,目前大多數學者認為這主要與血栓前狀態(pre-thrombotic state,PTS)即易栓癥和免疫性因素有關[2]。PTS是多種因素引起凝血、抗凝和纖溶系統功能失調或障礙的一種病理過程。依據PTS發病原因不同,分為獲得性和遺傳性兩種。獲得性PTS主要包括抗磷脂綜合征(antiphospholipid syndrome,APS)、獲得性高同型半胱氨酸血癥及機體存在各種引起血液高凝狀態的疾病等。PTS與RSA的關系是近年來研究的熱點問題。低分子肝素為妊娠期首選抗凝藥物,因其安全性高、不良反應少,被廣泛應用于生殖醫學領域,尤其用于RSA的治療,且對于因PTS導致的RSA應用已較為廣泛,國內外均有相關報道,但尚無整體科學數據分析,故本研究對低分子肝素治療易栓癥致反復自然流產患者的妊娠結局進行Meta分析,以期為今后臨床治療提供參考。
1 資料與方法
1.1 納入與排除標準
1.1.1 研究類型 隨機對照試驗(randomized controlled trial,RCT),文種不限。
1.1.2 研究對象 反復自然流產的患者,符合《易栓癥診斷中國專家共識(2012年版)》中的易栓癥診斷標準[3]。
1.1.3 干預措施 試驗組采用低分子肝素或低分子肝素聯用阿司匹林或孕激素類藥物;對照組采用阿司匹林、孕激素類藥物。給藥途徑不限。
1.1.4 結局指標 結局指標包括:活產率(早產活產率和足月活產率)、流產率、早產率、臨床妊娠率、妊娠并發癥發生率、胎兒生長發育異常/胎死宮內發生率、D-二聚體、水平、活化部分凝血活酶時間、凝血酶時間、血清絨毛膜促性腺激素水平。
1.1.5 排除標準 不符合易栓癥及反復自然流產的診斷標準;內分泌檢測異常;有家族遺傳病史、染色體核型異常;存在生殖器器質性病變或畸形;支原體或衣原體陽性、TORCH檢測陽性;重復發表的文獻;非隨機對照試驗。
1.2 檢索策略
計算機檢索PubMed、Cochrane Library、Embase、中國生物醫學文獻數據庫(CBM)、萬方數據庫、中國知網(CNKI)、維普數據庫(VIP),檢索年限均為各數據庫自建庫至2020年11月。此外,還注意檢索未發表文獻、會議論文和學位論文,部分文獻采用手工檢索。由兩名評價員按照共同制定的檢索策略獨立檢索。
中文數據庫以“肝素”、“低分子肝素”、“達肝素鈉”、“那屈肝素鈣”、“依諾肝素”、“法安明”、“速碧林”、“克賽”、“流產”、“復發性流產”、“自然流產”、“反復妊娠失敗”、“反復著床失敗”、“反復生化妊娠”、“不良孕史”、“胚胎停育”、“高凝狀態”、“血栓前狀態”、“易栓癥”、“抗磷脂抗體”、“抗磷脂綜合征”、“高同型半胱氨酸血癥”為檢索詞。英文數據庫以“heparin”、“low molecular weight heparin”、“sodium heparin”、“nadroparin”、“enoxaparin”、“fraxiparine”、“faanming”、“kesai”、“abortion”、“repeated pregnancy loss”、“repeated planting failure”、“repeated biochemical pregnancy”、“hypercoagulability prethrombotic state”、“thrombophilia antiphospholipid antibody”、“primary antiphospholipid syndrome”、“hyperhomocysteinemia”為檢索詞。
1.3 資料提取
由2名評價員按照納入與排除標準獨立進行文獻篩選,對納入文獻進行資料提取,如有分歧,通過討論達成共識,必要時聽取第三方意見。提取的資料主要包括研究對象的基線情況、干預方法、設計類型、隨訪時間、結局指標以及反應研究質量的指標等。如遇到無法提取的或模糊不明的信息,與原文作者取得聯系以獲取相關資料。
1.4 統計分析
采用RevMan 5.3軟件進行Meta分析。計數資料采用相對危險度(relative risk,RR)、計量資料采用均數差(mean difference,MD)為效應分析統計量,各效應量均給出其95%可信區間(confidence interval,CI)。對各研究結果間的異質性采用χ2檢驗(檢驗水準為α = 0.1),并結合I2定量判斷異質性的大小。若P ≥ 0.1且I2≤ 50%,提示各研究結果間無統計學異質性,采用固定效應模型進行Meta分析;若異質性較高(P < 0.1和/或I2> 50%),采用隨機效應模型進行Meta分析。Meta分析的檢驗水準為α = 0.05。若各研究結果存在明顯的臨床異質性,采用亞組分析或敏感性分析等方法尋找異質性的來源。
2 結果
2.1 文獻篩選結果及質量評價
初檢出426篇文獻,經過篩選,最終納入18個RCTs[4-21],包含1940例患者。文獻篩選流程及結果見圖1。納入研究的基本特征見表1,方法學質量評價結果見表2。
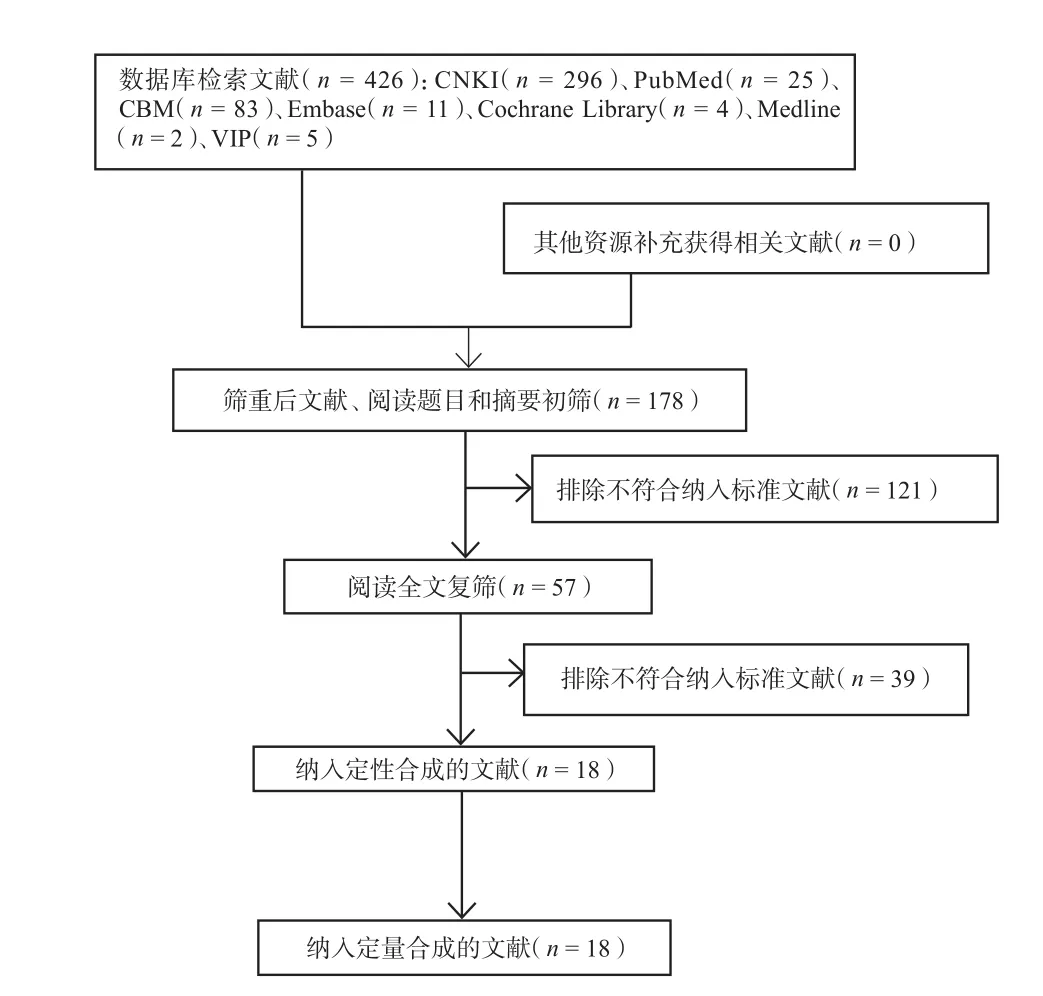
圖1 文獻篩選流程及結果Fig 1 The progress and results of the literature screening
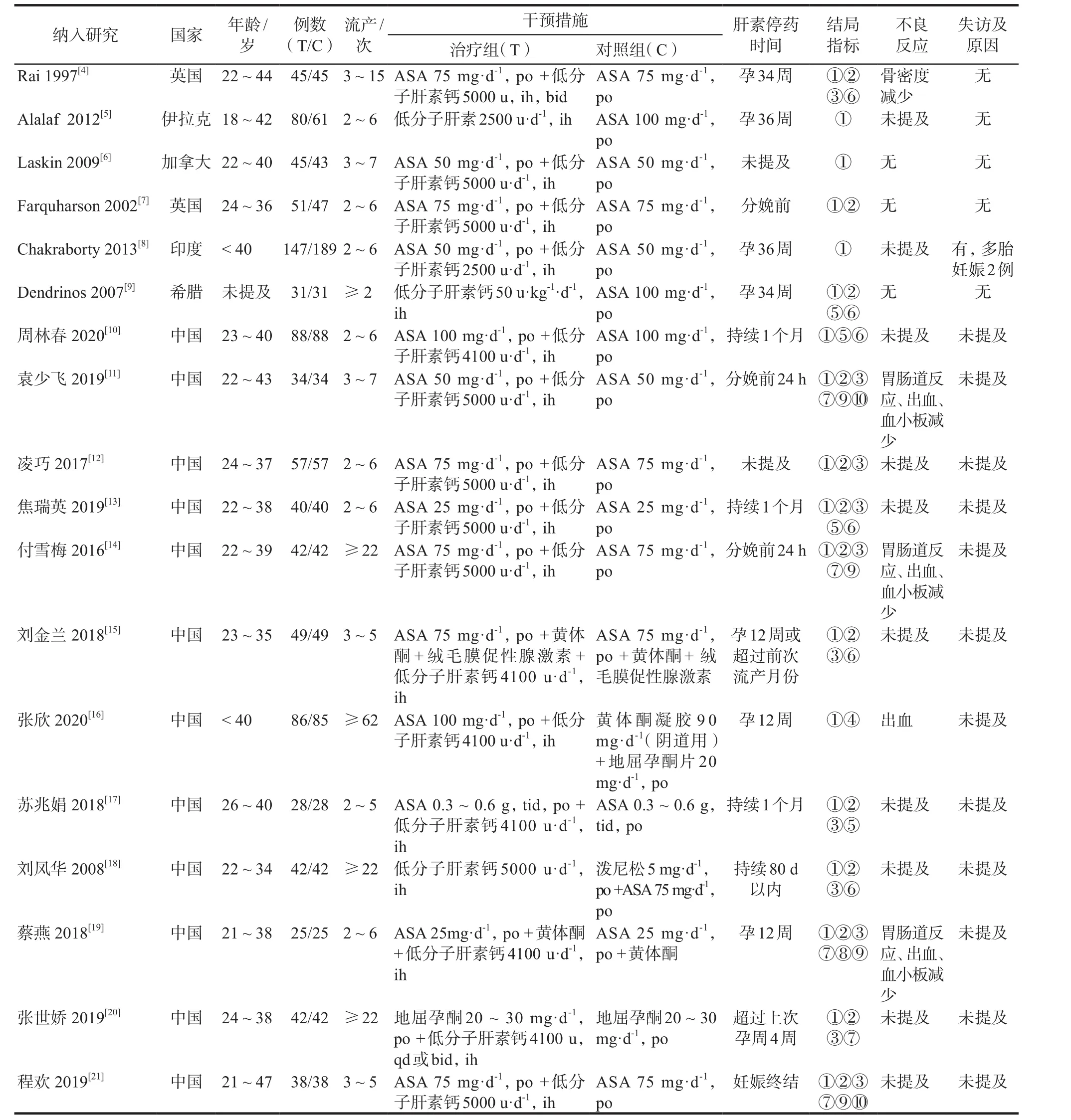
表1 納入研究的基本特征Tab 1 Basic characteristics of the included studies

表2 納入研究的方法學質量評價Tab 2 The methodology quality evaluation of the included studies
2.2 Meta分析結果
2.2.1 活產率 共納入18個研究[4-21]。異質性檢驗結果為I2= 43%,P = 0.03,提示18個研究之間存在統計學異質性,故采用隨機效應模型進行合并分析。結果顯示低分子肝素組的活產率明顯高于對照組,差異具有統計學意義(RR = 1.30,95%CI:1.22 – 1.40,P <0.01),見圖2。

圖2 兩組活產率比較的Meta分析Fig 2 Meta-analysis of live birth rate comparison between the two groups
2.2.2 流產率 共納入13個研究[4,7,9,11-15,17-21]。異質性檢驗結果為I2= 0%,P = 0.80,提示13個研究間無統計學異質性,故采用固定效應模型進行合并分析。結果顯示低分子肝素組的流產率明顯低于對照組,且差異有統計學意義(RR = 0.41,95%CI:0.32 – 0.53,P<0.01),見圖3。
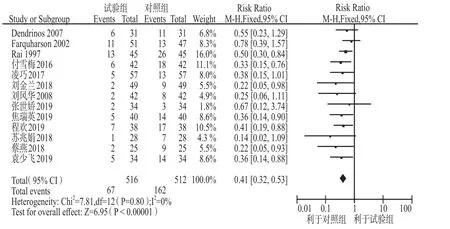
圖3 兩組流產率比較的Meta分析Fig 3 Meta-analysis of abortion rate comparison between the two groups
2.2.3 早產率 共納入11個研究[4,11-15,17-21]。異質性檢驗結果為I2= 0%,P= 0.83,提示11個研究間無統計學異質性,故采用固定效應模型進行合并分析。結果顯示低分子肝素組的早產率與對照組比較,差異無統計學意義(RR = 1.09,95%CI:0.90 – 1.32,P>0.05),見圖4。
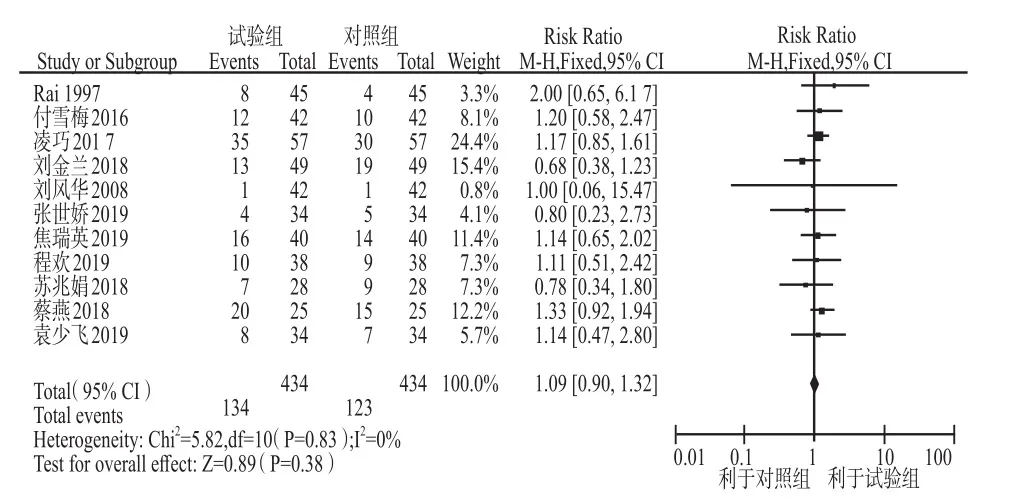
圖4 兩組早產率比較的Meta分析Fig 4 Meta-analysis of preterm birth rate between the two groups
2.2.4 臨床妊娠率 僅納入1個研究[16]。結果顯示低分子肝素組臨床妊娠率高于對照組(RR = 1.66,95%CI:1.03 – 2.70,P< 0.05)。
2.2.5 妊娠并發癥發生率 共納入4個研究[9-10,13,17]。異質性檢驗結果為I2= 4%,P= 0.37,提示4個研究間無統計學異質性,故采用固定效應模型進行合并分析。結果顯示低分子肝素組的妊娠并發癥發生率低于對照組,差異有統計學意義(RR = 0.59,95%CI:0.38 – 0.90,P< 0.05),見圖5。
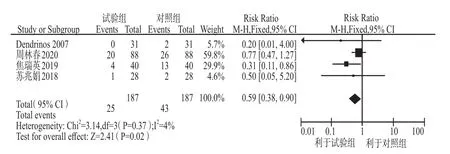
圖5 兩組妊娠并發癥發生率比較的Meta分析Fig 5 Meta-analysis of the incidence of pregnancy complications between the two groups
2.2.6 胎兒生長發育異常/胎死宮內發生率 共納入6個研究[4,9-10,13,15,18]。異質性檢驗結果為I2= 0%,P= 0.87,提示6個研究間無統計學異質性,故采用固定效應模型進行合并分析。結果顯示低分子肝素組的胎兒生長發育異常或胎死宮內發生率明顯低于對照組,差異有統計學意義(RR = 0.39,95%CI:0.21 –0.73,P < 0.05),見圖6。
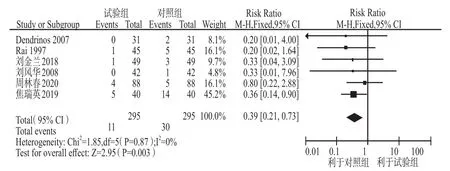
圖6 兩組胎兒生長發育異常/胎死宮內發生率比較的Meta分析Fig 6 Meta-analysis of comparing with incidence of abnormal fetal growth and development/intrauterine rate of fetal death of two groups
2.2.7 治療后D-二聚體水平 共納入5個研究[11,14,19-21]。異質性檢驗結果為I2= 91%,P < 0.01,提示5個研究間存在明顯統計學異質性,故采用隨機效應模型進行合并分析。結果顯示低分子肝素組治療后的D-二聚體水平明顯低于對照組,差異有統計學意義[MD =– 36.90,95%CI(– 50.71,– 23.09),P < 0.01],見圖7。
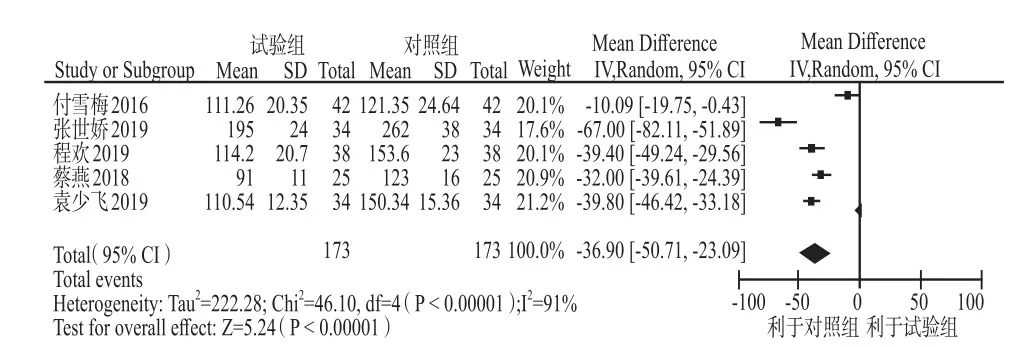
圖7 兩組治療后D-二聚體水平比較的Meta分析Fig 7 Meta-analysis of the comparison of D-dimer levels between the two groups after treatment
2.2.8 治療后活化部分凝血活酶時間 僅納入1個研究[19]。結果顯示低分子肝素組治療后活化部分凝血活酶時間與對照組無明顯差異[RR = – 10.00,95%CI(– 30.54,– 10.54),P > 0.05]。
2.2.9 治療后凝血酶時間 共納入4個研究[11,14,19,21]。異質性檢驗結果為I2= 91%,P < 0.01,提示4個研究間存在明顯統計學異質性,故采用隨機效應模型進行合并分析。結果顯示低分子肝素組治療后的凝血酶時間明顯長于對照組,差異有統計學意義(MD =15.67,95%CI:9.02 – 22.33,P < 0.01),見圖8。
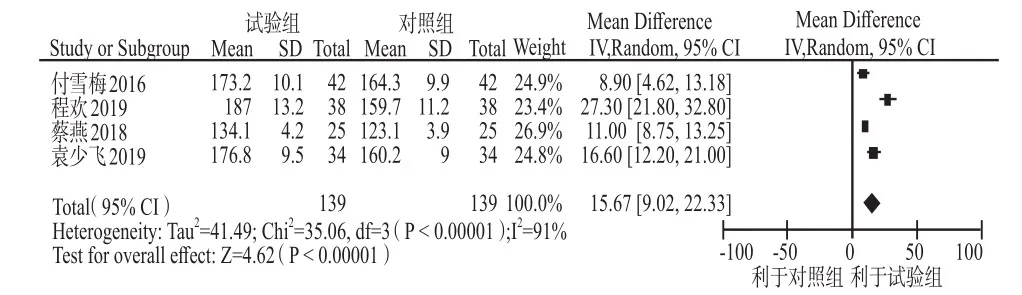
圖8 兩組治療后凝血酶時間比較的meta分析Fig 8 Meta-analysis of thrombin time comparison between the two groups after treatment
2.2.10 治療后血清絨毛膜促性腺激素水平 僅納入2個研究[11,21]。異質性檢驗結果為I2= 100%,P <0.01,提示2個研究間存在明顯統計學異質性,故采用隨機效應模型進行合并分析。結果顯示低分子肝素組治療后的血清絨毛膜促性腺激素水平明顯高于對照組,差異有統計學意義(MD = 1 984.01,95%CI:275.18 – 3 692.84,P < 0.05),見圖9。
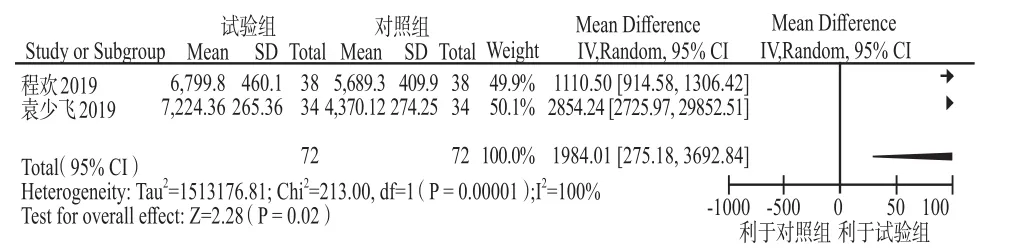
圖9 兩組治療后血清絨毛膜促性腺激素水平比較的meta分析Fig 9 Meta-analysis of the comparison of serum chorionic gonadotropin levels between the two groups after treatment
3 討論
目前認為嚴重的PTS可發生全身血管血栓形成,致器官功能障礙。尤在妊娠期可致子宮螺旋動脈或絨毛血管微血栓形成,甚至形成多發性胎盤梗死灶,導致子宮-胎盤循環血流灌注差,增加RSA和胎死宮內的危險。低分子肝素不僅在不同水平上調節補體系統[22],還通過其抗凝機制降低PTS致RSA患者血液的高凝狀態,減少胎盤血栓形成,增加胎盤血供,促進胎兒生長發育,最終減少自然流產的發生。D-二聚體是纖維蛋白降解的最小產物,因此D-二聚體可用作PTS和繼發性纖維蛋白溶解的敏感指示物。特別是妊娠期間D-二聚體水平異常增高患者應用低分子肝素可降低復發性流產率[19]。
本研究系統檢索了低分子肝素治療易栓癥致反復自然流產的相關文獻,共納入18篇RCT。Meta分析結果顯示試驗組與對照組相比可有效提高活產率、降低流產率、妊娠并發癥及胎兒生長發育異常、胎死宮內的發生率,并明顯降低D-二聚體水平,延長凝血酶時間,提高血清絨毛膜促性腺激素水平。但各研究結果間也存在一定的異質性,其原因可能包括:1)各研究的納入標準雖均為使用低分子肝素,但存在對照組聯用不同藥物的情況(如孕激素類藥物或阿司匹林等),試驗組聯合或單獨用藥;2)給藥時間、劑量不同;3)測量儀器及操作人員的不一致性。治療后的D-二聚體水平及凝血酶時間存在嚴重異質性(I2= 91%,P < 0.01),進行亞組分析后仍存在較大異質性(I2=99%,P < 0.01)。
本研究存在一定局限性:①中文文獻及1篇外文文獻質量較低,可能會影響結果的可靠性。②多數文獻樣本數量偏少,造成文章評價質量下降。③國外文獻均提及失訪報告,國內文獻均未提及,存在隨訪偏倚。④電話及郵件與作者聯系,明確文獻研究方法等問題時,存在部分作者對隨機研究方法的概念模糊,造成文獻評價的局限性。⑤納入文獻中不良反應的記錄內容差別較大,故本文僅對此進行描述性分析,并未進行對比數據分析。
綜上,Meta分析結果提示使用低分子肝素有利于改善易栓癥致反復自然流產的妊娠結局,且安全性較高,受納入研究的文獻質量所限,尚需進一步開展更高質量、大樣本、多中心的RCT,評估其治療的有效性和安全性。

