一例重癥腦出血患者疫情期間跨國航空醫療轉運的分析
趙艷艷,呂 璐
鐘南山院士團隊分析多家醫院1 099例病例得出新型冠狀病毒肺炎(Corona Virus Disease 2019,COVID-19)的基本傳染指數高達3.77,具有高度人傳人的特征[1]。目前疫情已在亞洲、歐美、中東等全球多個國家和地區蔓延[2]。多項研究報道發現由于空間密閉、人員密度高、公共空間和設施有限、暴露時間長等原因,飛機上感染疾病傳播的風險非常高[2]。有瑞士學者報道了乘坐直升機和固定翼空中救護車使用小型患者隔離裝置運送COVID-19和其他高傳染性患者的經驗[3]。目前國內航空救援報道多集中在國內區域、急救疾病患者,缺乏傳染病國際航空轉運經驗[4]。2020-12-25我院收治一例由韓國航空轉運回來腦出血患者,本文主要總結重癥患者跨國航空轉運成功的經驗,從傳染病防控和重癥患者救治轉運角度出發,在運行管理、機艙布局改造與隔離要求、人員防護等方面進行回顧分析,現報道如下。
1 病例資料
1.1 患者病例 秦某某,男,35歲,湖北黃岡人。主訴:腦出血術后半年余。現病史:患者6個月前(2020-05-23)出現腦出血,隨即送往韓國醫院(延世大學世福蘭斯醫院)醫院治療。于當地時間23:00行顱內鉆孔引流術,術后長期在醫院治療,門診頭胸部CT可見右側基底節區、放射冠區、額顳葉軟化灶;腦干多發軟灶;右側上頜竇粘膜下囊腫,右側蝶竇炎;雙肺多發感染并雙飛下葉膨脹不全。目前患者氣管切開狀態,右側臀部可見皮膚壓瘡一處。
患者神志清楚,右側瞳孔4 mm,左側瞳孔3 mm,直接、間接對光反射靈敏,雙側眼球運動正常。頸軟。右側肢體可見自主活動,肌力5級,左側肢體可見刺痛過伸,肌力1級。精神差,營養差,查體合作,雙肺可聞及干濕性啰音,心率87次/分,律齊,未聞及明顯雜音,可以遵醫囑簡單活動,長期臥床,大小便不能自理,體力下降,體重減輕。體溫:36.8℃,脈搏:87次/分,呼吸:18次/分,血壓:110/75 mmHg。患者左側髖關節可見1*1.5 cmIV壓瘡,深度為1.5 cm,表面可見少量黃色分泌物。雙側指鼻試驗陰性,輪替試驗陰性,跟膝脛試驗陰性,閉目難立征,直線行走征不合作,雙側病理征陰性。
1.2 韓國疫情情況 韓國和意大利是2020-03后世界疫情最嚴重的地方,其中韓國為亞洲地區的重災國家,該國首次發現病例是2020-02-16,2020-02-19正式大爆發,2020-02-20變得難以控制。據韓國相關部門在2020-12公布的通告,韓國最近每天新增病例大概500~1000人。該案例轉運為2020-12-25,正處于韓國疫情嚴重的時期。
2 轉運過程
2.1 轉運前準備
2.1.1 韓方準備
(1)醫療準備:吸痰機、氧氣,出院時有已建立好的靜脈通道,留置尿管,出院帶藥及說明書。
(2)客艙內改造:
①建立簡易醫療艙區:將頭等艙內的四個座椅收縮,留出座椅上部空間,把擔架放置在座椅上方,由一個鋼架床固定,四周用隔簾圍住,形成一個單獨的區域,見圖1。

圖1 客艙改造及患者安置圖
②區域化分:因機艙空間有限,不能充分分區,把患者所在的經濟艙定為污染區,頭等艙屬于清潔區,中間的通道和衛生間屬于潛在污染區。
③人員防護:所有工作人員在登機前穿戴好防護用品,并相互檢查防護用品穿戴的嚴密性。從污染區至潛在污染區需用含氯消毒液進行全身噴灑,包括頭頂和腳底,噴灑后更換手套方可休息。
④地面和隔簾消殺:每1小時對客機內地面使用含氯消毒液噴消。
⑤空氣管理:客機內配置空氣消毒機分別對該區域和其他區域消毒。
2.1.2 韓方為患者準備
(1)患者新冠篩查的結果:陰性(由于當時新冠疫苗還未在國內外上市,該患者未接種相關疫苗)。
(2)呼吸道護理:氣管切開處面罩吸氧,氧流量3 L/min,轉運前30分鐘為患者實施霧化吸入,稀濕痰液,翻身叩背吸痰,保持呼吸道通暢,預防肺內感染。
(3)氣管切開護理:更換氣管切開處無菌紗墊,妥善固定氣管套管,防止移位和脫出。
2.1.3 我方為患者準備
(1)我方航空轉運準備用物見表1。
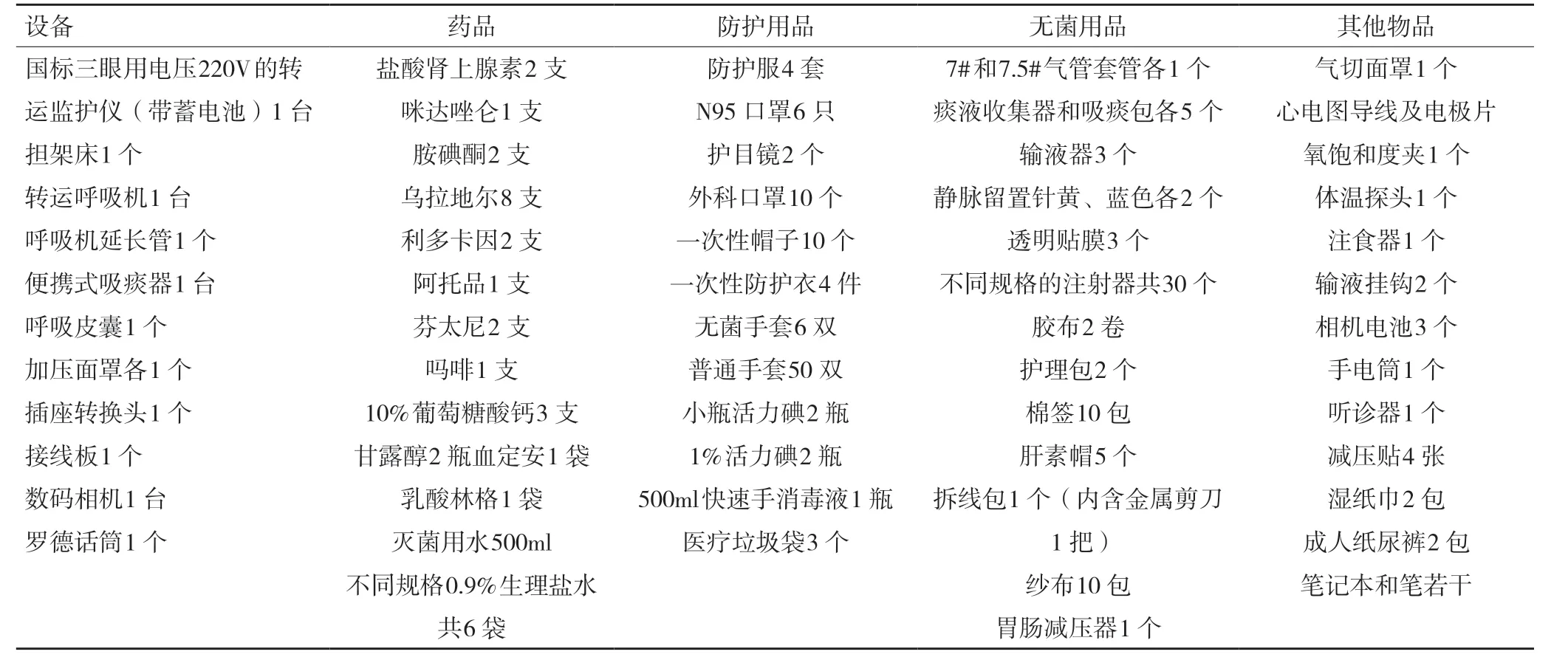
表1 我方航空轉運準備用物
(2)物品管理:為了防控新冠疫情,我方用物及設備均不在韓國下機,只在飛機上使用。
2.1.4 轉運前環境準備
(1)醫院向海關提交申請,并對攜帶的醫療設備進行報關。
(2)我院綠色通道的開啟。
2.2 轉運實施
2.2.1 與國內醫院地面溝通 入院后需查的項目(肺部CT、頭部CT、新冠篩查);入院后在重癥監護室隔離病房。
2.2.2 患者上下機及防護過程 (1)患者上機:患者由韓方的救護車送至登機入口,我方醫護人員使用酒精對登機口及救護車出口進行噴灑后,迅速給患者更換外科口罩,用五人搬運法將患者由救護車轉運至機艙內,兩邊各兩位醫護人員分別托住患者的肩部和臀部,一人站在患者頭頂位置托住患者頭部,轉運至擔架,再將擔架放置并固定在鋼架床上。(2)防護措施:醫務人員再次七步洗手法消毒,使用酒精從頭到腳進行噴灑。患者入機、轉運及下機全程佩戴口罩。轉運過程中產生的垃圾全部使用醫療垃圾袋,最后由醫務人員包扎封口,帶回醫院集中專業處理。(3)患者下機:我方救護車在下機口等待,我方醫護人員分離擔架和鋼架床,使用擔架將患者轉移至救護車內。
2.2.3 轉運途中體位安置 為了方便搶救、治療、護理和觀察。病人采用平臥位,頭朝向機頭位置。為防止舌根后墜或嘔吐物阻塞呼吸道引起窒息,將患者頭部抬高,為減少震動帶來的影響,用冰袋等將患者頭部固定,其他部位注意保暖。
2.2.4 病情觀察與處理 (1)意識狀態:途中嚴密觀察患者意識變化,是否有頭痛加劇,意識狀態惡化。(2)生命體征:轉運前患者體溫:36.7℃,血壓:150/80 mmHg,神志清楚,生命體征穩定。對體溫、脈搏、呼吸、血壓、血氧飽和度,全程持續監測。(3)瞳孔:密切觀察雙側瞳孔是否等大等圓,對光反射是否靈敏,判斷有無顱高壓、腦疝的發生。如出現一側瞳孔散大,對光反應減弱,表明腦疝形成,應立即搶救。(4)肢體活動情況:隨行醫師每半小時評估患者肌力一次。(5)氣壓變化對患者的影響:隨行醫師判斷患者頭部減壓窗張力是否明顯增高,一旦發現應及時給予脫水治療。(6)保持各管道的固定:避免因機艙空間狹窄導致管道阻塞、脫出等情況發生,保持輸液管道通暢,根據病情變化調整輸液速度。為避免患者在空中轉運過程中鼻飼液逆流,將鼻飼管管端夾閉,固定牢固、防止鼻飼管脫落[5]。(7)及時清理呼吸道分泌物:給予適宜的濃度進行吸氧;因空中吸入氧氣的相對濕度比地面要低,有時可降至10%以下,應特別注意吸入氧氣的濕化。(8)注意維持液體平衡,適當補充血容量,維持水、電解質和酸堿平衡。(9)皮膚護理:患者左側髖關節可見1*1.5 cmIV壓瘡,深度為1.5 cm,表面可見少量黃色分泌物,創面血運良好。轉運途中給與創面保護,預防感染。入科后請營養科和骨科會診,通過傷口清創、縫合,結合營養支持,該傷口于一周后好轉。
2.2.5 并發癥的預防 重點觀察患者呼吸的頻率及深淺;脈搏的強弱、節律;血壓的高低,脈壓的變化。若發現異常及時對癥處理,防止顱內壓增高,誘發再出血和腦疝的發生。
2.2.6 給予病人足夠的心理關懷 本案例患者神志清楚,轉運時要做充足的解釋,告知患者下一步的治療,途中可能發生的不適反應,以及我們會做的常規治療以及應急措施來確保患者的安全,減輕患者的焦慮和恐懼。盡量保持環境安靜,避免外界聲音刺激到患者情緒。
2.3 轉運后
2.3.1 立即轉入重癥監護室隔離病房,完善相關檢查 心電圖、CT等;予以理療、康復訓練、營養神經、營養支持等;初步篩查新冠肺炎相關檢查陰性,擇期再次復查新冠肺炎指標。
2.3.2 評價與總結 轉運結束后,對進行認真總結、評價,有利于航空救治轉運工作的不斷改進。本案例患者沒有發生因意識障礙、未發生誤吸、窒息、感染等;無腦疝及上消化道出血發生。
3 討 論
3.1 跨國轉運急危重癥患者的注意事項 跨國航空醫療轉運涉及航空、機場、飛行器、國家層面等多部門配合協作,工作協調和聯絡機制復雜。空中轉運前病情、禁忌癥準確的評估、是航空醫療轉運的安全基礎;患者轉運前合理的物資和醫療準備,患者上機、下機過程中搬運和安置的方法,以及航運過程中對病情變化的快速識別和應對成功轉運的關鍵;轉運后綠色通道的啟動,多學科的合作是成功轉運的保障。
3.2 疫情期間航空轉運的注意事項 隨著危重病醫學的發展,為患者爭取到救治機會和救治時間,使用航空轉運危重癥患者是一種趨勢。海外撤僑或運送本國公民的應急包機任務也時常發生[6],航空運輸中做好衛生檢疫工作是需要關注的問題[7]。有證據表明航運正成為傳染病疫情傳播的新渠道[8],國外已有2例嚴重急性呼吸綜合征(Severe acute respiratory syndrome coronavirus,SARS)和3例高致病性甲型流感病毒的航空傳播病例報道[9],目前COVID-19全球大流行,我國采取嚴格的疫情防控措施,因此如何防控COVID-19經航運傳播對于防止疫情境外輸入極其重要:(1)首先,要充分認識包機轉運中潛在的傳播風險和暴露途徑[11],圍繞隔離分區、環境及物品消毒、人員防護等方面制定防護措施;(2)防護措施應貫穿于登機前、登機時、航行中及下機時的全過程[10],科學有序地實施轉運工作;(3)充分發揮團隊力量,預先做好醫務人員的防護培訓,制定轉運流程及細節,防范突發事件,確保防護工作落實到位[11]。

