中藥改善多器官功能障礙綜合征的研究進展
陳卓,宮帥帥,任玉川,寇俊萍
(中國藥科大學中藥學院中藥藥理與中醫藥系,江蘇 南京 211198)
多器官功能障礙綜合征(multiple organ dysfunction syndrome,MODS)是臨床常見危重癥。其特征是當嚴重感染、創傷、燒傷等損傷機體后,可誘發持續全身炎癥反應綜合征 (systemic inflammatory response syndrome,SIRS),進而導致兩個或兩個以上器官功能障礙,涉及全身性炎癥和包括細胞死亡在內的細胞應激反應[1]。一般是肺最先受累,次為腎、肝、心血管、中樞系統、胃腸、免疫系統和凝血系統功能障礙[2]。MODS的發病機制非常復雜,確切發病機制目前尚不完全清楚,臨床上尚無有效的防治方法。
在中醫理論中,多將MODS歸入“熱病”范疇。有學者認為“瘀血內結”是MODS關鍵病機,既是疾病發展中的病理產物,也是影響疾病預后的主要因素;正氣虛是MODS發生的內在因素[3]。也有學者認為“滯閉不通”為MODS發生的主要原因之一[4]。有觀點認為MODS的中醫學論治應該從臟腑辨證著手,運用五臟相關理論進行論治[5],并總結出其五臟傳變規律為肺-心-腎-脾;“啟動臟腑”為肺,“樞紐臟腑”為腎[6]。現代研究發現MODS的發病主要與炎癥反應、組織缺血-再灌注損傷[7]、腸道屏障功能破壞等因素相關[8]。
當前MODS治療主要以早期抗菌治療,限制性液體復蘇和器官功能支持療法為主[9]。但單一方面的治療方法,往往無法取得良好的療效。中醫藥的“整體觀念”優勢或許可以彌補目前單一治療方法的不足,因此探索有效的中醫藥治療手段來改善MODS,具有重大意義。本文擬從干預炎癥反應、干預組織缺血-再灌注損傷、干預腸道屏障功能破壞和干預微循環障礙以及其他方面對近五年來發表的關于中藥治療MODS的作用機制進展予以綜述,以期為研發防治MODS的新藥提供實驗依據和線索。
1 中藥干預炎癥反應改善多器官功能障礙綜合征
MODS是一個機體受損后,炎癥介質過度釋放引起炎癥失控和免疫紊亂的綜合征。局部受損會持續釋放炎癥介質和迅速啟動全身炎癥反應,促使全身炎癥反應瀑布式放大,最終導致MODS[10]。在全身炎癥反應的過程中有大量的活性氧(reactive oxygen species,ROS)和促炎性介質白介素-6(interleukin-6,IL-6)、白介素-8(interleukin-8,IL-8)和腫瘤壞死因子-α(tumor necrosis factor-α,TNF-α)釋放[11],可以通過直接與間接的途徑促使血管內皮細胞和器官組織細胞發生細胞凋亡,器官的組織細胞凋亡大量發生可能直接使器官功能發生障礙甚至衰竭。
研究表明,姜黃活性成分姜黃素(200 mg·kg-1)在由酵母聚糖引起的非敗血性MODS的小鼠模型中,可以通過抑制核因子κB(nuclear factor kappa-B,NF-κB)的表達[12],減少細胞因子的產生和炎性細胞的浸潤,改善肝、肺的損傷和功能障礙[13]。也有研究表明在用姜黃素(200 mg·kg-1)治療后,明顯抑制膿毒癥小鼠血漿中TNF-α和IL-6的水平,增強調節性T細胞(regulatory T cells,Tregs)的抑制功能,升高白介素-10(interleukin-10,IL-10)的血漿水平,顯著減輕敗血癥小鼠肺和腎臟的炎癥損傷[14]。另有研究表明,在雨蛙素誘導的重癥急性胰腺炎(severe acute pancreatitis,SAP)模型中,胡黃連的活性成分胡黃連苷Ⅱ(25 mg·kg-1)能抑制NF-κB、TNF-α和sirtuin1(SIRT1)的表達,降低SIRT1對微管相關蛋白1輕鏈3(microtubule-associated protein light chain3,LC3)的去乙酰化作用來降低SAP中的自噬活性和降低大鼠白細胞介素-1β(interleukin-1β,IL-1β)、TNF-α和IL-6的水平發揮抗炎活性[15]。垂盆草提取物(100 mg·kg-1)治療可在大鼠SAP后期(12和24 h)下調肺中磷酸化Akt和磷酸化NF-κBp65的表達進而降低肺中IL-1β,IL-6和TNF-α的水平,其通過調節PI3K/AKT/NF-κB信號通路,來改善SAP中的肺損傷和MODS[16]。創傷導致的失血性休克(hemorrhagic shock,HS)會導致多器官障礙綜合征,有研究表明丹參的活性成分丹參酮IIA磺酸鈉(10 mg·kg-1)[17]、西紅花的活性成分藏紅花素[18]能在大鼠HS模型中抑制NF-κB信號通路,降低TNF-α和白介素-12(interleukin-12,IL-12)的水平,進而改善腎臟、肝臟、胰腺和神經肌肉損傷。水翁花的乙醇提取物(200 mg·kg-1)能通過調節核因子NF-E2相關因子(nuclear factor-erythroid 2-related factor 2,Nrf2)/血紅素氧合酶1(heme oxygenase-1,HO-1)途徑降低血清中炎癥因子水平,減弱脂多糖(lipopolysaccharide,LPS)誘導的內毒素休克,并減輕肺和肝組織的損傷[19]。在盲腸結扎和穿刺(cecum ligation and puncture,CLP)膿毒癥大鼠模型中,遠志皂苷元(60 mg·kg-1)通過抑制NF-κB的核轉運,降低血清中TNF-α和IL-1β水平,顯著減輕CLP誘導的肺損傷,降低肺濕重/干重比,減少蛋白質泄漏[20]。牡丹皮活性成分丹皮酚(120 mg·kg-1)可以通過上調miR-339-5p表達進而介導高遷移率族蛋白B1(high mobility group box 1,HMGB1)和IκB激酶β(inhibitor kappa B kinase β,IKKβ)的表達減輕膿毒癥模型小鼠的炎癥[21]。
升降湯(5 g·kg-1)在急性胰腺炎大鼠模型中能降低血清中TNF-α水平和升高血清中IL-10水平,其通過調節炎癥反應減輕肺,胰腺,腎臟和腸的病理損傷,改善多器官損傷[22]。生脈注射液能抑制熱休克蛋白90(heat shock protein 90,HSP90)的表達,進而影響NF-κB、Akt和IKK的表達,干擾炎癥反應,改善敗血癥誘導的多器官損傷[23]。血必凈中藥注射液(18 mL·kg-1)能調節Tregs和輔助性T細胞17(T helper cell 17,Th17)的平衡,降低敗血癥小鼠血清中炎癥因子TNF-α和IL-6的水平,可以有效地防止嗜中性粒細胞浸潤到肺和腎臟,并提高小鼠存活率[24]。
2 中藥干預缺血再灌注損傷改善多器官功能障礙綜合征
MODS可發生于休克和復蘇后,多與機體組織的缺血-再灌注損傷有關。缺血再灌注損傷不僅造成機體局部的功能損傷,同時再灌注使受損部位的代謝毒性物質進入血液循環,到達其他器官組織,引起其他遠隔部位的器官功能損傷[25]。
在雙側后肢缺血再灌注大鼠模型中,黃芩的活性成分野黃芩苷(20 mg·kg-1),通過抑制環氧化酶-2(cyclooxygenase-2,COX-2)途徑,降低促凋亡蛋白Bax的表達,而顯著提高抗凋亡蛋白Bcl-2的表達,并下調半胱氨酸蛋白酶-3(caspase-3)活性,進而減輕后肢缺血再灌注引起的肺損傷[26]。人參皂苷Rg1(40 mg·kg-1)通過調節NF-κB/COX-2信號通路減輕后肢缺血再灌注引起的肺損傷,顯著改善缺血再灌注引起的肺組織學異常[27]。黃柏中的總黃酮,可以增加抗凋亡因子Bcl-2的表達,減少促凋亡因子的表達,并抑制caspase-3、caspase-9的激活,改善下肢缺血性損傷[28]。在大鼠腸系膜缺血再灌注模型中,肉桂中的肉桂醛(40 mg·kg-1)預處理,可以抑制肺組織和肝臟組織中NF-κB相關蛋白的表達,和p53家族成員(包括caspase-3、caspase-9、Bax和p53)的蛋白表達,并增加Bcl-2的表達[29]。其能顯著恢復腸系膜缺血再灌注損傷中肝組織中的天冬氨酸轉氨酶(aspartate aminotransferase,AST)和丙氨酸轉氨酶(alamine aminotransferase,ALT)的水平,改善肝功能[30]。在腸缺血之前,腹腔注射甜菜堿(50 mg·kg-1)能減少腸缺血再灌注大鼠中肥大細胞的數量,增加腸絨毛高度;減少肺內的髓過氧化物酶(myeloperoxidase,MPO)陽性細胞數量。甜菜堿預處理能保護空腸黏膜和肺,并降低腸道缺血再灌注損傷后的炎癥細胞密度[31]。也有研究表明黃芩苷(100 mg·kg-1)通過抑制小鼠NF-κB核轉位減輕腸缺血/再灌注引起的急性肺損傷[32]。在急性腹主動脈缺血再灌注模型中,姜黃素(200 mg·kg-1)能降低模型組大鼠血清中總氧化態(total oxidant status,TOS)和氧化應激指數(oxidant stress index,OSI),可以有效減輕氧化應激損傷以及改善肺,腎和心臟的組織病理學損傷[33]。另有研究表明,在局部缺血期間腹腔注射200 mg·kg-1水飛薊素,能減輕急性腹主動脈缺血/再灌注大鼠的損傷,減輕氧化應激損傷并保護肝,腎和肺,改善多器官損傷[34]。
參麥注射液(9 mL·kg-1)通過抑制p38MAPK的活化,提高Bcl-2與Bax的比例來抑制肺細胞凋亡,進而保護腸缺血再灌注損傷所致的肺損傷[35]。在臨床上,中藥星萎承氣湯(膽南星、瓜蔞、生大黃、芒硝)治療7 d后,急性腦缺血并發MODS患者中醫癥狀與體征改善明顯,血清中TNF-α、LPS、D-乳酸濃度顯著降低,減少急性腦缺血合并MODS的發生率,降低病死率[36]。
3 中藥干預腸道損傷改善多器官功能障礙綜合征
腸道作為體內最大的“儲菌庫”和“內毒素庫”,被認為是危重病應激的“中心器官”及MODS“啟動器官”[37]。在各種刺激作用下腸道免疫功能受抑制,腸黏膜完整性被破壞,導致腸屏障功能受損,促使腸道細菌移位,引起宿主過度炎癥反應,誘發/加重全身炎癥反應綜合征(systemic inflammatory response syndrome,SIRS),而SIRS再次損傷腸道,兩者互為因果,互相促進,最終形成MODS[38]。
黃芪的活性成分黃芪甲苷(3 mg·kg-1)通過抑制RhoA/NLRP3炎性體信號通路,增加腸中緊密連接(tight junctions,TJ)蛋白的表達和維持腸上皮屏障功能完整性[39]。大黃素能增加CLP大鼠腸組織中閉合蛋白-3(claudin-3),閉鎖小帶蛋白1(zonula occludens 1,ZO-1)和密封蛋白(occludin)的表達水平進而保護腸道屏障[40]。柚皮苷(60 mg·kg-1)通過調節RhoA/ROCK/NF-κB/MLCK/MLC信號通路增加腸組織中緊密連接蛋白ZO-1和閉合蛋白-1(claudin-1)的表達,改善腸通透性,并抑制TNF-α和IL-6的釋放,提高了CLP小鼠的存活率[41]。小檗堿(50 mg·kg-1)可增加鋅鐵調控蛋白-14(Zrt-Irt-like protein 14,ZIP14)表達從而促進腸組織中鋅的蓄積,進而保護腸屏障[42]。也有研究表明小檗堿(100 mg·kg-1)在多細菌性敗血癥模型中通過調節ApoM/S1P途徑降低腸組織中血管屏障通透性[43]。刺五加多糖在小鼠內毒素血癥模型中通過抑制NF-κB/MLCK通路,上調緊密連接蛋白的表達,改善腸上皮功能障礙[44]。
研究表明,在膿毒癥大鼠模型中,參附湯(3 mg·kg-1)能上調腸組織中ZO-1、occludin、claudin-1和磷酸化血管擴張刺激磷蛋白(phosphorylated vasodilator stimulated phosphoproteinp,p-VASP)的表達,降低腸道通透性,顯著降低CLP大鼠的死亡率,改善膿毒癥引起的腸和肝損傷[45]。通腑瀉肺方(7.2 g·kg-1)通過上調ZO-1/occludin/claudin-1的表達維持腸屏障功能,并減輕膿毒癥的炎癥反應,增加了CLP大鼠的存活率[46]。宣白承氣湯(15.12 g·kg-1)通過調節腸道菌群,提高乳酸桿菌,丁酸球菌和雙歧桿菌的相對豐度,維持腸道上皮屏障完整和減少炎癥反應,進而提高敗血癥大鼠存活率[47]。黨參合劑及其納米制劑能調整腸道菌群、扶植以雙歧桿菌、乳酸桿菌為主的厭氧菌,抑制需氧和兼性需氧的腸桿菌、腸球菌,保護腸道生物屏障,從而降低內毒素的產生,阻斷MODS的發生[48]。
4 中藥干預微循環障礙改善多器官功能障礙綜合征
MODS時,患者微循環障礙、血流不暢是其重要生理病理變化;微循環障礙也是嚴重膿毒癥致MODS的重要機理之一[49]。當微循環功能障礙加重,微循環中的血液流速減慢,血小板紅細胞聚集,誘發彌漫性血管內凝血。同時血管內皮損傷,釋放大量的細胞因子,導致器官組織的功能性及結構性的改變,表現為MODS[50]。因此,微循環功能障礙和MODS兩者互為因果。
在LPS誘導的新西蘭兔彌散性血管內凝血合并多器官障礙綜合征模型中,丹參酮ⅡA(20 mg·kg-1)能顯著降低凝血活酶時間(activated partial thromboplastin time,APTT)、凝血酶原時間(prothrombin time,PT)和TNF-α水平,增加器官血流量改善器官損傷[51]。丹參酮IIA磺酸鈉也能通過增加血流動力學參數,改善內毒素血癥動物模型中心臟,肺和肝臟的組織病理學損傷[52]。芍藥苷(60 mg·kg-1)能調節LPS誘導的彌散性血管內凝血動物模型中的凝血和纖溶系統的紊亂,具有抗凝血功能,改善肝臟和腎臟損傷[53]。白術中活性成分白術內酯-1(5 mg·kg-1)能降低凝血活酶時間、凝血酶原時間,預防血栓形成,并降低多器官功能障礙的發生率[54]。
在臨床上發現,參附注射液(由紅參、黑附子提取精制)聯合血必凈注射液治療,可以降低膿毒癥急性腎損傷患者中的巨噬細胞炎癥蛋白-2(macrophage inflammatory protein-2,MIP-2),血管緊張素Ⅰ(angiotensinⅠ,Ang Ⅰ),尿腎損傷分子-1(kidney injury molecule 1,KIM-1)水平,改善患者的腎功能及增加腎動脈血流量,改善微循環[55]。參麥注射液(由紅參與麥冬兩味中藥提取而成)治療,能降低膿毒癥患者TNF-α、C反應蛋白(C-reactive protein,CRP)的水平,明顯提高抗凝血酶Ⅲ(antithrombin-Ⅲ,AT-Ⅲ)、活化蛋白C(activated protein C,APC)的水平,調節凝血-抗凝系統,改善微循環[56]。
5 其他
目前中藥除了通過干預以上途徑改善多器官障礙綜合征,還可以通過其他途徑改善多器官障礙綜合征,如調整腸道微生態失衡,調節能量代謝。改良的大承氣湯在重癥急性胰腺炎模型大鼠中能減輕胰腺和小腸的損傷,降低腸系膜淋巴結中細菌移位的陽性率,并提高大鼠存活率,改善多器官損傷[57]。中草藥川芎的提取物四甲基吡嗪(60 mg·kg-1)在大鼠膿毒癥模型中能改善大鼠肝線粒體功能,促進肝細胞中ATP合成,調節能量代謝來減輕敗血癥引起的損傷[58]。參附注射液可抑制細胞色素c的釋放,同時降低線粒體膜電位,從而保護線粒體功能,進而改善膿毒癥大鼠中多器官損傷[59]。
6 總結與展望
以上研究表明,中藥有效活性成分、復方或提取物能通過多途徑防治多器官障礙綜合征和保護組織器官。其治療多器官障礙綜合征的途徑總結如表1所示。將近五年報道的可有效防治多器官障礙綜合征的中藥有效成分或復方按照其化學結構分類,經歸納總結可發現以苷類文獻報道最多,其次是生物堿類、酚類,蒽醌類,糖類等相對較少。已報道的苷類主要通過調節NF-κB和COX-2途徑,進而降低炎癥因子的表達,來改善MODS。其中生物堿中以丹參酮為主,通過抑制炎癥和調節凝血系統兩方面改善MODS。酚類通過抑制炎癥和發揮抗氧化作用改善MODS。蒽醌類以大黃中大黃素為主,能通過維持腸道屏障完整性,改善MODS。從中藥功效上以參附湯為代表的補氣藥,能抑制炎癥,改善微循環;大黃、大承氣湯為代表的瀉下藥,能減少腸道細菌移位,維持腸屏障完整,進而改善MODS。
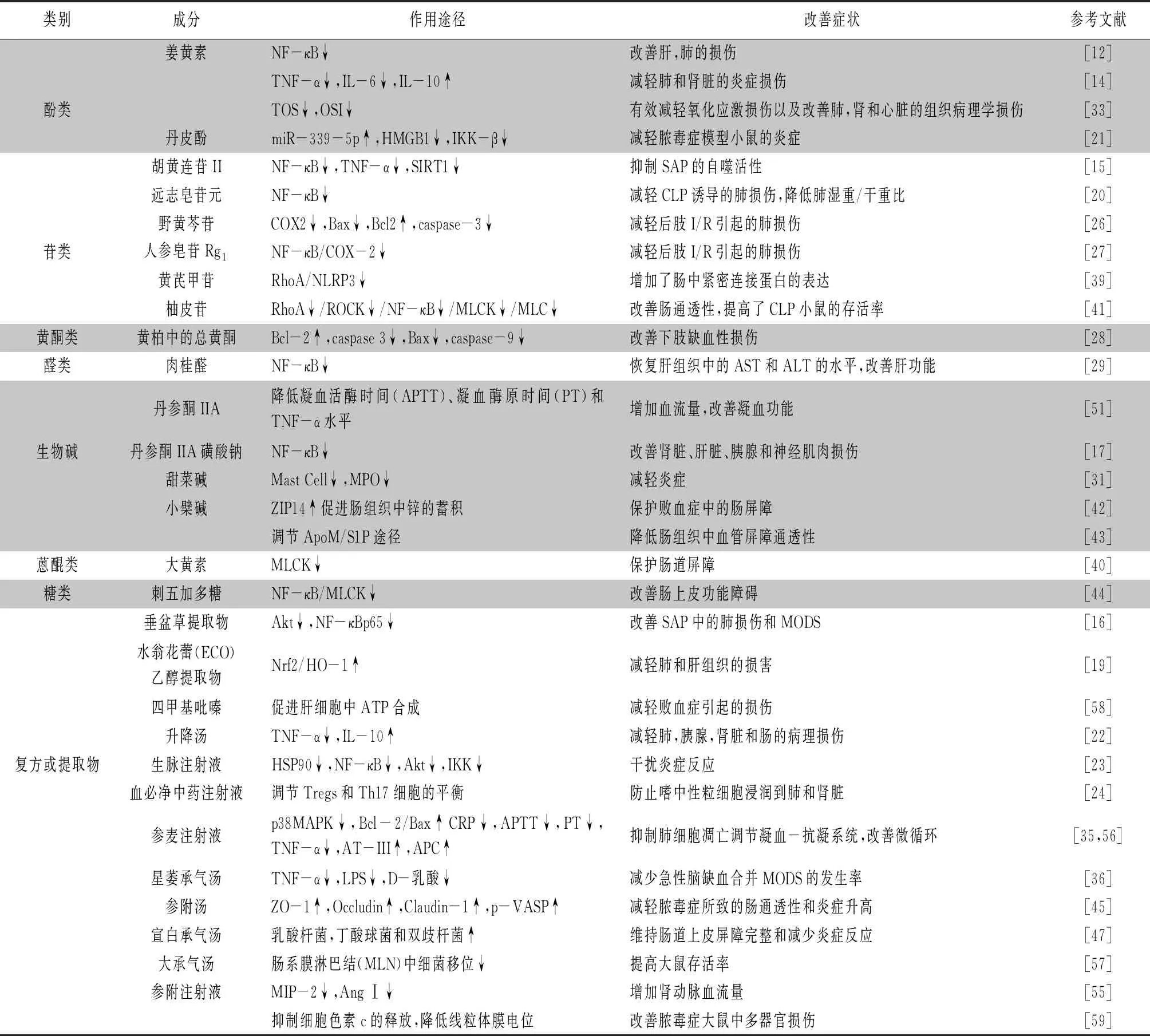
表1 中藥治療多器官障礙綜合征的主要作用及調控機制匯總
盡管中藥活性成分防治多器官障礙綜合征的研究已取得一定進展,但也存在不少問題,較為突出的是缺少合適的動物模型和統一的作為評判的生理指標。目前MODS的模型主要有兩類:非感染性模型(創傷、失血休克模型、重癥胰腺炎等)和感染性模型(膿毒癥模型、腸缺血再灌注模型、大腸埃希菌脂多糖模型)。其中失血休克較好模型了臨床失血性休克、創傷后引發的器官損傷,但需要對模型動物血壓、心率循環進行持續監測,此類方法較為適用于體型較大、血容量較為充足的動物;重癥胰腺炎模型較好模擬了過度炎癥所誘發的MODS,但是手術操作難度大;膿毒癥模型和腸缺血再灌注模型則模擬了MODS初期的腸黏膜缺血損傷和后期的細菌毒素遷移,模型制作可重復性好,但對動物創傷較大;大腸埃希菌脂多糖模型只需向大鼠體內腹腔或靜脈注射脂多糖即可,操作方便,但大腸埃希菌脂多糖的劑量、種類、批次和注射方式對模型影響較大,重復性差。因此,如何通過構建符合中醫證候特點的動物模型并結合臨床研究探索到MODS的發病機制和利用基因組學、蛋白質組學、代謝組學和網絡藥理學等方法,對中藥治療多器官障礙綜合征的分子機制或關鍵作用靶點進行全面完整深入闡釋和確證,仍然是未來需要攻克的難題。

